что означает пикс в кардиологии
Постинфарктный кардиосклероз
Кардиосклероз – патология сердечной мышцы, которая характеризуется деформацией клапанов и стремительным разрастанием соединительной рубцовой ткани в миокарде. Всего существует три разновидности кардиосклероза: атеросклеротический, постмиокардитический и постинфарктный.
Атеросклеротический кардиосклероз возникает в виде осложнения ишемической болезни сердца (ИБС). Его развитие может продолжаться несколько лет (или даже десятков лет). Мышечная ткань органа сменяется рубцовой тканью постепенно, в результате регулярного кислородного голодания (недостаточного кровоснабжения миокарда). Продолжительный период времени у больного могут отсутствовать клинические проявления патологии. Но с прогрессированием возникает сердечная недостаточность. Ее основные симптомы – сильная одышка и учащенное сердцебиение не только во время выполнения физических упражнений, но и в состоянии покоя.
Постмиокардитический кардиосклероз возникает в результате различных болезней, которые провоцируют появление воспалительной реакции в миокарде (к примеру, хронический тонзиллит или гайморит). Также, фактором риска являются воспалительные заболевания миокарда (ревматизм). Патология может диагностироваться в разном возрасте – не только у взрослых, но и у детей.
Постинфарктный кардиосклероз признан самым угрожающим и серьезным видом патологии. В кардиологической области его расценивают, как самостоятельную форму ишемической болезни сердца, наряду с сердечной недостаточностью и стенокардией. Он возникает на месте некроза, который формируется после перенесенного острого инфаркта миокарда. При повторных инфарктах на мышечном органе появляются рубцы, за счет существенно ухудшается сократительная способность миокарда. Чаще всего диагноз постинфарктный кардиосклероз ставят спустя несколько месяцев после перенесенного инфаркта миокарда. Патология включена в Международную классификацию болезней.
Нарушения ритма и внутрисердечной проводимости могут обнаружиться при появлении, как малых, так и более обширных участков постинфарктного кардиосклероза, воздействующих на проводящую систему мышечного органа. В большинстве случаев у людей с постинфарктным кардиосклерозом развивается мерцательная аритмия и блокады различного рода. Наиболее опасными для здоровья клиническими признаком постинфарктного кардиосклероза являются пароксизмальная желудочковая тахикардия и атриовентрикулярная блокада.
Если инфаркты затрагивают все слои миокарда, велика вероятность появления аневризмы. Аневризма представляет собой выпячивание на мышечном органе, которое возникает при слабой стенке в условиях повышенного давления. При разрыве аневризмы человека ждет летальный исход. Во избежание негативных последствий важно придерживаться всех рекомендаций в реабилитационный период после инфаркта миокарда (не подвергаться стрессовым ситуациям, соблюдать постельный режим). Это способствует правильному процессу рубцевания, без образования аневризм.
По области локализации поражения патология подразделяется на два основных вида: диффузная и очаговая. Диффузный кардиосклероз характеризуется равномерным разрастанием соединительной ткани по всей поверхности мышечного органа. При очаговом кардиосклерозе образуются участками рубцовой ткани в результате перенесенного инфаркта миокарда или миокардита.
Причины возникновения патологии
Постинфарктный кардиосклероз возникает по главной причине – в результате отмирания клеток мышечного органа, которое было спровоцировано коронарной патологией. Это приводит к тому, что некротизированные участки миокарда замещаются соединительнотканными элементами, на фоне чего мышечный орган начинает существенно хуже сокращаться.
Помимо инфаркта, патология может возникнуть на фоне миокардиальной дистрофии и травмы мышечного органа. В первом случае происходит нарушения метаболизма в сердце, что приводит к появлению необратимых процессов и, как следствие, некрозу кардиомиоцитов. На их месте и возникает постинфарктный кардиосклероз. Во втором случае имеет место физическое влияние на миокард. Чаще всего такое влияние оказано при различных оперативных вмешательствах и лечебных процедурах. В области пораженного участка возникает патология с вытекающими негативными последствиями. Помимо этих основных причин существует ряд предрасполагающих факторов, среди которых:
● наследственная (генетическая) предрасположенность;
● отклонения со стороны эндокринной системы (ожирение на любой стадии);
● нестабильное состояние нервной и психической системы (депрессивные состояния, хронические стрессы);
● пассивный образ жизни (отсутствие физической активности);
● злоупотребление табачной и алкогольной продукцией;
Группа риска
В группу риска по развитию постинфарктного кардиосклероза люди, ведущие малоподвижный образ жизни, у которых сидячая работа и полное отсутствие физических нагрузкой. При этом стоит учитывать, что усиленные физические нагрузки тоже опасны для здоровья. Согласно статистическим данным, у курильщиков постинфарктный кардиосклероз диагностировали чаще, чем у людей, не злоупотребляющих табачной продукцией. Также, высока вероятность появления патологии у людей, склонных к ожирению, которые не следят за своим весом и часто переедают.
Постинфарктный кардиосклероз: диагностика
Людям, входящим в группу риска и тем, у кого появляются вышеописанные симптомы, рекомендуется прохождение диагностического обследования. На первичном осмотре врач проводит физикальное обследование и тщательно собирает анамнез, заполняя данные о симптомах пациента, ранее перенесенных патологиях и хронических заболеваниях его ближайших родственниках. Лабораторная диагностика, как правило, не требуется. Для подтверждения диагноза пациента отправляют на инструментальную диагностику. Могут быть назначены следующие методы диагностики:
Постинфарктный кардиосклероз: лечение
Лечение постинфарктного кардиосклероза заключается в осуществлении мероприятий, которые будут замедлять развитие сердечной недостаточности, подавлять нарушения проводимости мышечного органа и предотвращать разрастания соединительной ткани. Для этого чаще всего прибегают к консервативным способам терапии. Наиболее подходящую методику подбирает врач-кардиолог в соответствии с результатами диагностического обследования и общим состоянием больного. В том случае, если консервативные способы оказываются неэффективным, назначают хирургические методы лечения. Рассмотрим подробнее особенности каждого способа в отдельности.
Постинфарктный кардиосклероз: рекомендации и меры профилактики
Главная профилактика любой сердечно-сосудистой патологии – поддержание здорового образа жизни. Рекомендуется осуществлять пешие прогулки на свежем воздухе и категорически избегать психоэмоциональных нагрузок. Физическая активность полезна и должна быть регулярной, но без усиленных нагрузок (к примеру, плавание или пилатес).
Специалисты советуют уделить должное внимание питанию. От кофеиносодержащих напитков следует отказаться, поваренную соль употреблять в малом количестве. Мясо и рыбу можно есть, но только нежирных сортов. Нельзя допускать появления избытого веса, поскольку это предрасполагающий фактор к развитию сердечно-сосудистых патологий. При этом следует придерживаться дробного режима питания. Положительное влияние на организм оказывает лечебный массаж и spa процедуры.
О сердце
Хроническая сердечная недостаточность (ХСН) начинается без выраженных симптомов и часто обнаруживается только при переходе в тяжелую форму. Что нужно знать об этом заболевании и какие действия предпринять, чтобы избежать негативных последствий и сохранить здоровье — рассказываем в статье.
Что такое хроническая сердечная недостаточность
Когда сердце не обеспечивает достаточное кровоснабжение организма, это вызывает отеки и кислородное голодание тканей и внутренних органов. Такое состояние называется сердечной недостаточностью и имеет две формы — острую и хроническую.
Острая форма возникает из-за резкого нарушения сократительной активности миокарда, сопровождается резкой болью за грудиной и всегда требует экстренной медицинской помощи. Приступ могут спровоцировать: обострение текущего сердечно-сосудистого заболевания, внезапное поражение сердечной мышцы, отравление, травма, инсульт и т. д.
Хроническая форма сердечной недостаточности, в отличие от острой, начинается бессимптомно и развивается постепенно. Начальная стадия заболевания не имеет выраженных признаков, а проблемы с сердцем можно выявить только в процессе медицинского обследования. Со временем у больного появляются одышка и учащённое сердцебиение во время физических нагрузок. На поздних стадиях эти симптомы сохраняются и в состоянии покоя.
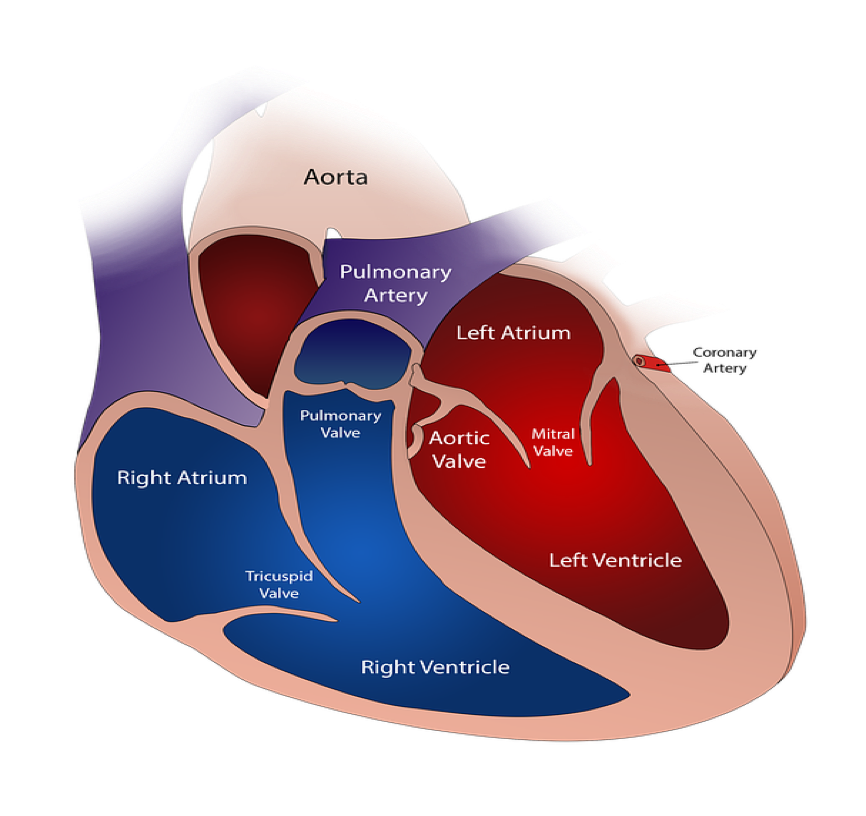
Строение сердца: предсердия, желудочки и сердечные клапаны
Причины развития
Хроническая сердечная недостаточность возникает на фоне других болезней, поражающих миокард и кровеносные сосуды. Поэтому необходимо всегда лечить или держать на врачебном контроле первичные заболевания, а также следить за состоянием своей кровеносной системы.
Факторы развития ХСН
Артериальная гипертония (АГ) — основная причина развития хронической сердечной недостаточности.
Ишемическая болезнь сердца (ИБС) — на втором месте среди провоцирующих факторов.
Кардиомиопатии (в том числе спровоцированные инфекционными заболеваниями, сахарным диабетом, гипокалиемией и т.д.).
Клапанные (митральный, аортальный, трикуспидальный, пульмональный) и врожденные пороки сердца.
Аритмии (тахиаритмии, брадиаритмии).
Болезни перикарда и эндокарда.
Нарушения проводимости (антриовентрикулярная блокада).
Высокая нагрузка (например, при анемии).
Перегрузка объемом (например, при почечной недостаточности).
Течение любого заболевания из списка выше должно контролироваться лечащим врачом
Стадии и симптомы ХСН
В российской медицине используют две классификации хронической сердечной недостаточности: классификацию хронической недостаточности кровообращения Н.Д. Стражеско, В.Х. Василенко и функциональную классификацию Нью-Йоркской ассоциации Сердца. В диагностике заболевания учитывают показатели обеих систем.
Классификация Н. Д. Стражеско, В. Х. Василенко (1935 г.)
Состояние пациента оценивается по количеству и степени тяжести клинических проявлений заболевания.
Начальная, скрытая недостаточность кровообращения, проявляющаяся только при физической нагрузке (одышка, сердцебиение, чрезмерная утомляемость). В покое эти явления исчезают. Гемодинамика не нарушена.
Выраженная, длительная недостаточность кровообращения, нарушение гемодинамики (застой в малом и большом круге кровообращения), нарушения функции органов и обмена веществ выражены и в покое. Трудоспособность резко ограничена.
Нарушение гемодинамики выражено умеренно, отмечается нарушение функции какого-либо отдела сердца (право- или левожелудочковая недостаточность).
Выраженные нарушения гемодинамики, с вовлечением всей сердечно-сосудистой системы, тяжелые нарушения гемодинамики в малом и большом круге.
Конечная, дистрофическая. Тяжелая недостаточность кровообращения, стойкие изменения обмена веществ и функций органов, необратимые изменения структуры органов и тканей, выраженные дистрофические изменения. Полная утрата трудоспособности.
Строение кровеносной системы человека: красным цветом отмечены артерии, синим — вены
Функциональная классификация Нью-Йоркской Ассоциации Сердца
Принята в 1964 году Нью-йоркской ассоциацией сердца (NYHA). Данная классификация используется для описания выраженности симптомов, на ее основе выделяют четыре функциональных класса заболевания (ФК).
Первый класс ФК. Нет ограничений в физической активности. Обычная физическая активность не вызывает чрезмерной одышки, утомляемости или сердцебиения.
Второй класс ФК. Незначительное ограничение в физической активности. Комфортное состояние в покое. Обычная физическая активность вызывает чрезмерную одышку, утомляемость или сердцебиение.
Третий класс ФК. Явное ограничение физической активности. Комфортное состояние в покое. Меньшая, чем обычно физическая активность вызывает чрезмерную одышку, утомляемость или сердцебиение.
Четвертый класс ФК. Невозможность выполнять любую физическую нагрузку без дискомфорта. Симптомы могут присутствовать в покое. При любой физической активности дискомфорт усиливается.
Как проверять сердце
Если во время врачебного осмотра кардиолог заподозрит хроническую сердечную недостаточность, пациенту будет назначено дополнительное обследование. Эти же процедуры рекомендуется проходить людям с уже имеющимся хроническим заболеванием сердца хотя бы раз в год.
Электрокардиография (12-канальная ЭКГ) — исследование сердечного ритма, ЧСС, наличие нарушений проводимости и изменения геометрии (гипертрофии) сердца с помощью регистрации и расшифровки электрических полей сердца.
Эхокардиография — ультразвуковое исследование сердца (УЗИ), позволяет получить информацию об анатомии (объёмы, геометрия, масса и т.д.) и функциональном состоянии сердца (глобальная и региональная сократимость ЛЖ и ПЖ, функция клапанов, легочная гипертензия и т.д.).
Коронарография — дополнительный метод обследования при ХСН. Рекомендуется выполнение коронарографии у пациентов с клиникой стенокардии, являющихся потенциальными кандидатами для реваскуляризации миокарда.
Рентгенография органов грудной клетки — оценка размеров и положения сердца, а также состояния кровотока в легких и выявление заболеваний легких.
Не ждите развития болезни — предотвратить ухудшение работы организма всегда проще, чем лечить заболевание
Миокардит
Миокардит — совокупность морфологических изменений тканей сердечной мышцы воспалительного характера. Протекает болезнь в острой и хронической форме и является чаще следствием инфекционных заболеваний, реже — неинфекционных. Отличается значительной вариабельностью клинических проявлений, выраженность которых во многом зависит от степени поражения миокарда, локализации патологического очага, особенностей протекания воспалительного процесса.
«Клиника АВС» — многопрофильный медицинский центр, который оказывает специализированную помощь пациентам с заболеваниями сердца. Здесь работает опытный медицинский персонал, врачи высшей категории, кандидаты медицинских наук. Клиника оснащена современным высокоинформативным диагностическим оборудованием, что в комплексе позволяет поставить точный диагноз в кратчайшие сроки и оказать грамотную медицинскую помощь независимо от сложности и стадии развития заболевания.
Общие сведения
Миокардит сердца развивается в разном возрасте (но чаще в 30-40 лет). Часто протекает под видом инфекционного процесса, которым был вызван, поэтому может оставаться незамеченным длительное время. В дальнейшем возможны рецидивы заболевания, развитие тяжелой острой симптоматики и серьезных осложнений.
Воспаление миокарда сопровождается повреждением кардиомиоцитов, в результате воздействия инфекционного или другого кардиотоксического агента. Помимо этого в воспалительный процесс могут быть вовлечены клетки соединительнотканной структуры, проводящей системы и пр.
Причины миокардита
Классификация миокардитов
По нозологической принадлежности миокардиты классифицируется на:
Симптомы миокардита
Степень поражения сердечной мышцы, локализация воспалительного очага, наличие распространения на перикард — во многом определяют клиническую картину. Симптомы миокардита заключаются в недостаточной сократительной способности сердечной мышцы и нарушениях ритма сердца.
Миокардит сердца может иметь слабовыраженные симптомы, протекать скрыто или остро. Чаще пациенты жалуются на боли в сердце, ощущение нехватки воздуха, повышенную потливость, быструю утомляемость. Внешние признаки: бледность эпидермиса с синим оттенком, увеличение вен шеи, отечность.
В результате обследования выявляется артериальная гипотония, увеличение сердца, нарушение пульса, кровоснабжения органов, внутрисердечной проводимости, аритмия, систолический шум на верхушке сердца, приглушенность I тона.
Осложнения миокардита
Следствием воспаления становится разрастание соединительной ткани, развитие кардиосклероза. При тяжелой форме развивается сердечная недостаточность (ухудшается доставка крови к тканям). Возможно развитие тромбоэмболии, приводящей к инсульту, инфаркту. Патология может стать причиной внезапного летального исхода.
Диагностика миокардита
Симптоматика неспецифична, что усложняет постановку диагноза. Врачи собирают анамнез, а также изучают данные лабораторных и инструментальных исследований.
Для постановки диагноза могут понадобиться данные следующих показателей/анализов:
Лечение миокардита
Терапия зависит от первопричины и стадии болезни. При легкой форме рекомендуется снижение двигательной активности, коррекция рациона (ограничение соли, воды, увеличение потребления витаминизированных, белковых продуктов).
В более тяжелых состояниях необходим постельный режим. Фармакотерапия может включать:
Лечение миокардита также может включать установку кардиостимулятора, трансплантацию сердца.
Прогноз при миокардите
При латентном и малосимптомном протекании патологии возможно самоизлечение. Если клиническая картина выражена, прогноз ухудшается: выздоровление наблюдается в половине случаев, в остальных — развивается дилатационная кардиомиопатия. Сердечная аритмия может спровоцировать летальный исход. В клинической практике имеются случаи тяжелого протекания патологии с быстрым прогрессированием сердечной недостаточности и внезапной смертью.
Профилактика миокардита
Специфической профилактики не существует. Но рекомендуется соблюдать ряд мер, которые помогут предупредить развитие патологии: своевременно и полностью лечить инфекционные заболевания, избегать укусов клещей, соблюдать правила личной гигиены, не пропускать плановую вакцинацию, вести ЗОЖ, периодически проходить профилактическое обследование у кардиолога.
Миокардит имеет в каждом случае разные симптомы и лечение у взрослых. В «Клинике АВС» высококвалифицированные кардиологи, ангиохирурги, флебологи и другие специалисты окажут полный спектр медицинской помощи кардиохирургического профиля.
Постинфарктный кардиосклероз
Постинфарктный кардиосклероз (ПИКС) — это самостоятельная форма ишемической болезни сердца (ИБС). Характеризуется образованием в сердечной мышце соединительной ткани, замещающей погибшие кардиомиоциты вследствие перенесенного инфаркта миокарда (ИМ). Данная ткань не может выполнять функции мышечных клеток сердца, что сопровождается нарушением функции органа.
«Клиника АВС» оказывает высокоспециализированную медицинскую помощь кардиохирургического профиля. Здесь работают врачи высшей категории, которые при помощи инновационного высокотехнологичного оборудования проводят тщательную диагностику и выполняют операции любого уровня сложности.
Причины постинфарктного кардиосклероза
Главная причина постинфарктного синдрома — перенесенный ИМ, а результате которого образуется очаговый некроз сердечной мышцы. Восстановительный процесс сопровождается разрастанием соединительной ткани.
При ПИКС рубец иногда затрагивает клапаны сердца. Помимо ИМ, к данному состоянию приводит МКД, травмы сердечной мышцы, — встречается гораздо реже. Рубец может иметь разный размер, расположение, что отражается на симптоматике и особенностях нарушения работы сердца.
Симптомы постинфарктного кардиосклероза
Симптомы постинфарктного кардиосклероза включают ухудшение насосной функции, нарушение ритма, проводимости, увеличение камер сердца, гипертрофию мышечной ткани с развитием сердечной недостаточности.
Клинически это проявляется тахикардией, отдышкой, быстрой утомляемостью, приступами удушья, ортопноэ, отечностью ног, акроцианозом, гепатомегалией, перикардитом, набуханием шейных вен, загрудинными болями. Чем больше объем новообразованной ткани, тем интенсивнее выраженность симптомов.
Виды постинфарктного кардиосклероза
По размеру и расположению патологического очага врачи классифицируют данное состояние на следующие разновидности:
Крупноочаговый постинфарктный кардиосклероз (значительное замещение кардиомиоцитов соединительной тканью).
Атеросклеротический (не разновидность ПИКС, его причина — атеросклероз коронарных артерий, в результате которого сердечная мышца испытывает дефицит кислорода, постепенно повреждаются клетки, замещаются соединительной тканью).
Нижний (поражение нижней стенки сердца, сопровождается диспепсическими расстройствами; иногда наблюдается вовлечение в патологический процесс правого желудочка).
Осложнения постинфарктного кардиосклероза
При обширном поражении ИБС ПИКС может спровоцировать следующие осложнения:
Аритмия, летальный исход.
Диагностика постинфарктного кардиосклероза
Диагностика постинфарктного кардиосклероза включает:
ЭКГ — наиболее распространенный и простой метод выявления ПИКС. Он уточняет наличие, расположение рубцов; площадь поражения; сопутствующие кардиологические изменения; нарушения ритма, проводимости; признаки аневризмы. Постинфарктный кардиосклероз на ЭКГ имеет отличительную особенность — глубокий зубец Q.
Но ПИКС не всегда отражается в заключении данного обследования. Поэтому проводится дифференциальная диагностика постмиокардического кардиосклероза при помощи других методов.
Высокой информативностью при ПИКС обладает ЭхоКГ. Исследование позволяет обнаружить аневризму сердца (хронизированной формы), увеличенный объем левого желудочка, нарушение сократимости.
При помощи ПЭТ сердца можно выявить стойкие очаги гипоперфузии. Коронография дает возможность оценить коронарный кровоток. При этом рентгеноконтрастное исследование может показывать достаточно вариабельную картину: как неизмененные коронарные артерии, так и трехсосудистые поражения.
Лечение и реабилитация
Лечение кардиосклероза сердца направлено на снижение риска осложнений, нормализацию работы сердца, кровообращения, улучшение качества жизни пациента.
Для этого может использоваться комплексный подход:
Немедикаментозное постинфарктное лечение постинфарктного состояния (регулярные, но не слишком интенсивные физические нагрузки, отказ от вредных привычек, правильное питание с ограничением животного жира, контроль массы тела).
Лечение постинфарктного кардиосклероза препаратами (иАПФ, нитраты, бета-адреноблокаторы, дезагреганты, мочегонные и др.)
Операция. При тяжелых поражениях и нарушениях проводимости, ритма иногда необходима ИКД или ЭКС. Если имеются показания, проводят АКШ, стентирование или ангиопластику коронарных артерий. При аневризме необходима ее удаление в сочетании с АКШ.
Психотерапия. Не все пациенты готовы изменить свою жизнь, когда узнают о диагнозе. В связи с этим важно, чтобы больной осознал, что от образа жизни зависит ее продолжительность и течение болезни. Для этого может понадобиться психотерапевтическая помощь.
Диспансерное наблюдение. При ПИКС пациент должен наблюдаться у кардиолога не меньше года. Рекомендуется каждый месяц делать ЭКГ в течение полугода после постановки диагноза.
Спустя полгода пациент направляется на МСЭК, чтобы определить трудоспособность. Предварительно потребуется повести ЭКГ, нагрузочный тест, эхокардиография. Также сдать ряд анализов: общий, биохимия. В последующем электрокардиографию необходимо повторять каждый год.
Прогноз при постинфарктном кардиосклерозе
Прогноз определяется локализацией, обширностью поражений. При больших очагах все равно можно приостановить прогрессирование болезни, продлить пациенту жизнь, сохранить работоспособность, нормализовать самочувствие. Но только при условии, что больной вовремя обратился за врачебной помощью, провел своевременное лечение постмиокардического кардиосклероза, соблюдал все рекомендации врача в восстановительном периоде.
Профилактика постинфарктного кардиосклероза
Профилактика направлена на предотвращение повторного ИМ. Для этого необходимы:
Умеренная физическая активность, коррекция рациона.
Профилактическое обследование у врача хотя бы 1 р. в год.
Исключение вредных привычек.
Ограничение стрессовых факторов.
Своевременное лечение любых заболеваний.
Оформляют ли инвалидность больным после постинфарктного кардиосклероза
Инвалидность получают не все. Многое зависит от общего состояния здоровья пациента и наличия осложнений, которые вызвала патология. Чтобы определить группу учитываются следующие факторы: стенокардия напряжения, которая подтверждена данными электрокардиографии; особенности нарушения ритма (постоянные, эпизодические); аневризма с тромбозом, также подтвержденная данными ЭхоКГ.
Кардиологическое отделение «Клиники АВС» занимается диагностикой и лечением патологических изменений сердечной мышцы, сосудов разного калибра, клапанного аппарата. Современное оборудование дает возможность выявлять болезни на ранней стадии развития, благодаря чему удается не допустить развития осложнений. В работе врачи руководствуются принципами доказательной медицины, рекомендациями Минздрава России, собственным клиническим опытом.