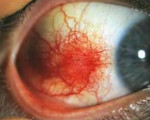
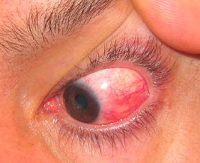
что означает склеры глаз инъецированы
Ранения глазного яблока: проникающие и непроникающие
При повреждении роговой оболочки или склеры глаза, с поражением только части их толщи, речь идет о непроникающих ранениях. Такие повреждения составляют более половины всех глазных травм, редко влияют на функции зрения и обычно не вызывают серьезных осложнений.
Очень важно выявить, насколько глубоко инородное тело размещается. Так, если оно локализовано в близких к поверхности слоях, может возникать светобоязнь, начинается слезотечение, отмечается покраснение (перикорнеальная инъекция), обусловленное раздражением имеющихся здесь в большом количестве окончаний тройничного нерва.
Терапия непроникающих ранений
Скорейшее удаление инородных предметов из глаза – обязательно. Ведь их продолжительное пребывание внутри, особенно на поверхности роговицы, нередко осложняется травматическим кератитом либо возникает гнойная язва. Удаление поверхностных инородных предметов, выполняют амбулаторно. Довольно часто для этого требуется только ватный тампон и несколько капель местной анестезии (алкаин 0,5%). Частицы попавшие внутрь слоев роговицы и проникшие в средину, нейтрализуются желобоватым долотом, спец. копьем или обычной инъекционной иглой. Но, когда инородное тело проникло вглубь, удалять его желательно хирургическими методами, с применением микроскопа. Так как высок риск вскрытия передней камеры. Частицы металла, нередко изымают посредством магнита, надрезая над ними поверхностные слои роговицы, когда требуется.
Удаление инородных частиц, обязательно сопровождается наложением асептической повязки, назначением соответствующей терапии дезинфицирующими глазными каплями. Кроме того, рекомендована закладка мазей с антибиотиками либо сульфаниламидами. Может применяться корнерегель (улучшающий эпителизацию) и метиленовый синий.
При попадании инородных частиц в глубоких слои роговой оболочки, их удаление должен проводить только специалист-офтальмолог, особенно когда глаз единственный оставшийся.
Проникающие ранения
Видовое разнообразие проникающих ранения органа зрения достаточно велико, поэтому их подразделяют на три группы, серьезно отличающихся повреждений.
Самый большой процент проникающих ранений, приходится на поражения, при которых ранящий объект рассекает наружные глазные оболочки (склеру и роговицу) полностью. Подобное повреждение считается крайне опасным, поскольку способно серьезно снизить зрительные функции глаза (нередко, до слепоты) или стать причиной гибели парного здорового глаза.
Систематизация проникающих ранений
В видовом отношении, проникающие поражения глаза принято подразделять:
1. По локализации. Поражения роговицы, поражения лимба, роговично-склеральные поражения, поражения склеры.
2. По глубине. Выделяют:
3. По размеру. Поражения малой величины (до 3мм), среднего размера (4-6мм), большого размера (свыше 6мм).
4. По форме. Поражения линейной формы, неправильные, колотые, звездчатые, рваные.
Различают также раны адаптированные (с краями, прилегающими плотно) и зияющие.
Симптоматика и диагностика
До 40% проникающих ранений происходит с поражением хрусталика, не менее 30% ранений вызывает ущемление или выпадение радужки, примерно 20% ранений вызывает кровоизлияния в стекловидное тело либо переднюю камеру и развитие эндофтальмита из-за проникновения инфекции. В 30% случаев, инородное тело внутри глаза остается.
Диагностику проникающих ранений, обязательно начинать со сбора анамнеза, учитывающего медико-юридические последствия имеющегося повреждения глаз. Нередко, пострадавшие (особенно дети), искажают либо утаивают реальную информацию о причинах и механизме поражения. Но, как показывает опыт, наиболее распространенными, являются бытовые, спортивные и производственные причины травм. Размер ранящего предмета, кинетическая его энергия и скорость воздействия, при этом обычно, обуславливают тяжесть повреждения.
Во всех (за редким исключением) случаях проникающих ранений, обязательно проведение рентгенографического исследования, УЗИ, МРТ и компьютерной томографии. Это позволит точно определить степень поражения и отсутствие (наличие) проникшего внутрь инородного тела.
К абсолютными признаками, при этом, относят:
Относительные признаки, это:
Проникающие ранения диагностируются при выявлении даже одного абсолютного признака.
Первая помощь
С целью оказания первой медицинской помощи, врачам необыкновенно важно знать отличительные признаки проникающих поражений глаза. Так, в обязательном порядке, необходимо:
Инородные тела удалять самостоятельно категорически запрещается (исключение – частицы на поверхности глазных тканей).
Поражения склеры и роговицы
Проникающие поражения роговицы сопровождаются нарушением ее целости. Рана при этом, может быть локализована центрально, экваториально или меридионально. Форма ран бывает линейной, лоскутной с гладкими либо рваными краями, зияющей, с поражением тканей. Ранение роговицы, достаточно часто приводит к вытеканию внутриглазной жидкости, тогда передняя камера теряет свою глубину. Нередко, подобные ранения сопровождаются отрывом радужки и ее выпадением, повреждением хрусталика (провоцирует катаракту) или стекловидного тела (возникает гемофтальм).
Для этого могут быть наложены глубокие швы на 2/3 толщины роговицы с расстоянием от раневого края 1мм (нейлон 10.00). Спустя 1,5-2 месяца, эти швы снимают. Обработку звездчатых ран проводят техникой кисетного шва (выполняют круговой шов через углы раны, стягивая в центре), накладывают дополнительно узловые швы на отходящие от раневого центра участки. Выпадение радужки, требует ее вправления и репозиции, которые проводят после полного удаления загрязнений с обработкой антибактериальным раствором.
Возникновение травматической катаракты после повреждения хрусталика, лечится экстракцией катаракты, заменой анатомического хрусталика интраокулярной линзой.
В случае размозженная роговичной раны без возможности сопоставления ее краев, рекомендована пересадка роговицы.
Поражения склеры и радужно-склеральной области
Такие ранения практически никогда не бывают изолированными, а их тяжесть определяют сопутствующие выпадения внутренних оболочек, а также кровоизлияния.
Роговично-склеральные поражения могут сопровождаться выпадением/ущемлением радужной оболочки, ресничного тела, возникновением гифемы и гемофтальма. Склеральные поражения, как правило, сопровождаются углублением передней камеры, выпадением стекловидного тела либо внутренних глазных оболочек; возникают гифема, гемофтальм. Особенно серьезные повреждения склеры с дефектами ткани сопряжены с субконъюнктивальными разрывами.
При выпадении или ущемления ресничного тела либо сосудистой оболочки в ране, их вправляют и накладывают швы после орошения раствором антибиотика, чтобы предотвратить воспалительные реакции или развитие инфекции.
Все проникающие поражения требуют массированного местного лечения, которое включает терапию противовоспалительными и антибактериальными препаратами и симптоматическое лечение и поднятие иммунного статуса глаза.
Ранения с внедрением инородных тел
Последовательно собранная информация анамнеза имеет огромное значение при подозрении на оставшееся в глазу инородном теле для разработки тактики лечения. По причине инородного тела, могут развиваться инфильтраты роговицы и возникать посттравматические кератиты, приводящие к частичному помутнению роговой оболочки.
Обширная гифема или гемофтальм, сопровождающие ранения роговицы не всегда позволяют определить ход канала и локализованность инородного тела. Особенно когда оно прошло склеру вне видимой ее части, то входное отверстие выявить практически невозможно.
Внедрение крупного предмета оставляет за собой зияющую рану роговицы или склеры, вызывая выпадение сосудистой и сетчатой оболочек, стекловидного тела глаза пациента.
Диагностика. Инородные тела в роговице, передней камере, хрусталике, радужной оболочке, стекловидном теле либо на глазном дне, определяются при проведении биомикроскопии и офтальмоскопии.
Для определения инородного тела проникшего внутрь глаза применяют рентгенлокализацию методой Комберга-Балтина, посредством глазного маркера. Это алюминиевый протез-индикатор, имеющий сопоставимый радиусу роговицы свой радиус кривизны и толщину 5мм. В центре маркера выполнено отверстие размером 11мм. В 0,5мм от края центрального отверстия нанесены точки-ориентиры на взаимно перпендикулярных меридианах. Индикатор устанавливается после проведения местной анестезии алкаином и располагают его так, чтобы видимые метки были ориентированы на лимб в 12-3-6-9 ч.
Для расшифровки рентгеновских снимков применяют измерители Балтина-Поляка. Они накладываются сверху на снимки трех проекций глаза. По прямой снятой проекции определяется меридиан инородного тела и расстояние его до глазной оси. Боковая и аксиальная снятые проекции показывают расстояние от инородного тела до лимба в направлении экватора по склере.
Метод предпочтителен для визуализации металлических небольших инородных тел при сохранности тургора тканей глаза, без стойкой гипотонии из-за зияющих ран наружных оболочек.
Он дает возможность определить глубину нахождения инородного тела для планирования объема хирургических действий.
В переднем отделе, расположение инородного тела хорошо определяется бесскелетной рентгенографией методой Фогта. Ее можно выполнять только спустя 8 дней после ранения.
Но наиболее информативными, считаются современные методы исследования – ультразвуковое (А-В) сканирование и компьютерная томография. Данные методы дают возможность не только узнать локализацию предмета внутри глаза, также они выявляют возникшие из-за его проникновения осложнения.
Осколок передней камеры удаляют следующим образом: над инородным телом производят разрез и водят внутрь наконечник магнита. В хрусталике инородный предмет удаляют магнитом при вскрытии передней камеры. Но если он не магнитный, то подлежит удалению совместно с хрусталиком.
Амагнитные инородные тела извлекаются из глаза с серьезными трудностями. Если их определяют в зоне переднего отдела глаза, для устранения применяют так называемый передний путь.
При возникновении травматической катаракты или гемофтальма, на первом этапе выполняют экстракцию катаракты либо витрэктомию, и далее под контролем удаляют инородное тело.
В случае проникающих ранений глаз, для предотвращения воспаления, развития инфекции, возникновения осложнений геморрагического характера, вторичной глаукомы и пр., также требуется медикаментозная терапия.
Препараты для лечения проникающих ранений
Для лечения проникающих ранений пострадавшего обязательно помещают в специализированный стационар.
После точного установления диагноза, назначается противостолбнячный анатоксин 0,5ME подкожно и противостолбнячную сыворотку 1000ME.
Терапия медикаментозными средствами должна включать следующие группы препаратов:
Антибиотики
Сульфаниламидные препараты
Фторхинолоны
Противогрибковые средства
Блокаторы Н-рецепторов
Транквилизаторы
Инъекции ферментативных препаратов
Глазные капли
При особой тяжести состояния и в послеоперационном периоде кратность закапываний может составлять до 6 раз ежесуточно. Ее снижают по мере стихания процесса воспаления:
Пациент после тяжелых поражений органа зрения должен пожизненно наблюдаться у офтальмолога. Его физические нагрузки должны быть ограничены. В отдаленной перспективе, таким больным назначается дальнейшее оперативное лечение, направленное на восстановление или поддержание зрительных функций и ликвидацию косметических дефектов.
Эписклерит глаза: причины, симптомы и лечение
Склера – внешний сферический «корпус» глаза из плотной соединительной ткани (более плотной, чем другие глазные ткани), который обеспечивает целостность сложной внутриглазной оптико-нейронной системы. Сам термин «склера» и на греческом, и на более поздней латыни означает нечто жесткое, твердое, ригидное – хотя плотность склеральной ткани, конечно, значительно уступает костной или даже хрящевой.
Если рассматривать склеру как защитный «скафандр», то это скафандр, скорее, мягкого, упругого типа: фиброзная, волокнистая структура склеры позволяет ей до определенной степени сжиматься и растягиваться (некоторые заболевания, напр., глаукома, приводят к патологическому растяжению). Кроме защитных функций, склера как наружная оболочка играет также роль своеобразного шасси для крепления глазодвигательных мышц, сопряжения с внешней, проводниковой частью зрительного нерва, и т.д.
Толщина склеры постепенно увеличивается с возрастом и, кроме того, зависит от конкретного сектора глазного яблока, но в норме, как правило, не превышает 1 мм. В передней, открытой сквозь веки внешнему миру области глаза склеральная ткань плавно переходит в прозрачную роговичную оболочку. Цвет здоровых склер приближается к белому; у детей, а также в случаях патологического истончения, он может приобретать небесно-синий оттенок, что усиливает внешнее впечатление «белоснежности».
Вообще, естественная чистота и яркость глазных белков, – т.е. видимой сквозь роговицу части склер, – в силу филогенетических особенностей человеческого восприятия кажется нам неоспоримым признаком здоровья их обладателя, тогда как мутность, тусклость, покраснение или желтизна – достоверным свидетельством неблагополучия (что и подтверждается в абсолютном большинстве случаев).
Склерит и эписклерит – в чем разница
В офтальмологии выделяют обширную группу воспалительных процессов в склеральной ткани, обозначаемых собирательным термином «склериты». Такие воспаления вызываются различными причинами и отличаются друг от друга клинически; чаще они встречаются у женщин в возрасте после 40 лет и представляют, в целом, достаточно серьезную проблему.
Специфика склеритов в сравнении с прочими воспалительными процессами состоит, во-первых, в меньшей статистической значимости острых инфекций: бактерии и вирусы, безусловно, также относятся к ведущим причинам воспаления, но нередко склерит развивается как «верхушка айсберга» на патологической почве, т.е. на фоне и вследствие тяжелых системных заболеваний, в частности, аутоиммунных.
Во-вторых, из-за определенного сходства симптоматики склерит легко принять, напр., за гораздо более распространенный конъюнктивит, в результате чего лечение может оказаться недостаточно эффективным или вовсе неадекватным, что, в свою очередь, приводит к хронификации процесса.
В-третьих, в силу сугубо геометрических причин задний (по локализации воспаления) склерит, особенно если он развивается медленно и поначалу бессимптомно, крайне затрудняет диагностику, т.к. воспалительный очаг недоступен офтальмоскопии; теряется время, и зачастую патология обнаруживается уже на критических этапах, при выраженном снижении зрения, угрозе отслоения сетчатки и/или гнойного расплавления склеры.
Наконец, склериты опасны осложнениями (иридоциклит, кератит и пр.), которые могут возникать при распространении процесса на смежные ткани.
Существуют различные классификации склеритов, однако в медицинском нозологическом глоссарии используется и отдельный термин «эписклерит», который, как можно интуитивно предполагать (с полным основанием), также имеет отношение к воспалительным процессам склеры.
Эписклерит глаза
Между склеральным «кожухом» глазного яблока и глазницей (как частью черепа) существует еще несколько прослоек. Ближайшей и непосредственно прилегающей к склере, словно упаковочная пленка, оболочкой является конъюнктива, – тонкий увлажняющий слизистый слой, воспаление которого хотя бы однажды переживал, видимо, любой человек. Если воспалительный процесс развивается «под» конъюнктивой, т.е. на какой-либо площади ее поверхностного соприкосновения со склерой, такое воспаление называют эписклеритом – по названию самого внешнего, относительно рыхлого склерального слоя, или эписклеры.
Все сказанное выше о склеритах применимо, в целом, и к эписклериту как к локальной разновидности; во многих публикациях, посвященных воспалениям склеры, эписклерит отдельно даже не упоминается. Вместе с тем, отличия есть – как гистологические, так и клинические.
Эписклера характеризуется, кроме рыхлости, богатой иннервацией и васкуляцией: в этом слое сосредоточены нервные волокна и разнокалиберные кровеносные сосуды. В такие участки всегда быстрее проникают болезнетворные факторы, однако с током крови легче транспортируется и иммунный отклик организма, и лекарственные соединения. Более чем в половине случаев (до 60%) эписклерит даже не нуждается в офтальмологическом вмешательстве, длится недолго, проходит без последствий, и при простом (см.ниже) типе эписклерита крайне редко процесс распространяется на более глубокие клеточные слои, превращаясь в «истинный» склерит.
Причины
Воспаление эписклеральных тканей может быть обусловлено широким спектром причин и патогенных условий: инфекции (вирусные и бактериальные, преимущественно кокковые); системные заболевания (коллагенозы, ревматизм, саркоидоз, и т.п.), аллергические реакции, нарушения биохимического состава крови, травмы глаза (химические, физические, механические).
Симптомы
Чаще всего эписклерит развивается стремительно, на видимой поверхности глаза, обычно ближе к уголкам. Классическими, наиболее распространенными признаками выступают резь, болевой синдром, гиперемия (причем цвет покраснения варьирует от светло-розового до алого, приобретая затем цианозный оттенок), усиленное слезотечение и светобоязнь. Из-за отечности и вспухания пораженный участок может казаться выпуклым, рельефным.
Различают два основных варианта эписклерита: простой (диффузный) и узелковый.
Простой встречается вчетверо чаще узелкового, обычно протекает быстрее и болезненней, лучше поддается терапии и гораздо реже рецидивирует.
При узелковом эписклерите более выражена тенденция к припуханию и воспалению сосудов, вследствие чего выпуклость воспаленного участка заметней и ощутимее («инородное тело»); образуются мелкие болезненные очажки 1-4 мм в диаметре, которые в некоторых случаях объединяются. Средняя продолжительность узелкового эписклерита составляет примерно 2 недели, хотя разброс достаточно велик – от нескольких дней до нескольких месяцев. Нередко встречаются хронически-рецидивирующие формы.
Иногда отдельно рассматривают также мигрирующий, скоротечный вариант эписклерита, для которого характерны болезненность, сопутствующий отек век, головная боль и самокупирование за 2-3 дня. Кроме того, при «розовой» угревой сыпи иногда возникает узелковый розацеа-эписклерит, однако этот вариант больше относится к кератитам: вовлекается роговичная оболочка, что является наиболее серьезным из осложнений эписклерита, поскольку нелеченный кератит значительно менее благоприятен в прогнозе и может привести к самым плачевным последствиям для зрительной системы в целом.
Лечение эписклеритов
Глазные капли и мази
При интенсивном болевом синдроме, хроническом течении, частых рецидивах – назначают кортикостероидные глазные капли (напр., офтан-дексаметазон), гидрокортизоновую глазную мазь, или же нестероидные противовоспалительные препараты (например, глазные капли Индоколлир, Наклоф, Диклофенак и т.д.), которые при местной резистентности могут быть назначены перорально, в виде таблеток.
Народное лечение
Наиболее доступным и, вместе с тем, достаточно эффективным противовоспалительным средством в данном случае служат промывания глаза травяными отварами. С этой целью применяется чайная заварка, различные комбинации ромашки, корня лопуха, шалфея, василькового цвета. Однако, данные средства могут вызвать аллергическую реакцию, что необходимо учитывать.
Склерит
Склерит – это воспалительный процесс, который поражает всю толщу наружной соединительнотканной оболочки глазного яблока. Клинически проявляется гиперемией, инъекцией сосудов, отеком, болезненностью при пальпации зоны поражения или движениях глазного яблока. Диагностика склерита сводится к проведению наружного осмотра, биомикроскопии, офтальмоскопии, визометрии, тонометрии, флуоресцентной ангиографии, ультразвукового исследования (УЗД) в В-режиме, компьютерной томографии. В зависимости от формы заболевания схема лечения включает местное или системное применение глюкокортикоидов и антибактериальных средств. При гнойном склерите показано вскрытие абсцесса.
Общие сведения
Склерит – это воспалительное заболевание склеры, характеризующееся медленно прогрессирующим течением. Среди всех форм наиболее распространен передний склерит (98%). Поражение задних отделов склеры наблюдается только у 2% пациентов. Варианты течения патологии без некроза преобладают над некротизирующими, что ассоциировано с благоприятным прогнозом. При ревматоидном и реактивном хламидийном артритах распространены диффузные варианты заболевания. В 86% случаев анкилозирующего спондилита диагностируют узелковый склерит. У 40-50% пациентов патологические изменения склеры сочетаются с поражением суставов воспалительного генеза, а в 5-10% случаев артриту сопутствует склерит. Болезнь чаще встречается у лиц женского пола (73%). Пик заболеваемости приходится на возраст от 34 до 56 лет. У детей патология наблюдается в 2 раза реже.
Причины склерита
Этиология склерита напрямую связана с системными заболеваниями в анамнезе. Триггерами поражения склеры являются ревматоидный артрит, гранулематоз Вегенера, ювенильный идиопатический, реактивный хламидийный или псориатический артрит, узелковый полиартрит, анкилозирующий спондилит и полихондрит, характеризующийся рецидивирующим течением. Реже данная патология развивается в послеоперационном периоде после оперативного удаления птеригиума или травматического повреждения. Описаны клинические случаи инфекционного склерита у пациентов с витреоретинальным хирургическим вмешательством в анамнезе.
К склериту инфекционной этиологии зачастую приводит диссеминация процесса с зоны изъязвления на роговой оболочке. Также источником инфекции может быть воспаление придаточных пазух носа. Наиболее распространенными возбудителями заболевания являются синегнойная палочка, вирус Варицелла-Зостер и золотистый стафилококк. В редких случаях склерит имеет грибковое происхождение. Медикаментозное поражение склеры чаще развивается при приеме митомицина С. Факторы риска – костно-суставные формы туберкулеза в анамнезе, системные воспалительные заболевания.
Симптомы склерита
С клинической точки зрения в офтальмологии выделяют передний (не некротизирующий, некротизирующий), задний и гнойный склерит. Не некротизирующее поражение склеры бывает диффузным или узелковым. Некротизирующее может сопровождаться или не сопровождаться воспалительным процессом. В ряде случаев течение склерита характеризуется кратковременными самостоятельно прекращающимися эпизодами. В то же время, патологический процесс в склере провоцирует ее некроз с вовлечением подлежащих структур. Для данного заболевания свойственно острое начало, реже наблюдаются вялотекущие варианты. При диффузном склерите в воспалительный процесс вовлекается весь передний отдел наружной соединительнотканной оболочки глазного яблока. Узелковое поражение сопровождается снижением остроты зрения.
Для переднего склерита свойственно медленно прогрессирующее течение. Эта форма сопровождается бинокулярным поражением органа зрения. Пациенты отмечают выраженную болезненность при касании к зоне проекции отека, фотофобию. Длительное течение заболевания приводит к поражению склеры по окружности лимба (кольцевидный склерит) и возникновению тяжелого кератита, ирита или иридоциклита. При гнойном склерите возможен разрыв оболочек абсцесса, что приводит к развитию ирита или гипопиона.
При некротическом поражении склеры пациенты отмечают нарастающую боль, которая в дальнейшем становится постоянной, иррадиирует в височную область, надбровную дугу и челюсть. Болевой синдром не купируется приемом анальгетиков. Некротизирующий склерит осложняется прободением склеры, эндофтальмитом или панофтальмитом. При задней форме патологии пациенты предъявляют жалобы на болезненность при движении глазного яблока, ограничение его подвижности. Послеоперационный склерит развивается на протяжении 6 месяцев после хирургического вмешательства. При этом формируется участок локального воспаления, который сменяется некрозом. Снижение остроты зрения наблюдается только при распространении воспалительного процесса на прилежащие структуры глазного яблока или развитии вторичной глаукомы.
Диагностика склерита
Диагностика склерита включает в себя проведение наружного осмотра, биомикроскопии, офтальмоскопии, визометрии, тонометрии, флуоресцентной ангиографии, ультразвукового исследования (УЗД) в В-режиме, компьютерной томографии. При наружном осмотре пациентов с передним склеритом обнаруживается отечность, гиперемия и инъекция сосудов. Зона отека имеет очерченные границы. При пальпаторном исследовании отмечается болезненность. Проведение биомикроскопии при «студенистом» склерите позволяет выявить зону нависания хемозированной конъюнктивы над лимбом. Этот участок имеет красно-коричневый оттенок и желатиноподобную консистенцию. На поверхности роговой оболочки можно обнаружить инфильтраты с выраженной васкуляризацией. Методом биомикроскопии со щелевой лампой при диффузном склерите определяется нарушение физиологического радиального направления сосудистого рисунка. При узелковой форме проведение визиометрии указывает на снижение остроты зрения.
При гнойном склерите наружный осмотр позволяет выявить гнойный инфильтрат и инъекцию сосудов. Поражение задних отделов склеры сопровождается отечностью век, конъюнктивы и незначительным экзофтальмом. Методом офтальмоскопии определяется проминирование диска зрительного нерва, субретинальная липидная экссудация, отслоение сетчатки и хориоидеи, вызванное скоплением экссудата. УЗИ в В-режиме указывает на утолщение задней части наружной соединительнотканной оболочки глазного яблока, скопление экссудата в теноновом пространстве. Изменение толщины склеры также можно подтвердить при помощи КТ.
При некротизирующем склерите при помощи флуоресцентной ангиографии определяется извитой ход, участки окклюзии сосудов, аваскулярные зоны. Проведение биомикроскопии со щелевой лампой позволяет визуализировать некротические изменения склеры, изъязвление прилежащей конъюнктивы. В динамике обнаруживается расширение зоны некроза. Методом тонометрии у пациентов со склеритом часто выявляется повышение внутриглазного давления (более 20 мм. рт. ст.).
Лечение склерита
Схема лечения склерита включает в себя местное использование глюкокортикоидных и антибактериальных капель для инстилляции. Если заболевание сопровождается повышенным внутриглазным давлением, то комплекс терапии необходимо дополнить топическими гипотензивными средствами. В курс лечения входит прием нестероидных противовоспалительных препаратов. При их непереносимости рекомендовано назначение медикаментов из группы глюкокортикостероидов. При склерите без некротического поражения глюкокортикоиды и антибактериальные препараты необходимо вводить в виде субконъюнктивальных инъекций. Альтернативой данному методу введения является прием пролонгированных форм глюкокортикоидов.
При развитии некроза склеры показана комбинированная терапия глюкокортикостероидами и иммунодепрессантами. В случаях возникновения аллергической реакции параллельно с данными лекарственными средствами применяются противоаллергические и десенсибилизирующие препараты. При гнойной форме склерита тактика лечения сводится к проведению массивной антибактериальной терапии. При этом используются пероральный и субконъюнктивальный пути введения препаратов из группы фторхинолонов, аминогликозидов и полусинтетических пенициллинов. Дополнительный способ введения – электрофорез. При отсутствии эффекта от медикаментозной терапии показано хирургическое вскрытие абсцесса. Также в схему лечения следует включить препараты для лечения основной патологии, на фоне которой развился склерит. Если этиологическим фактором являются микобактерии туберкулеза, противотуберкулезные средства для местного применения рассматриваются, как вспомогательные.
Прогноз и профилактика склерита
Специфической профилактики склерита не разработано. Неспецифические превентивные меры сводятся к своевременному лечению основной патологии, профилактике воспаления придаточных пазух носа (синусита), соблюдению правил асептики и антисептики во время проведения оперативных вмешательств. Пациентам с системными заболеваниями в анамнезе необходимо 2 раза в год проходить осмотр у офтальмолога. Прогноз для жизни и трудоспособности зависит от своевременности постановки диагноза, адекватности лечения, вида возбудителя при инфекционном поражении и формы заболевания. Наиболее благоприятным вариантом являются диффузные формы болезни. Для склерита, вызванного синегнойной палочкой, чаще характерен неблагоприятный прогноз.