дарсонваль детям для чего
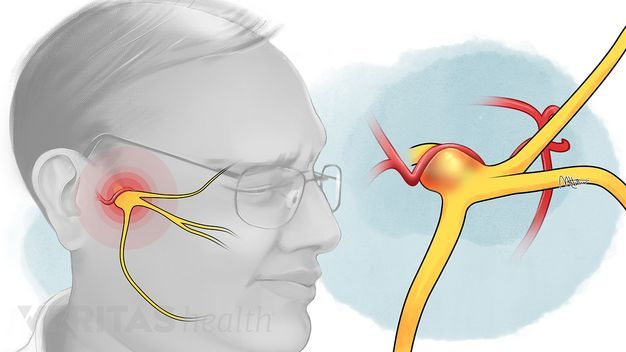
Воспаление тройничного (лицевого) нерва
Воспаление лицевого нерва – неприятный недуг, который не проходит безболезненно. Главные жалобы пациентов – резкие приступы боли в области лица, в верхних и нижних челюстях.
Такое воспаление считается одним из самых распространенных среди лицевых болей. Чаще всего недуг протекает бесследно, но при пренебрежении лечением может появиться паралич.
Заболевание чаще возникает у женщин старше 50 лет, мужчины обращаются с таким недугом гораздо реже. В группу риска также входят люди с генетической предрасположенностью, например, с узким костным каналом. Из-за такой анатомической особенности повышен риск защемления при нарушении кровоснабжения и различных воспалениях.
Что такое лицевой нерв?
Тройничный нерв, он же лицевой, является самым крупным среди двенадцати черепных нервов. Он берет свое начало в ухе, после чего разветвляется, первый путь доходит до лобной части, второй располагается у челюсти. Нерв огибает почти всю поверхность человеческого лица, он буквально управляет им.
У каждого человека два лицевых нерва – по одному на каждую из сторон головы. Он соприкасается с другими черепными нервами и имеет сверхчувствительные волокна.
Врачи разделяют заболевание на два вида – первичное и вторичное. Первичное проявляется как осложнение от перенесенной простуды, в этом случае нарушается нормальное питание нерва. Вторичное возникает при сильной интоксикации на фоне воспалительных или инфекционных заболеваний, а также опухолевых процессов.
Причины воспаления тройничного нерва на лице
Обычно провоцируют заболевание инфекции или бактерии. Список причин, по которым может возникнуть воспаление лицевого нерва:
Причины варьируются от незначительных до заболеваний, угрожающим жизни. Каждая из причин определяет дальнейшее лечение пациента. В некоторых случаях проводят специальные тесты для диагностики – слуховой, слезный, инфекционный, на слюноотделение или вкусовой. Таким образом проверяется работа рецепторов и органов чувств.
Симптомы воспаления тройничного нерва
Также пациенты сообщают о следующих симптомах:
Из-за дискомфорта и болей у пациента начинает развиваться фобия и повышенная тревожность. Он пытается избегать поз и движений, которые провоцируют неприятные ощущения.
Диагностика воспаления тройничного нерва
В зависимости от зоны поражения и набора симптомов определяется стратегия диагностики заболевания. Чтобы определить место поражения нерва, степень тяжести и динамику восстановления, врачи назначают метод аппаратной диагностики, например, электромиографию. Для определения наличия опухолей в головном мозге используются МРТ и КТ.
Также пациента могут направить на общий или биохимический анализ крови, рентген легких, УЗИ мягких тканей или офтальмоскопию.
Вы можете быть уверены в качестве проводимых в клинике процедур и высокой точности результатов МРТ, КТ и других способов диагностики различных заболеваний. В «Медюнион» проводятся магнитно-резонансные томографии всех видов: головы, позвоночника, брюшной полости и суставов на современном оборудовании.
Лечение при воспалении лицевого нерва
Медикаментозное лечение
Лечение неврита тройничного нерва носит комплексный характер. Заболевание сначала лечат медикаментозно – пациенту прописывают препараты, которые облегчат ситуацию. К ним относятся обезболивающие, противоотечные, сосудорасширяющие препараты и витамины группы «В». Чаще всего рекомендованные медикаменты – это таблетки, но можно ускорить процесс восстановления за счет применения мазей и гелей. Иногда врачи прописывают назначение на внутримышечные инъекции.
В особых случаях процесс восстановления лицевого нерва может быть замедлен. Тогда пациенту назначают глюкокортикостероиды, которые улучшают обменные процессы нервной ткани. Также скорейшему выздоровлению способствуют различные биостимуляторы и гиалуронидаз.
Нельзя назначать себе препараты самостоятельно. Обязательно при первых симптомах стоит показаться неврологу или невропатологу для определения диагноза и стратегии лечения. Препараты для восстановления рекомендуются пациентам в каждом конкретном случае, обращая внимание на наличие хронических заболеваний, особенности симптомов и так далее.
Хирургическое лечение
Еще один способ лечения лицевого нерва – хирургическое вмешательство. Однако к этому варианту врачи обращаются довольно редко – только при разрыве тройничного нерва. Также операция требуется в случае отсутствия эффекта от консервативного метода спустя полгода-год. Хирургическое вмешательство актуально только в течение первого года наличия заболевания, позднее мышцы на лице необратимо атрофируются.
Процесс операции – специалисты сшивают поврежденный участок лицевого нерва для восстановления его двигательной функции.
Массаж
Следующий метод лечения – массаж при лечении лицевого нерва. Цель такого способа – убрать отек, улучшить кровообращение, восстановить чувствительность и проведение нервных импульсов. Массаж противопоказан при туберкулезе, онкологии, атеросклерозе и повышенной температуре.
Изначально массажист работает только со здоровой стороной лица, воротниковой зоной, шеей и областью над плечами. В основном мастер использует растирание, поглаживание, разминание и вибрацию.
Для заметных желаемых изменений необходимо провести десять-двадцать сеансов массажа от пяти до пятнадцати минут. Длительность определяется исходя из степени воспаления тройничного нерва, задач терапии и динамики восстановления.
Физиотерапия
Следующий метод лечения – это физиотерапия. Она облегчает тяжесть симптомов, помогает активизировать обменные процессы в тканях и восстановить функции лицевого нерва.
Врачи назначают такой курс лечения с первых дней появления неврита. В список физиопроцедур входят:
Такой комплекс показан на первую неделю лечения. Врачи назначают его совместно с медикаментозным. Такой тандем помогает ускорить процесс восстановления лицевого нерва. А самые главные его преимущества – отсутствие побочных эффектов и безболезненность.
Альтернативные методы
Существуют и альтернативные методы лечения. Это процедуры, нацеленные на восстановление мимических мышц и устранение симптомов неврита лицевого нерва. К таким процедурам относят:
Гимнастика для лица
Также в совокупности с комплексным лечением можно делать гимнастику для лица. Перед этим необходимо проконсультироваться со специалистом, врач составит индивидуальный список упражнений, исходя из остроты процесса, места поражения и симптомов. Обычно такая гимнастика занимает около десяти минут в день.
Стандартный комплекс упражнений включает в себя расслабление и напряжение отдельных мышц лица. Например, для восстановления артикуляции рекомендовано произносить звуки «у», «о», «и». После необходимо подвести нижнюю губу под верхние зубы и воспроизводить звуки «в» и «а».
Гимнастика при воспалении тройничного нерва:
Профилактика заболевания
Врачи рекомендуют исключить воздействия на организм, которые вызывают воспаление тройничного нерва. Вот несколько рекомендаций, которые помогут избежать недуг:
Записаться на индивидуальную консультацию, сдать анализы или пройти лечение можно в частной клинике «Медюнион». К нам можно легко записаться по телефону 202-95-54 или онлайн, прямо на сайте, нажав на кнопку «Запись онлайн».
Мы работаем в Красноярске с 2006 года и оказываем качественные медицинские услуги населению. В штате работают высококлассные врачи широкой и узкой специализации.
Дарсонвализация в детской практике физиотерапии
Рассказывает Шеворыкина Ольга Юрьевна
Врач-педиатр, физиотерапевт, заведующий отделением детского медицинского центра «ОННИ»
Дарсонвализация широко применяется во взрослой физиотерапевтической практике, особенно в косметологии. Многие испытали воздействие токов дарсонваля на себе и знакомы с прекрасными результатами такого лечения. Но эти токи с успехом применяются и в педиатрии.
Изучением воздействия токов высокой частоты на организм занимался Арсен д’Арсонваль, французский физиолог и физик, еще в 1891 году. Уже прошло более 100 лет после открытия лечебного воздействия этих токов, но эта чудесная методика не потеряла своей актуальности.
Дарсонвализация – методика лечебного воздействия на организм импульсным током высокой частоты (110 кГц), высокого напряжения и малой силы. Она основана на подведении высокого напряжения к коже через вакуумный стеклянный электрод. При этом между кожей и электродом возникает электрический разряд, который и вызывает в поверхностных тканях физико-химические изменения.
Что же происходит в тканях после того, как электрод коснулся кожи? Под действием тихого разряда в месте воздействия сначала возникает спазм, а затем расширение артериальных сосудов и повышение их проницаемости. В связи с этим происходит улучшение кровотока и лимфотока не только в коже, но и в прилежащих тканях.
Поэтому
Методика проведения процедуры может быть стабильная или лабильная. Стабильная методика применяется в основном для полостных воздействий, а лабильная – для воздействия на кожу. При лабильной методике электрод плавно перемещают по поверхности кожи со скоростью 2-3 см/с. Обычно время воздействия 5- 10 мин, на курс от 5 до 10 процедур. Во время воздействия на кожу ощущается слабое покалывание. Стеклянные электроды бывают разной формы, так, для воздействия на волосистую часть головы используют гребешковый электрод, напоминающий расческу, а на шейно-воротниковую зону воздействуют грибовидным.
При каких заболеваниях токи дарсонваля могут помочь детям и подросткам?
Если дарсонвализацию проводить дистанционно, на расстоянии 0.3-2 см, между кожей и электродом возникает искровой разряд, который оказывает прижигающее и бактерицидное действие
Детям проведение местной дарсонвализации разрешено с 6 мес.
Противопоказанием для дарсонвализации является нарушение целостности кожного покрова в зоне воздействия, а также общие противопоказания для физиотерапии. В зоне воздействия при проведении процедуры не должно быть металлических предметов.
Для назначения лечения надо обязательно обратиться к физиотерапевту, который определит параметры лечебного воздействия для конкретного заболевания и выявит противопоказания.
Дарсонвализация и ультратонотерапия
Дарсонвализация – лечебное воздействие переменным импульсным электрическим током высокой частоты (110 кГц), высокого напряжения (до 25 кВ) и малой силы (до 0,02 мА), модулируемым короткими импульсами колоколообразной формы. Метод предложен в 1892 г. французским физиологом и физиком Ж. А. Д’Арсонвалем, в честь которого он и назван.
При проведении процедуры между электродом и кожей образуется разряд, который может изменяться по интенсивности от тихого, почти не вызывающего особых ощущений, до слабого искрового, оказывающего прижигающее действие. Интенсивность разряда зависит от напряжения тока, подаваемого на электрод, величины воздушного зазора между телом и электродом, а также от площади его активной поверхности. Определенное значение в механизме действия дарсонвализации имеют озон и окислы азота, образующие в небольшом количестве во время процедуры. Из-за малой силы тока и импульсного характера воздействия тепловой эффект при дарсонвализации почти отсутствует. Лишь при внутриполостных процедурах пациенты могут ощущать легкое тепло.
Искровые разряды раздражают рецепторы кожи и слизистых оболочек и оказывают обезболивающее и противозудное действие. Одним из наиболее характерных эффектов местной дарсонвализации считают вегетососудистую реакцию, которая развивается по механизму аксон-рефлекса и характеризуется улучшением микроциркуляции, снижением тонуса мелких и средних артерий при одновременном повышении тонуса вен, снижением артериального давления, изменением сосудистой проницаемости. Это, а также стимуляция клеток ретикулоэндотелиальной системы определяют противовоспалительное и противоотечное действия метода. Искровой разряд приводит к возникновению на коже участков микронекроза, что сопровождается накоплением продуктов распада, стимулирующих обменные и трофико-регенераторные процессы. Кроме того, искровой разряд, а также образующиеся в околоэлектродном пространстве озон и окислы азота способны оказывать бактериостатический и бактерицидный эффекты. Методу присуще антиспастическое действие, которое проявляется также в виде противоболевого действия.
ПОКАЗАНИЯ К НАЗНАЧЕНИЮ:
Ультратонотерапия – метод лечебного воздействия на организм переменным током надтональной частоты (22 кГц) высокого напряжения и малой силы, который подводится контактно с помощью стеклянных электродов, заполненных инертным газом.
Переменный ток надтональной частоты оказывает на организм терапевтическое действие, близкое к местной дарсонвализации. Метод отличается другими параметрами тока, меньшим раздражающим влиянием, тепловым действием, хорошей переносимостью детьми, а также более выраженным лечебным эффектом при воспалительных и сосудистых заболеваниях.
Ультратонотерапия применяется детям с первых дней жизни.
ПОКАЗАНИЯ К НАЗНАЧЕНИЮ:
Неправильное лечение атопического дерматита. 5 главных ошибок
Атопический дерматит — это хроническое воспалительное заболевание кожи, которое проявляется зудящими красными пятнами, сыпью, шелушением и сухостью. Это заболевание диагностируется у 30% детей и у 10% взрослых. Однако, зачастую атопическому дерматиту не уделяется должного внимания, и некорректное лечение этой болезни может замедлять наступление ремиссии и ухудшать общий уровень здоровья. О 5 самых распространенных ошибках в тактике лечения рассказывает дерматолог Анна Трушина.
Ошибка №1. Излишняя диагностика, направленная на выявление «некожных» причин.
Причины развития атопического дерматита кроются в генетически обусловленных особенностях:
1. Со стороны кожи — связаны с нарушением барьерной функции.
2. Со стороны иммунной системы. В ответ на проникновение раздражителей и аллергенов через нарушенный кожный барьер формируется воспаление.
Поэтому не целесообразно искать причину в гельминтах, нарушении микрофлоры кишечника, интоксикации и т.д. Весь спектр назначаемых по этому поводу обследований только из-за атопического дерматита не обоснован. Усилия, направленные на поиск “первопричины” вне кожи, лучше направить на грамотное лечение собственно кожи.
Ошибка №2. Поиск причинного аллергена.
Атопический дерматит не является аллергическим заболеванием по своей природе. Однако, аллергические реакции могут сочетаться с атопическим дерматитом, как сопутствующее заболевание. Так происходит примерно у 20-30% пациентов.
Поэтому сам по себе атопический дерматит не является поводом для сдачи дорогостоящих панелей на специфические аллергены, а анализ должен сдаваться только при подозрении на конкретную аллергическую реакцию у части пациентов.
Ошибка №3. Соблюдение необоснованной диеты.
Часто атопический дерматит становится поводом для назначения строгой “гипоаллергенной” диеты. Детский рацион становится однообразным и скучным. Однако, такие пищевые ограничения не обоснованы с научной точки зрения и не приносят желаемого результата, даже если параллельно есть аллергия.
Помимо отсутствия эффекта, строгая диета способна нанести вред организму. Она приводит к дефициту важных нутриентов, минералов и витаминов, что может негативно сказаться на общем состоянии здоровья ребенка. Поэтому детям с атопическим дерматитом нужно питаться разнообразно и сбалансированно. Из рациона исключаются только те продукты, роль которых четко доказана с обострением патологического процесса. Аналогичные правила применимы и к питанию мамы, если малыш находится на грудном вскармливании.
Ошибка №4. Нерациональный уход за кожей.
Основа лечения атопического дерматита это восстановление барьерной функции кожи и устранение воспаления. Поэтому назначаются такие средства, которые помогают УВЛАЖНИТЬ и смягчить кожный покров и удержать влагу внутри него, и тем самым улучшить защитные свойства кожи. В комплексе используются также мероприятия, которые уменьшают вероятность развития воспалительного процесса, т.е. ограничивается контакт кожи с потенциальными агрессорами из внешней среды.
Чтобы реализовать перечисленные выше цели, требуется тщательный и бережный уход за кожей ребенка-атопика с использованием ЭМОЛЕНТОВ. Это специальные средства, лосьоны, кремы, бальзамы, которые при нанесении на кожу смягчают и увлажняют ее, способствуют заполнению межклеточных пространств в коже, восстанавливая ее барьерные свойства.
Важно понимать, что использования простых детских кремов 1-2 раза в день может быть недостаточно. Для правильного ухода требуется нанесение специальных эмолентов в достаточном объеме. Они распределяются толстым (!) слоем как на проблемные, так и на визуально неизмененные участки кожи. При этом, кратность нанесения напрямую зависит от состояния кожи. Требуется использовать эмоленты столько раз в течение дня, чтобы весь день наощупь кожа оставалось гладкой, мягкой и без шелушения.
Ошибка №5. Отказ от «гормонов».
При атопическом дерматите внутри кожи происходит воспалительный процесс (само слово “дерматит” в дословном переводе на русский означает воспаление кожи). Именно поэтому в период обострения используются противовоспалительные наружные средства, которые позволяют остановить воспаление. К таким средствам относят наружные глюкокортикостероиды. Однако многие родители отказываются от этих «гормонов» из-за стероидофобии (боязни использования стероидов).
Топические (т.е. используемые наружно: лосьоны, эмульсии, мази, кремы) кортикостероиды на протяжении не одного десятилетия используются в лечении атопического дерматита. За это время они продемонстрировали высокую эффективность и высокий профиль безопасности.
Если же родители не используют кортикостероиды в тех случаях, когда к этому есть показания, или делают это нерационально (назначают самостоятельно без учета степени и формы кожного воспаления, самостоятельно отменяют гормон раньше необходимого срока без контроля врача), то это может привести к ухудшению состояния кожи, формированию очагов хронического воспаления и другим местным осложнениям.
Заключение
Атопический дерматит — это достаточно хорошо изученное заболевание с установленными механизмами развития. Регулярный уход за кожей, своевременное снятие воспаления и исключение ненужных агрессивных манипуляций и диагностических процедур помогут максимально эффективно справиться с этим заболеванием.
Использование электроимпульсной терапии в лечении детей с последствиями перинатальных поражений центральной нервной системы
Особенностью, характеризующей состояние здоровья детей и подростков на современном этапе, является рост нервно-психических нарушений и заболеваний. Одной из причин отклонений в нервно-психическом здоровье детей во все возрастные периоды являются перинатальные поражения центральной нервной системы (ЦНС). Частота перинатальной патологии в популяции составляет 15–20%, в структуре заболеваний новорожденных и детей первого года жизни — 60–80% и продолжает неуклонно расти [5, 7, 10]. Еще в 1995 году существовало мнение, что доля здоровых при рождении детей через 10–15 лет сократится до 15–20% [6].
Последствия перинатального поражения ЦНС становятся заметнее по мере ее созревания и зависят от момента и длительности воздействия повреждающего фактора. Именно последствия перинатального поражения ЦНС являются одной из главных причин увеличения частоты и распространенности нервно-психических заболеваний у детей в настоящее время [1, 2, 4, 6]. Кроме этого, исходы перинатальных поражений нервной системы являются неблагоприятным фоном для растущего организма, способствуют развитию хронического дезадаптационного синдрома и предрасполагают к раннему возникновению и тяжелому течению таких форм патологии, как ишемическая болезнь сердца, гипер- и гипотонические состояния, атеросклероз, дисциркуляторная энцефалопатия, бронхиальная астма, различные нарушения со стороны желудочно-кишечного тракта и др. [6].
Одними из главных причин складывающейся ситуации, возможно, являются: недооценка неврологических симптомов в раннем периоде жизни ребенка; недооценка патогенетических механизмов развития нервно-психических и нейроортопедических нарушений, что приводит к отсутствию рациональных подходов к лечению [1].
В основе механизмов развития перинатального поражения ЦНС лежат гипоксические и травматические повреждения, возникающие в результате действия неблагоприятных факторов перинатального периода. Это не только травмы непосредственно самой ЦНС, но и различные виды повреждений шейного отдела позвоночника, вертебробазилярного стыка и их связочного аппарата [9]. Последние приводят к хронической травме позвоночных артерий (ПА) и дефициту кровоснабжения головного мозга, в частности, способствуют развитию гипоксии в стволовых структурах, где располагаются сосудистые центры. Возникновение дизрегуляторных процессов способствует усугублению церебральной гемодинамики, что приводит к задержке созревания мозговых структур и формированию связей между различными отделами ЦНС.
Ограничение применения некоторых лекарственных средств в детском возрасте, возможность развития побочных эффектов на фоне приема медикаментозных препаратов делают необходимым дальнейший поиск новых методов лечения, в том числе и физиотерапевтических.
.gif) |
| Рис. Графическая характеристика биполярного асимметричного электрического импульса от аппарата «Миоритм-040» |
Электроимпульсная терапия обладает широким диапазоном терапевтического действия (обезболивающим, трофикостимулирующим, спазмолитическим и др.) [3, 5, 10]. Для проведения электроимпульсной терапии предложено большое количество физиотерапевтических аппаратов («Тонус-2», «Амплипульс-4», «Амплипульс-5», «Амплипульс-6» и т. д.). Нами проведено исследование с использованием аппарата «Миоритм-040», который является источником импульсных токов с частотой от 20 до 120 Гц, с биполярной асимметричной формой импульсов, характеризующихся коротким катодным выбросом с последующей низкоамплитудной анодной фазой (рис.).
Такая форма импульса максимально приближена к потенциалу действия нервного волокна в зоне перехвата Ранвье. Суммарная составляющая импульса такой формы равна нулю, что исключает возможность образования продуктов электролиза на подэлектродных прокладках. Таким образом, по форме импульсы напоминают потенциал действия мембран нервно-мышечных клеток (поэтому чаще всего их называют нейроподобными импульсами — НИТ) и являются наиболее эффективными для достижения ответной реакции организма. Указанные особенности импульсов обусловливают физиологическое, щадящее действие тока и хорошую переносимость процедур, что особенно важно в детском возрасте [3, 5, 7, 9]. Для предотвращения развития адаптации к воздействию и утомлению мышц используется режим «дрейфа» работы аппарата, при котором происходит изменение частоты в пределах 20–120 Гц с параллельным изменением амплитуды импульсов по трапециевидной форме огибающей.
При воздействии на шейный отдел позвоночника и надплечья, НИТ устраняют тоническое сокращение мышц шеи, а также улучшают микроциркуляцию тканей шеи [3]. Все это предотвращает мышечно-тонические и мышечно-дистрофические расстройства в указанной области, компенсирует нарушения в ней и приводит к улучшению церебральной гемодинамики.
Особенности действия НИТ на организм обуславливают целесообразность применения их у детей с последствиями перинатальных поражений ЦНС. Преимуществом выбора этого физического фактора для коррекции поражений нервной системы у детей является его физиологическое, щадящее действие, отсутствие побочных эффектов.
Цель исследования — научное обоснование целесообразности использования и разработка методики применения нейроподобных импульсных токов от аппарата «Миоритм-040» в лечении детей с последствиями перинатальных поражений ЦНС.
Материалы и методы исследования
Под наблюдением находилось 128 детей в возрасте 6–10 лет с последствиями перинатальных поражений ЦНС. Диагнозы устанавливались на основании анамнестических данных, жалоб больных, результатов неврологического осмотра и инструментальных методов обследования. У всех детей проведен анализ анамнестических данных, выполнено общеклиническое и неврологическое обследование. При проведении неврологического осмотра особое внимание уделялось оценке состояния краниовертебральной области (исследование болевых точек — точка позвоночной артерии, паравертебральные точки, остистые отростки шейных позвонков; определение ограничений движений в шейном отделе позвоночника и напряжение шейно-затылочных мышц). Инструментальные методы исследования включали в себя: ультразвуковую допплерографию (экстра- или транскраниальную), электроэнцефалографию, рентгенографическое обследование шейного отдела позвоночника с функциональными пробами (по показаниям).
Исследование церебральной гемодинамики проводилось на ультразвуковом транскраниальном допплерографе NEUROSCAN 500 M фирмы Multigon (США). Оценивалось функциональное состояние церебральной гемодинамики по таким показателям, как средняя скорость кровотока, коэффициент асимметрии (КА) средней скорости кровотока, прирост показателя потока (ППП) и пульсационный индекс (ПИ).
Для оценки эффективности различных методов лечения детей с последствиями перинатальных поражений ЦНС выполнено рандомизированное слепое исследование. Проведено лечение 65 детей в возрасте 6–10 лет, которые с помощью простой рандомизации были распределены на две группы. Основная группа в количестве 35 детей без медикаментозной терапии получила лечение с применением НИТ от аппарата «Миоритм-040». Воздействие проводили на шейный отдел позвоночника и надплечья по четырем полям. Режим работы аппарата «дрейфующий» с групповым способом миграции. Продолжительность процедур от 10 до 25 минут. Курс лечения состоял из 10 процедур, проводимых ежедневно с чередованием полей.
Контрольная группа в количестве 30 детей получила курс медикаментозной терапии, включающей в себя сосудистые препараты, ноотрофы (ноотропы, витамины группы В, аминокислоты). Схемы лечения подбирались индивидуально с учетом особенностей клинической картины.
Оценка эффективности лечения проводилась по следующим критериям: динамика клинических проявлений (общее состояние, жалобы), состояния краниовертебральной области и допплерографических показателей состояния церебрального кровотока.
Результаты и их обсуждение
У всех 128 детей наблюдались различные проявления последствий перинатальных поражений ЦНС (в большинстве случаев сочетание церебральных и спинальных поражений). Среди неврологической патологии у детей наблюдались минимальная мозговая дисфункция (синдром дефицита внимания с гиперактивностью), неврозоподобные нарушения сна, невроз навязчивых движений. Выявлена большая частота последствий спинальных нарушений в виде синдрома периферической цервикальной недостаточности у 87 (69%) детей, вертебробазилярной недостаточности у 105 (82%) детей, миатонического синдрома у 42 (32,8%) детей. У каждого третьего ребенка выявлены специфические трудности обучения (легастения), более чем у 2/3 детей обнаружена дисграфия, у каждого третьего ребенка — дизартрия. Наиболее частыми жалобами у детей являлись головные боли (57,8%), нарушения сна (47,7%), невнимательность и гиперактивность (47,7% и 43,0% соответственно). У всех детей выявлялось нарушение осанки различной степени выраженности.
По данным электроэнцефалографии у 98,6% детей выявлены диффузные изменения биоэлектрической активности головного мозга, в большинстве случаев умеренно выраженные, у 85,5% детей обнаружены изменения функции стволовых структур. При проведении ультразвукового исследования сосудов головного мозга у всех детей выявлены признаки нарушения церебральной гемодинамики разной степени выраженности. Обращает внимание большая частота асимметрии кровотока как в каротидном, так и в вертебробазилярном бассейне (ВББ). Так, у 46,4% детей выявлена значимая асимметрия кровотока по внутренним сонным артериям (ВСА), у 57,3% детей на субкраниальном уровне и у 2/3 детей на интракраниальном уровне.
По показаниям выполнено рентгенологическое обследование шейного отдела позвоночника (ШОП) с функциональными пробами у 42 детей (у каждого третьего ребенка). Патологические изменения на рентгенограммах ШОП выявлены у 40 (95,12%) детей, причем почти в половине случаев они носили сочетанный характер. Среди последних чаще других наблюдались дисфиксационные нарушения в сочетании с признаками натальной травмы ШОП. Выявленные изменения в ШОП на спондилограммах могли оказывать негативное влияние на гемодинамику в ВББ, что в свою очередь способствовало нарушению питания гипоталамической области и дисфункции сосудистых центров, а значит, и нарушению всей церебральной гемодинамики дизрегуляторного характера. Таким образом, необходимо учитывать роль вертеброгенных факторов в развитии нарушений церебральной гемодинамики для патогенетически обоснованного их лечения. Если причиной цереброваскулярных расстройств являются вертеброгенные факторы, то вызывает сомнение целесообразность назначения только спазмолитических средств.
В результате лечения у детей основной группы в 95,5% случаев произошло изменение характера жалоб на головную боль: перестали беспокоить головные боли у 12 (54,5%) детей, уменьшилась частота и интенсивность головных болей у 9 (41%) детей. Различия частоты жалоб на головную боль до и после лечения статистически достоверны (р
Е. А. Братова, кандидат медицинских наук, доцент
В. В. Кирьянова, доктор медицинских наук, профессор
В. А. Александрова, доктор медицинских наук, профессор
СПбМАПО, Санкт-Петербург