деконтаминация ран что такое
Деконтаминация
Современное представление о проблеме деконтаминации в пожарной охране
К деятельности пожарной охраны деконтаминация имеет непосредственное отношение. В 1995 году в столице Австрии Вене состоялся международный съезд пожарных, посвященный целиком проблеме деконтаминации. Это связано с тем, что условия, в которых личный состав ведет боевые и спасательные действия не просто сложные, но и опасные для жизни и вредные для здоровья в связи с возможным загрязнением не только спецодежды, но и кожных покровов пожарных. Виды деконтаминации, имеющие отношение к пожарному делу:
Что касается экипировки пожарных, она подвергается загрязнению очень опасными для человека продуктами горения, такими как сажа, копоть и прочими веществами, обладающими не только токсичными свойствами. Попадание в организм человека таких веществ способствует развитию опухолей (канцерогенное свойство), может стать причиной развития тяжелых аллергических заболеваний (аллергенные свойства) и повлиять на репродуктивное здоровье человека (антирепродуктивные свойства). В связи с этим, в случае загрязнения контаминантами кожных покровов, необходимо как можно в более ранний срок тщательно очистить места загрязнения, что предупредит не только возможное повреждение кожи, но и проникновение загрязнителей через кожу в организм человека.
Наиболее известной и постоянно применяемой в практике пожарных деконтаминацией являются процедуры, связанные с очищением костюмов, противогазов, технических средств и самого человека. Основным средством деконтаминации в таких случаях является вода. В Германии, например, душевые, в которых личный состав моется после выполненной работы, оснащены специальной аппаратурой с контрольными датчиками, позволяющими установить степень очищения кожи. Поскольку в дыму современных пожаров присутствует более 200 опасных для человека химических веществ, отдельные участки кожи, остававшиеся при работе не закрытыми, следует отмывать специальными моющими средствами.
Ссылки
Полезное
Смотреть что такое «Деконтаминация» в других словарях:
Деконтаминация — освобождение неживых объектов внешней среды от потенциально патогенных или вызывающих др. нежелательные процессы микроорганизмов. Д. осуществляют дезинфекцией (см.) или стерилизацией (см.). (Источник: «Словарь терминов микробиологии») … Словарь микробиологии
деконтаминация — Снижение количества микроорганизмов на объектах. [ГОСТ 25375 82] Тематики стерилизация и дезинфекция … Справочник технического переводчика
деконтаминация — rus дезинфекция (ж), обеззараживание (с); дегазация (ж); дезактивация (ж); специальная обработка (ж); деконтаминация (ж); обезвреживание (с) eng decontamination fra décontamination (f) deu Dekontaminierung (f), Entgiftung (f) spa descontaminación … Безопасность и гигиена труда. Перевод на английский, французский, немецкий, испанский языки
деконтаминация — (де + лат. contaminatio загрязнение, порча) см. Специальная обработка … Большой медицинский словарь
ДЕКОНТАМИНАЦИЯ — (от лат. de приставка, означающая удаление, и contaminatus нечистый, заражённый), термин, принятый в зарубежной научной литературе; в СССР соответствует дезинфекции, дезинвазии, дезинсекции, дезакаризации, дератизации, дегазации,… … Ветеринарный энциклопедический словарь
деконтаминация изделий медицинского назначения — деконтаминация изделий Снижение количества микроорганизмов на изделиях медицинского назначения. [ГОСТ 25375 82] Тематики стерилизация и дезинфекция Синонимы деконтаминация изделий … Справочник технического переводчика
Обеззараживание (деконтаминация) ультрафиолетовым излучением — 3.11. Обеззараживание (деконтаминация) ультрафиолетовым излучением умерщвление патогенных и условно патогенных микроорганизмов в воздушной среде или на поверхностях до определенного уровня. Источник: Р 3.5.1904 04. 3.5. Дезинфектология.… … Официальная терминология
Микотоксины — Рост плесневого гриба на поверхности жидкости Микотоксины (от греч … Википедия
Микотоксин — Рост плесневого гриба на поверхности жидкости Микотоксины (от греч. μύκης, mykes, mukos «гриб»; τοξικόν, toxikon «яд») токсины, низкомолекулярные вторичные метаболиты, продуцируемые микроскопическими плесневыми грибами. Микотоксины являются… … Википедия
Лечение хронических ран с применением фотодинамической терапии и синтетических раневых покрытий

Перспективным направлением в лечении гнойных и длительно незаживающих ран представляется применение фототерапии (ФТ) и фотодинамической терапии (ФДТ). В последние годы методики закрытия ран синтетическими покрытиями приходят на смену аутодермопластике и занимают прочные позиции в современной вульноологии.
Нами разработана и внедрена методика лечения хронических ран с применением синтетических раневых покрытий и светотерапии.
В исследование было включено 5 пациентов с нейроишемической формой синдрома диабетической стопы (СДС) на фоне СД 2 типа в возрасте от 52 до 72 лет обоего пола (1-я группа), и 4 пациента с трофическими язвами венозной этиологии на фоне СД (2-я группа).
Длительность заболевания варикозным расширением вен у больных 2-й группы составляла от 8 до 12 лет. Сроки появления трофических язв на коже голени до момента госпитализации – от 2 до 36 мес. Язвы локализовались в средней трети голени.
У больных 1-й группы выполняли рентгенографию костей стопы и голени (при необходимости). Оценивали лодыжечно-плечевой индекс (ЛПИ) – соотношение между систолическим давлением в плечевой артерии и артерии на тыле стопы – при помощи тонометра и аппарата Dopplex (Германия). У исследуемых пациентов этот показатель составлял 0,3-0,5. Прогностическим критерием заживления ран является транскутанное напряжение кислорода (О2) в тканях. У всех исследуемых пациентов этот показатель был ниже 0,3 мм рт. ст.
Показания к реваскуляризации нижних конечностей устанавливали на основании критериев, сформулированных рабочей группой TASK II (Trans-Atlantic Inter-Society Consensus), в соответствии с которыми 4 пациента 1-й группы относились к классам А и В, один пациент – к классу D.
В динамике оценивали площадь ран, а также такие их характеристики, как динамика роста грануляций и эпителизация ран.
При поступлении больного осуществляли забор материала для микробиологического исследования. При наличии признаков системного воспалительного ответа (в трех наблюдениях) обязательно выполняли бактериоскопию, на основании данных которой назначали стартовую антибактериальную терапию. Микробиологическому исследованию подвергали раневое отделяемое, определяли количественный и качественный состав микрофлоры, а также ее чувствительность к антибиотикам. Следует отметить, что у 4 пациентов 1-й группы определялись мультирезистентные штаммы, а у одного – панрезистентные штаммы возбудителей. При микробиологическом исследовании больных 2-й группы в двух случаях идентифицирован S. аureus, в одном – S. epidermidis и в одном – P. аeruginosa.
Лечение назначали по следующей схеме: компенсация СД (перевод на дробную инсулинотерапию), метаболическая терапия (препараты α-липоевой кислоты, витамины группы В), антибактериальная, антикоагулянтная и ангиотропная, антибактериальная терапия, физические методы лечения, терапия, направленная на лечение остеопороза (препараты кальция). У больных 2-й группы применяли венотоники и компрессионное бинтование конечностей.
В комплексе местного лечения ран использованы фотонные матрицы «Барва флекс» А.М. Коробова с различным спектральным диапазоном: длина волны (λ) 660, 470, 525, 405 нм, что соответствовало красному, синему, зеленому и фиолетовому свету, имеющим различные эффекты.
Нами разработана и применена следующая схема лечения СДС (у больных 1-й группы). На этапе подготовки к ФДТ при наличии выраженного отека проводили 3-5 сеансов ФТ синим светом (λ 470-440 нм, длительность сеанса – 5-10 мин). При отсутствии перифокального отека раны подготавливали к ФДТ путем проведения 3-5 сеансов ФТ зеленым светом (λ 550-520 нм, длительность сеанса – 3-5 мин).
В период подготовки ран к ФДТ параллельно выполнялась реваскуляризация конечностей. Целью реваскуляризации является восстановление магистрального кровотока до стопы предпочтительно через переднюю или заднюю большеберцовую артерию.
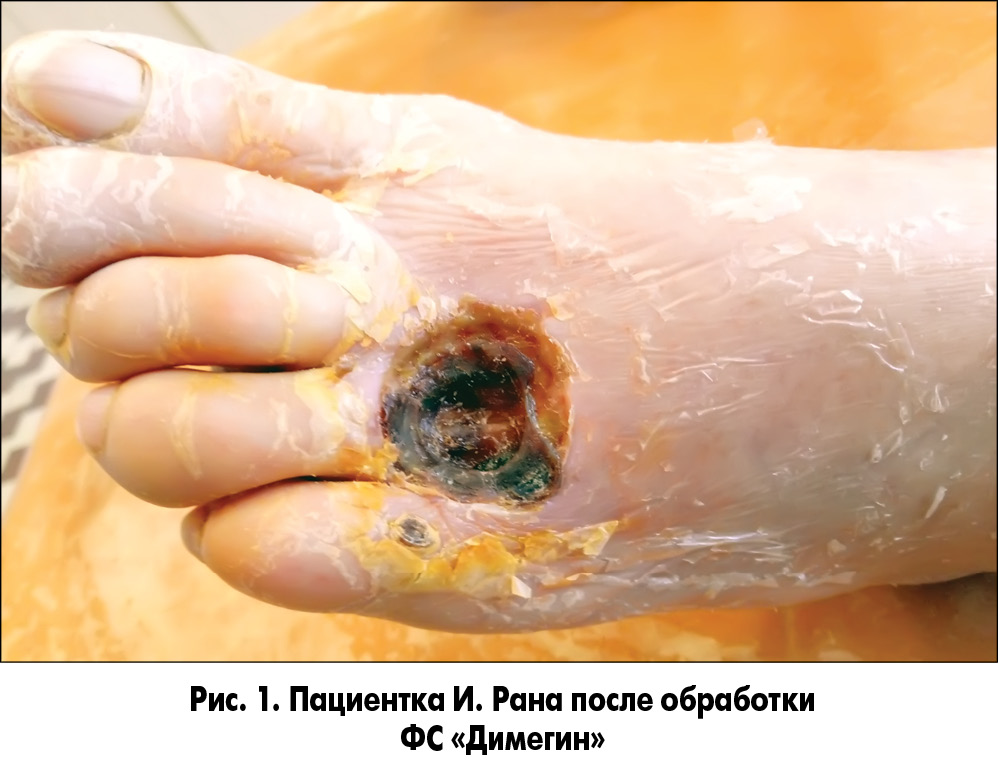
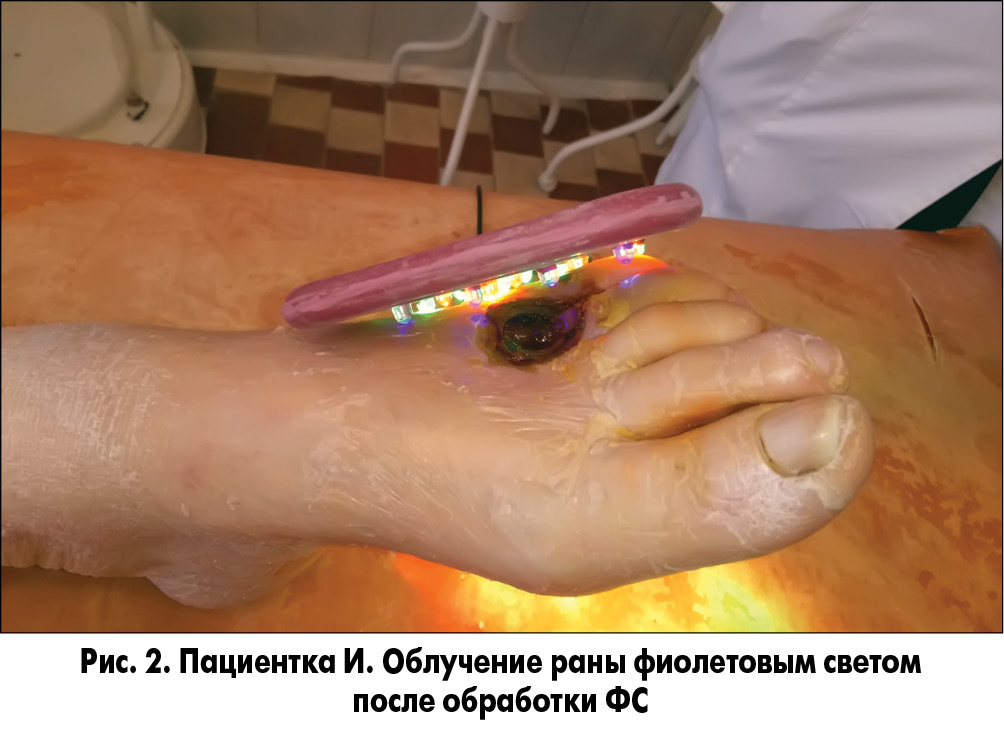
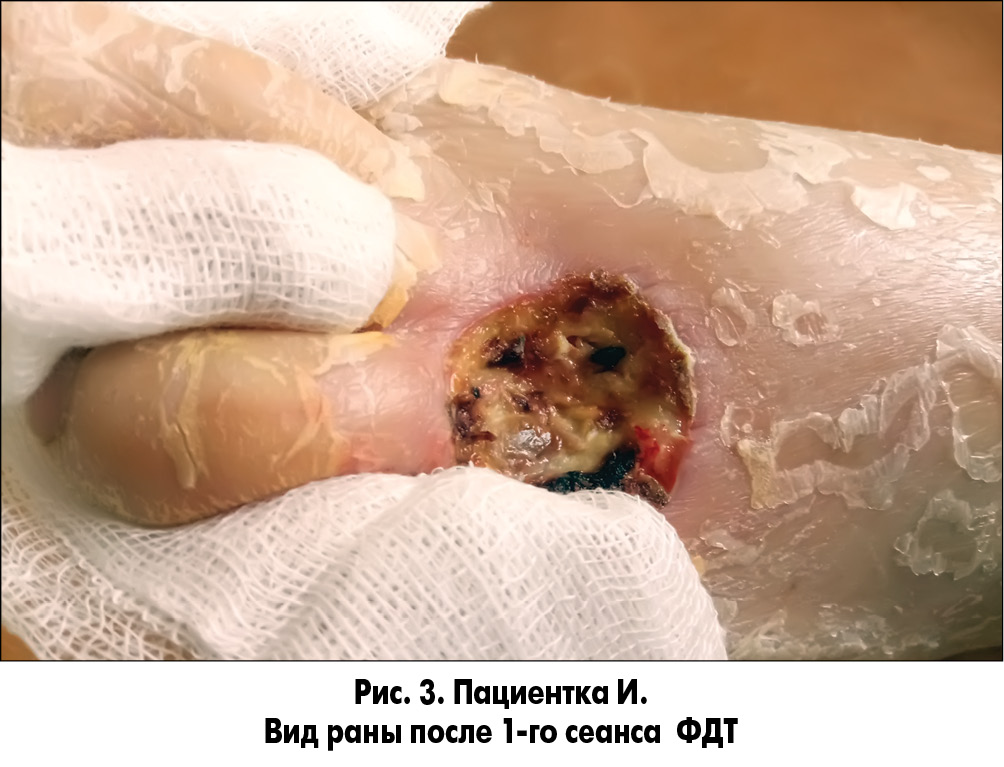
При необходимости выполняли хирургическую обработку ран с иссечением некрозов и ликвидацией гнойных затеков с последующей обработкой их растворами антисептиков. На следующие сутки в области дна и краев ран сохранялись очаги некрозов и налет фибрина. После туалета ран 3% раствором перекиси водорода на рану накладывали марлевую салфетку, пропитанную фотосенсибилизатором (ФС), которая находилась в ране в течение 20 мин. В качестве ФС нами был использован Димегин (динатриевая соль 2,7,12,18-тетраметил-3,8-ди (1-метоксиэтил)-13,17-ди (2-оксикарбонилэтил) порфирина). Препарат характеризуется длительной элиминацией из организма, что удлиняет его бактерицидный эффект в ране. Выраженная кожная фототоксичность препарата требует его осторожного применения и предотвращения попадания ФС на неповрежденные ткани. После удаления салфетки с ФС рану облучали фиолетовым или синим светом (λ 405 или 470 нм) (рис. 1-3).
После проведения курса ФДТ переходили на ФТ (облучение ран красным светом (λ 660-630 нм) ежедневно, длительность сеансов – 10-15 мин, кратность – 10-12 се-ансов в зависимости от площади ран) до пластического закрытия раневых дефектов.
Закрытие раневых дефектов выполняли синтетическим покрытием PCL (рис. 4) c аппликацией фибринового сгустка и плазмы, обогащенной тромбоцитарным фактором роста без фибрина по разработанной нами методике.
Параметры структур покрытия на основе 3Д-нановолокна соответствовали параметрам кожи человека:
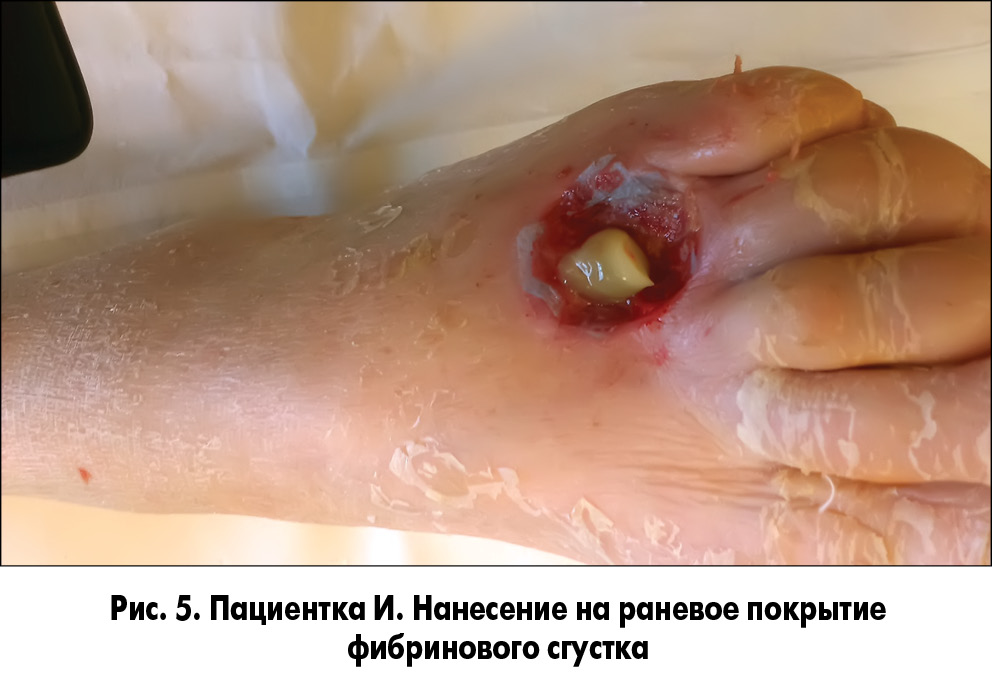
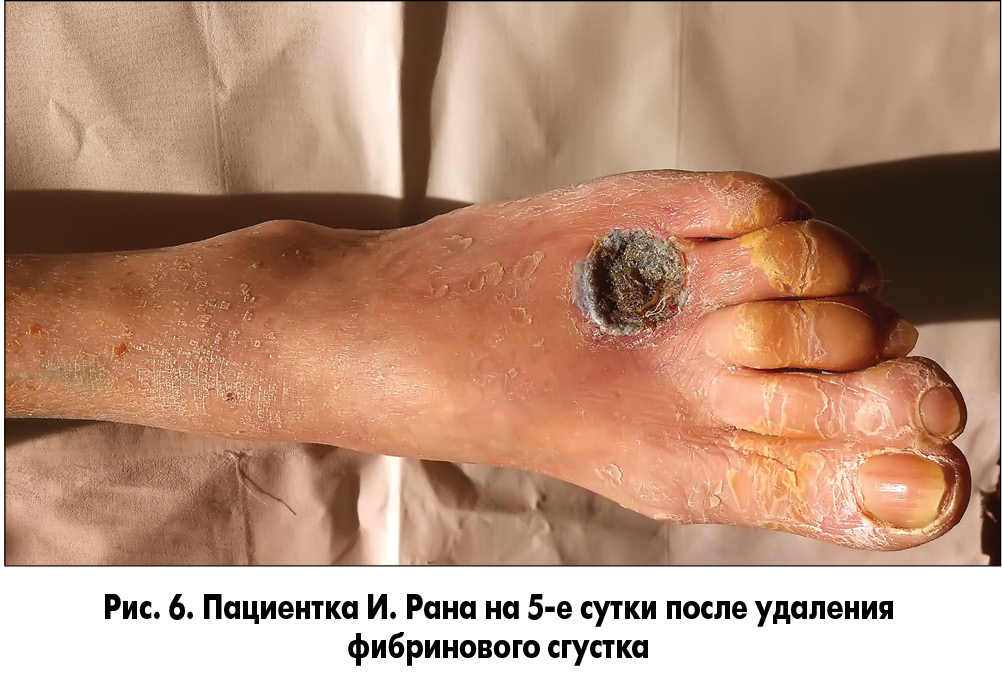
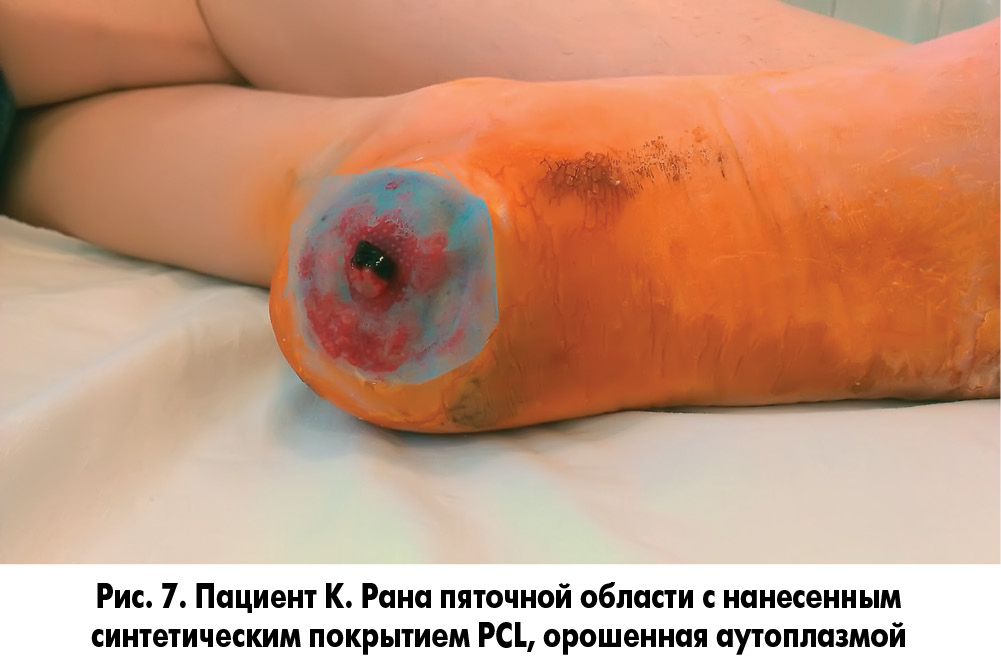
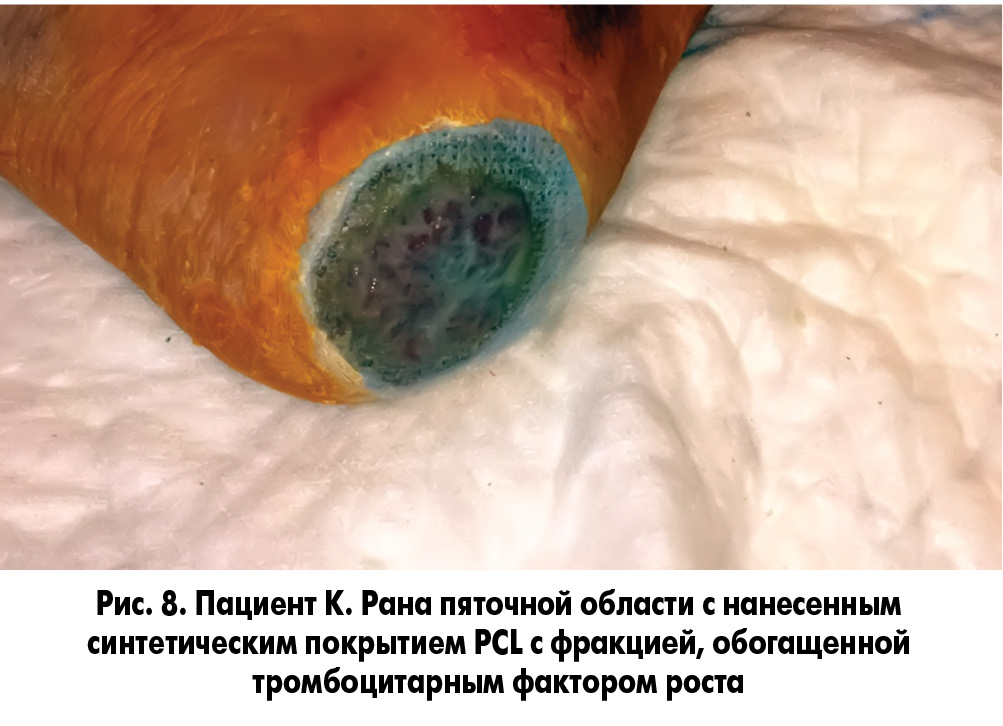
Методика закрытия ран заключалась в следующем. У пациента осуществлялся забор 20 мл крови без консерванта из кубитальной вены и ультрацентрифугирование ее для получения фракции, обогащенной тромбоцитарным фактором роста. После туалета раны 3% раствором перекиси водорода и ее кюретажа раневая поверхность укрывалась раневым покрытием, на которое наносили фибриновый сгусток (рис. 5, 6). Через сутки во время следующей перевязки остатки фибринового сгустка удаляли, а раневое покрытие орошали плазмой, обогащенной аутотромбоцитарным фактором роста (рис. 7, 8).
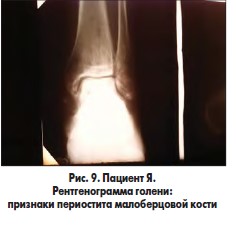
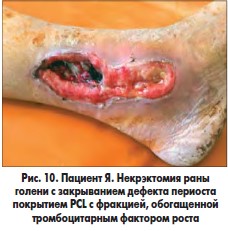
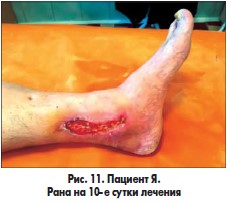
В одном наблюдении у пациента с синдромом Лериша, хронической ишемией IVВ стадии, обширной гнойно-некротической раной левой голени и периоститом большеберцовой кости на фоне СД 2 типа после аорто-бедренного шунтирования синтетическим протезом и бедренно-подколенного аутовенозного шунтирования была произведена некрэктомия раны левой голени, дефект периоста замещен покрытием PCL с нанесением аутоплазмы, обогащенной тромбоцитарным фактором роста (рис. 9-11). Объем раны после некрэктомии составлял 36,8 см3. В послеоперационном периоде проводилось местное лечение с облучением раны красным светом ежедневно. Краевая эпителизация появилась на 6-е сутки. На 5-е сутки отмечено уменьшение объема раны на 39,2%, на 8-е сутки – на 50,6%. На 12-е сутки после некрэктомии выполнена кожная пластика. Рана зажила вторичным натяжением.
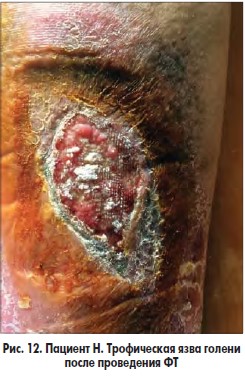
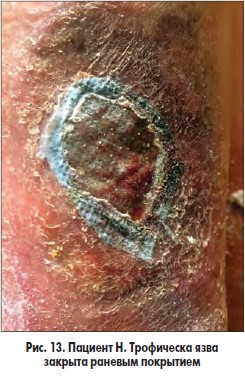
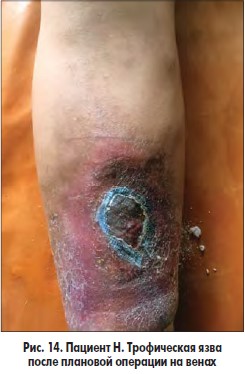
Разработанная методика подготовки больных с трофическими язвами венозной этиологии к плановым операциям на венах заключается в следующем. В I фазе раневого процесса проводили сеансы ФТ зеленым светом (λ 550-520 нм, длительность сеанса – 10-15 мин, кратность сеансов – 5-7 в зависимости от площади ран); после очищения ран, созревания грануляций и появления признаков эпителизации на 8-10-е сутки раневую поверхность закрывали покрытием PCL, после чего выполняли оперативное вмешательство на венах в плановом порядке (рис. 12-14).
Начиная с первых суток послеоперационного периода наряду со стандартно назначаемой терапией в комплекс местного лечения включали ФТ красным светом (λ 660-630 нм, длительность сеанса – 10-15 мин, кратность сеансов – 7-14). Эффективность лечения оценивалась на основании субъективных ощущений пациента, объективных исследований характера и динамики показателей заживления ран (наличие отделяемого, степень развития грануляций и эпителизации, скорость заживления).
Применение ФТ и ФДТ по разработанной нами методике у больных 1-й группы способствовало быстрому (в течение 2-3 сут) очищению ран от гнойно-некротических масс (при традиционном лечении длительность этого этапа составляет от 4-5 до 7-10 сут). Появление первых грануляций отмечено на 4-5-е сутки, а краевой эпителизации – на 6-7-е сутки лечения. При традиционном лечении эти показатели достигаются соответственно на 7-е и 10-11-е сутки. Некротические массы уже после первого сеанса ФДТ активно отторгались, гнойного отделяемого из раны практически не было. В процессе лечения ни в одном наблюдении не потребовалось выполнения этапных некрэктомий. Сроки лечения составляли 5-7 сут в зависимости от состояния ран.
Традиційна науково-практична конференція з міжнародною участю Ophthalmic Hub, яка цього року відбулася 1-2 жовтня, привернула значну увагу лікарів-офтальмологів, оскільки включала виступи провідних вітчизняних спеціалістів і закордонних спікерів із Білорусі, Єгипту, Іспанії, Казахстану, Нідерландів, Німеччини, Норвегії, Польщі, США та Словенії.
Деконтаминация, очищение и заживление ран
Выбрать категорию или подкатегорию
Деконтаминация, очищение и заживление ран
Пронтосан® раствор для ран
Готовый к применению стерильный раствор, содержащий полигексанид и поверхностно-активное вещество бетаин, для наружного применения. Имеет широкий антимикробный спектр действия. Активен в отношении Pseudomonas aeruginosa, E. coli, St. aureus, St. epidermidis, MRSA, грибов.
Пронтосан® гель для ран
Готовый к применению стерильный гель, содержащий полигексанид и ундециленамидопропил бетаин, для наружного применения. Имеет широкий антимикробный спектр действия. Активен в отношении Pseudomonas aeruginosa, E. coli, St. aureus, St. epidermidis, MRSA, грибов.
Не вся продукция зарегистрирована и допущена для использования во всех странах или регионах. Показания к применению могут отличаться в зависимости от страны или региона. Пожалуйста, обращайтесь к местному представителю компании для получения информации о продукции. Изображения продукции приведены исключительно для получения общего представления
Copyright © B. Braun Melsungen AG
НАСТРОЙКИ ФАЙЛОВ COOKIE
Мы используем cookie для удобства пользователей и персонализации сервисов сайта. Информация, полученная с помощью cookie, помогает нам понять, как используется сайт и улучшить его клиент-ориентированность. Вы можете самостоятельно отключить или изменить настройки cookie в настройках браузера или выбрав «Настройки файлов cookie».
Выбирая «Разрешить файлы cookie», Вы выражаете свое согласие с Правилами использования cookie.
НАСТРОЙКИ ФАЙЛОВ COOKIE
Б. Браун использует файлы cookie, чтобы Вам было бы удобнее пользоваться нашим сайтом. Файлы cookie упрощают пользование определенными функциями, такими как воспроизведение видео или отображение персонализированного контента. Файлы cookie позволяют адаптировать сообщения и отображать рекламу в соответствии с вашими интересами (на нашем и других сайтах). Они также помогают нам понять, как используется наш сайт, и позволяют нам улучшить наш сайт.
Функциональные файлы cookie
Функциональные файлы cookie — это файлы cookie, которые необходимы для работы основных функций сайта. Без них сайт не может использоваться по назначению. Помимо прочего, они обеспечивают правильную функциональность при переходе с http на https и, следовательно, гарантируют выполнение повышенных требований безопасности в https. Ваше согласие не требуется для использования функциональных файлов cookie.
Всегда вкл
Эксплуатационные файлы cookie
Эксплуатационные файлы cookie — это файлы cookie, которые собирают информацию о том, как посетитель использует сайт: какую страницу он посещает чаще всего и отображаются ли сообщения об ошибках. Эти файлы cookie не хранят никакой другой информации. Они используются только для повышения удобства использования и более точной адаптации сайтов к конкретным пользователям. Эта информация также хранится исключительно в обезличенной форме.
Маркетинговые файлы cookie
Маркетинговые файлы cookie используются для оценки эффективности рекламных кампаний и количества повторений рекламы. Они используются для представления пользователю релевантной и адаптированной рекламы.
Больше информации
Вы можете найти более подробную информацию о файлах cookie в Правилах использования cookie
Обработка ран
Для эффективного и правильного лечения ран важно применять дифференцированный подход: необходимо корректировать лечение ран не только в зависимости от этиологии и локализации повреждения, но и в зависимости от стадии раневого процесса, а также биологических процессов, протекающих на данный момент в ране.
Заживление любой раны происходит двумя способами: методом первичного натяжения при малой площади раневой поверхности за счет прилегания краев раны и ее линейной формы, и методом вторичного натяжения при обширной площади раны и наличии участков некроза.
Независимо от типа раны и ее этиологии, физиологические стадии раневого процесса будут протекать одинаково:
Пролиферативная стадия, или стадия грануляции. На этой стадии на участках раневой поверхности, лучше всего очистившихся от омертвевших тканей, начинают появляться грануляции – очажки деления эпителиальных клеток.Такие очаги грануляций чувствительны к пересыханию раны и их очень легко травмировать, поэтому они нуждаются в надежной защите от повреждающих факторов и дополнительном увлажнении. На данной фазе важно сохранить гидробаланс в ране. Поэтому повязка на рану, с одной стороны должна эффективно удалять излишний экссудат из раны, а с другой стороны увлажнять На этой стадии оптимальными для перевязки ран будут губчатые повязки с гидрогелевым покрытием HydroTac. Впитывающий слой данной повязки обеспечивает быстрое удаление избыточного экссудата, а гидрогелевое покрытие обеспечивает достаточное увлажнение сухих ран. Они поддерживают оптимальную влажную среду в ране, препятствуют ее вторичному инфицированию и надежно защищают от механических повреждений.
Особое внимание на стадии раневого процесса обращают при заживлении ран вторичным натяжением. Как правило, все фазы заживления раны плавно перетекают одна в другую и не имеют четких границ – в одной и той же ране разные участки могут находиться на разных стадиях заживления. Это необходимо обязательно учитывать при лечении ран.
Перевязки при лечении ран сочетаются с медикаментозной и антибактериальной терапией, а при необходимости – и хирургическим лечением. Любая обширная рана перед наложением повязки проходит первичную хирургическую обработку, заключающуюся в удалении инородных тел и нежизнеспособных тканей, восстановлении нарушенных анатомических соединений ткани (наложение швов). Если речь идет о поздних сроках первичной хирургической обработки раны (больной обратился спустя 48 и более часов после получения травмы) накладывается отсроченный шов – через 3-5 суток после обработки. Это делается для того, чтобы избежать развития анаэробной инфекции в ране.
Вышеизложенный способ лечения используется при гнойных ранах, если же речь идет об асептической ране (послеоперационной), то она нуждается в профилактике инфицирования, защите от механических повреждений и обеспечении покоя пораженного участка тела. Здесь оправданно будет применение антисептиков для обработки краев раны и стерильных марлевых повязок или специальных комплексных повязок.
В лечении всех видов ран большое значение имеет их обработка – сначала первичная, а затем дальнейшая регулярная. В первые 48 часов после нанесения раны необходимо провести ее первичную хирургическую обработку с целью создания наиболее благоприятных условий для заживления раны и предупреждения развития инфекции. Любая случайная рана считается первично инфицированной и должна быть подвержена первичной хирургической обработке.
Наилучшие результаты достигаются при проведении обработки ран в течение первых 7-8 часов после их нанесения. Первичная обработка раны на вторые сутки после ранения считается отсроченной, а по истечении 48 часов – поздней.
Первичная хирургическая обработка раны состоит из следующих этапов:
Дальнейшая обработка ран будет заключаться в использовании гипертонических растворов антисептиков – 25% раствора глюкозы, 10% раствора натрия хлорида и пр., в применении протеолитических ферментов и регулярной смене повязок на ране. Обработка ран должна быть адекватной стадии раневого процесса, особенно важно правильно подбирать повязки в зависимости от физиологической фазы заживления раны:
При обработке ран важно своевременно менять повязки и подбирать перевязочный материал в зависимости от состояния раны.
Если речь идет о мелких ранах, ссадинах и царапинах, полученных в быту, обработку ран можно выполнить в домашних условиях. Для этого необходимо обработать руки антисептиком и только после обработки рук промыть собственно рану, подсушить ее салфеткой и аккуратно наложить повязку. Можно использовать повязки первой помощи Atrauman Ag и Branolind N, или же воспользоваться самоклеящейся повязкой Cosmopor antibacterial.
Учебно-методическое пособие для студентов старших курсов медицинских институтов и врачей «Мытье и дезинфекция рук»
Министерство здравоохранения Российской Федерации
Кемеровская государственная медицинская академия
Мытье и дезинфекция рук
Учебно-методическое пособие
для студентов старших курсов медицинских институтов и врачей
Автор: д.м.н., проф. Е.Б.Брусина.
Пособие предназначено для студентов старших курсов всех факультетов медицинских институтов и врачей.
академик РАЕН, проф., д.м.н., заведующий кафедрой эпидемиологии Омской государственной медицинской академии В.В. Далматов.
академик РАЕН, проф., д.м.н., заведующий кафедрой эпидемиологии Кемеровской государственной медицинской академии М.Л. Лившиц.
Учебно-методическое пособие утверждено Центральной методической комиссией Кемеровской государственной медицинской академии «_____»_________________1998 г.
Умеете ли Вы мыть руки так, как умею это делать я?
Ответы на 67 вопросов, задаваемых чаще всего помогут Вам освоить искусство мытья рук.
Умеете ли Вы мыть руки так, как умею это делать я?
Хорошо ли знаком медицинский персонал с тем, как следует мыть руки?
Не преувеличивается ли значение мытья рук в системе профилактики внутрибольничных инфекций?
Всегда ли, когда это необходимо, медицинский персонал моет руки?
Почему так происходит?
Изменилось ли что-либо в представлениях о мытье рук со времен Игнаца Земмельвейса?
Какие микроорганизмы населяют кожу рук?
Какими микроорганизмами представлена резидентная микрофлора кожи рук?
Что такое «временно резидентная» микрофлора?
Является ли золотистый стафилококк представителем резидентной флоры?
Где живут и размножаются представители резидентной микрофлоры рук?
Удаляется ли резидентная микрофлора при обычном мытье рук или их дезинфекции?
Что такое транзиторная микрофлора?
Как долго транзиторные микроорганизмы сохраняются на коже рук?
Какими микроорганизмами представлена транзиторная микрофлора?
С какой частотой встречаются представители транзиторной микрофлоры на коже рук?
А если кожа рук повреждена?
Сколько различают уровней деконтаминации рук?
Какого эффекта позволяет достичь обычное мытье рук с мылом?
В каких случаях следует мыть руки с мылом?
Какова техника мытья рук?
Почему медицинскому персоналу не рекомендуется ношение колец, перстней, маникюр и использование лака для ногтей?
Почему нельзя зарывать кран руками?
Почему запрещается для высушивания рук пользоваться общим полотенцем?
Почему нецелесообразно для высушивания рук пользоваться электрической сушилкой?
Какое мыло можно использовать для мытья рук?
Может ли кусковое мыло служить фактором передачи и вызывать вспышки внутрибольничных инфекций?
Можно ли использовать дозаторы мыла многократного применения?
Где должно быть установлено оборудование для мытья рук?
Какого эффекта позволяет достичь гигиеническая дезинфекция рук?
В каких случаях недостаточно простого мытья рук с мылом и требуется их гигиеническая дезинфекция?
Какие препараты используются для гигиенической дезинфекции рук?
От чего зависит выбор антисептика?
Какова сравнительная характеристика основных антисептиков, применяющихся для обработки рук?
И все же, какие группы препаратов в мировой практике используются чаще?
А какие препараты могут быть применены в нашей стране?
Как влияет специфика лечебно-профилактического учреждения на выбор антисептического препарата для гигиенической дезинфекции рук?
Учитывая. что все-таки чаще используются спиртоые антисептики, как они применяются?
Не отражается ли вредно на коже многократное использование антисептических средств?
Если частое мытье рук приводит к нарушению целостности и эластичности кожных покровов, то что применяется, чтобы избежать этого неприятного явления?
Справедливо ли утверждение, что персонал, страдающий дерматитом, способствует повышению риска инфицирования пациентов?
Какого эффекта позволяет достичь хирургическая дезинфекция рук?
Можно ли считать, что руки после хирургической дезинфекции становятся стерильными?
В каких случаях показана хирургическая дезинфекция рук?
Какова техника хирургической дезинфекции рук?
Нужно ли при хирургической дезинфекции рук использовать щетки?
Если щетки все же применяются, как часто с их помощью обрабатывают руки?
Почему после мытья рук с мылом их необходимо высушить стерильным полотенцем, а не сразу обработать раствором антисептика?
А зачем после обработки раствором антисептика необходимо дождаться пока руки высохнут. Не было бы более правильным сразу надеть перчатки?
Какие способы хирургической дезинфекции рук используются?
Существует ли какая-то разница в обработке рук, если как для гигиенической, так и для хирургической дезинфекции могут использоваться одни и те же препараты?
Какова методика обработки рук по Альфельду?
Как обрабатываются руки по Фюрбрингеру?
А метод Спасокукоцкого-Кочергина?
Наиболее часто в наших стационарах для хирургической дезинфекции рук используется первомур.Что представляет собой это средство?
Обязательно ли охлаждение реагентов и встряхивание?
Каков срок хранения основного и рабочего растворов первомура?
Для приготовления раствора первомура можно использовать любую воду?
Какова методика обработки рук первомуром?
Нужна ли при этом дополнительная обработка спиртом или иодофорами?
Существуют ли еще какие-либо условия при проведении хирургической дезинфекции рук?
При выполнении различных медицинских манипуляций, осуществлении ухода за больным риск контаминации рук различен. Существует ли какая-то градация степени такого риска?
Когда персонал должен использовать перчатки?
Кто впервые применил перчатки?
Почему персонал должен пользоваться перчатками?
Не является ли применение перчаток альтернативой мытью и дезинфекции рук?
Можно ли перчатки однократного применения использовать повторно?
Если используются перчатки многократного использования, можно ли мыть руки в перчатках между пациентами или между проведением «чистых» и «грязных» манипуляций одному и тому же пациенту?
Хорошо ли знаком медицинский персонал с тем, как следует мыть руки?
К сожалению, такая рутинная и казалось бы всем хорошо знакомая процедура, как мытье рук, вызывает много вопросов у персонала. Опросы выявляют, что лишь 15 из 100 это делают правильно.
Не преувеличивается ли значение мытья рук в системе профилактики внутрибольничных инфекций?
Конечно, нет! Вся современная литература свидетельствует, что мытье рук медицинского персонала является одной из самых важных мер контроля, позволяющих прервать цепь развития внутрибольничных инфекций. Еще в 1847 году Игнац Земмельвейс убедительно доказал, что деконтаминация рук медицинского персонала является важнейшей процедурой, позволяющей предупредить возникновение внутрибольничных инфекций. После введения адекватной обработки рук медицинского персонала в стационаре, где работал Земмельвейс, уровень смертности от послеродовых стрептококковых инфекций удалось снизить в 10 раз.
Всегда ли, когда это необходимо, медицинский персонал моет руки?
К сожалению, исследования показали, что например, в отделении реанимации врачи мыли руки только 28 раз из 100 случаев, в которых они обязаны были это сделать. Соответствующий показатель для медицинских сестер составил 43 на 100 случаев необходимости вымыть руки.
Почему так происходит?
Несоблюдение требований по мытью рук связано:
с отсутствием должной мотивации;
с недостатком времени;
риском возникновения профессиональных заболеваний кожи рук;
отсутствием достаточных условий для мытья рук;
нехваткой средств для обработки рук;
отсутствием должных знаний.
Изменилось ли что-либо в представлениях о мытье рук со времен Игнаца Земмельвейса?
Основные принципы остались неизменными. Процитируем некоторые строчки из руководства для врачей и студентов по общей хирургии под редакцией профессоров Э.Р Гессе, С.С. Гирголава и В.А. Шаак, вышедшем в свет в 1935 году.
«…не всякая рука может быть подготовлена для операции, а хирургдолжен иметь известный «уход» за руками. Его кожа должна быть здорова, не груба, не иметь трещин, мозолей или повреждений, следовательно всякая грубая физическая работа с хирургией несовместима.» (с. 69).
«Наконец весьма важное правило: не трогать обнаженными руками подозрительные в смысле наличия вирулентной инфекции поверхности … ибо не инфицировать лучше, чем дезинфицировать. Последнее выражение по Brunner у идет еще от Semmelweiss’а. Приобретение всех таковых привычек и составляет часть … «асептического» воспитания» (с. 70).
«Особого внимания требует уход за пальцами: на них не должно быть заусениц, кожа ногтевой складки должна представлять собой ровный валик, ногти должны быть коротко подстрижены, подногтевые пространства всегда, а не только во время операции, чисты» (с. 70).
«Как и всякая асептическая техника, мытье рук требует для своего выполнения крайней тщательности, это есть искусство, которому необходимо обучиться.» (с. 71).
«… при мытье нескольких лиц у одного умывальника не следует касаться друг друга руками, нельзя передавать щетки друг другу…»(с. 71).
«…вытирание рук стерильным полотенцем является не только осушиванием их, но и логически завершает механическую очистку.» (с. 71).
«…все способы очистки рук стерильности кожной поверхности не дают.
Наибольшим распространением все же пользуются способы с предварительной механической очисткой и последующим применением спирта.
Единственным выходом из создавшегося положения явилась попытка изоляции кожи рук от раневой поверхности, т.е. идея перчаток.» (с. 73). « … хирург может оперировать стерильными руками, только надев на них резиновые перчатки и сохраняя их целыми.» (с. 74).
Какие микроорганизмы населяют кожу рук?
Микрофлора кожи рук представлена нормальной постоянной и приобретенной транзиторной микрофлорой. Нормальную микрофлору иначе называют резидентной или аутохтонной.
Какими микроорганизмами представлена резидентная микрофлора кожи рук?
Резидентная флора представлена преимущественно коагулазонегативными стафилококками, прежде всего Staphylococcus epidermidis, и дифтероидами. Грамотрицательные микроорганизмы (исключая представителей рода Acinetobacter) редко являются резидентными.
Что такое «временно резидентная» микрофлора?
Некоторые энтеробактерии, прежде всего клебсиеллы, могут выживать и даже размножаться на коже в течение нескольких дней, а иногда и дольше. В таких случаях их называют «временно резидентными» микроорганизмами.
Является ли золотистый стафилококк представителем резидентной флоры?
Несмотря на то, что носительство золотистого стафилококка в носу встречается примерно у 20% здоровых людей и с несколько меньшей частотой он встречается в других биотопах, этот микроорганизм редко колонизирует кожу рук, если она не повреждена.
Где живут и размножаются представители резидентной микрофлоры рук?
Микроорганизмы, представляющие резидентную флору, живут и размножаются на поверхности кожи. Примерно 10-20% из них могут находиться в глубоких слоях кожи, в том числе, в сальных и потовых железах, волосяных фолликулах.
Удаляется ли резидентная микрофлора при обычном мытье рук или их дезинфекции?
Резидентные микроорганизмы трудно удалить или уничтожить с помощью обычного мытья рук или даже дезинфекции, хотя численность их при этом может быть снижена. Стерильность рук достигается только тогда, когда после хирургической дезинфекции надеваются стерильные перчатки.
Что такое транзиторная микрофлора?
Микрофлора, приобретенная медицинским персоналом в процессе работы в результате контакта с пациентами или контаминированными объектами окружающей среды называется транзиторной.
Как долго транзиторные микроорганизмы сохраняются на коже рук?
Транзиторные микроорганизмы сохраняются на коже рук менее 24 часов.
Какими микроорганизмами представлена транзиторная микрофлора?
Транзиторная флора представлена как правило эпидемиологически более опасными микроорганизмами, например госпитальными штаммами E. coli, Klebsiella spp., Pseudomonas spp., Salmonella spp., S. aureus, Candida albicans, ротавирусами и т.д.
С какой частотой встречаются представители транзиторной микрофлоры на коже рук?
Руки персонала могут являться важнейшим фактором передачи внутрибольничных инфекций.
А если кожа рук повреждена?
Если кожа повреждена (в том числе и в результате применения неадекватных методов мытья и дезинфекции рук), транзиторные микроорганизмы способны длительно колонизировать и инфицировать кожу, создавая тем самым гораздо более опасную ситуацию. При этом руки медицинского персонала могут являться не только фактором передачи инфекции, но и резервуаром, а санация их становится весьма затруднительной.
Руки персонала с поврежденной кожей могут являться резервуаром возбудителей внутрибольничных инфекций.
Сколько различают уровней деконтаминации рук?
Различают три уровня обработки рук:
Обычное мытье с мылом
Какого эффекта позволяет достичь обычное мытье рук с мылом?
Обычное мытье рук с мылом позволяетудалить грязь и значительную часть транзиторной микрофлоры.
В каких случаях следует мыть руки с мылом?
Мыть руки с мылом следует:
Перед и после физического контакта с пациентом
После посещения туалета
Перед приготовлением и раздачей пищи
Во всех случаях, когда руки явно загрязнены
Какова техника мытья рук?
Снять кольца, перстни и другие украшения, так как они затрудняют эффективное удаление микроорганизмов
Под умеренной струей комфортно теплой воды энергично намылить руки
Тереть ладонью о ладонь
Тереть правой ладонью по тыльной стороне левой руки
Тереть левой ладонью по тыльной стороне правой руки
Сложив ладони, тереть внутренние поверхности пальцев движениями вверх и вниз
Тереть тыльной стороной пальцев по ладони другой руки
Тереть пальцы круговыми движениями
Поочередно круговыми движениями тереть ладони сжатыми пальцами.
Внимание! Каждое движение следует повторять пять раз!
Высушить руки бумажной или тканевой салфеткой (размер салфетки 30 см х 30 см), которой затем закрыть кран
Бумажную салфетку выбросить, тканевую сбросить в контейнер для стирки.
Пользоваться общим полотенцем!
Закрывать кран руками без салфетки!
Почему медицинскому персоналу не рекомендуется ношение колец, перстней, маникюр и использование лака для ногтей?
Обручальные кольца, перстни и потрескавшийся лак для ногтей затрудняет удаление микроорганизмов. Маникюр, особенно манипуляции в области ногтевого ложа может привести к микротравмам, которые легко инфицируются.
Почему нельзя зарывать кран руками?
Кран всегда контаминирован различными бактериями и чаще всего синегнойной палочкой. При закрывании крана без салфетки эти бактерии интенсивно обсеменяют руки.
Почему запрещается для высушивания рук пользоваться общим полотенцем?
Использовать общее полотенце категорически запрещается, так как на нем в течение дня накапливается огромное количество микроорганизмов и оно вторично инфицирует руки.
Почему нецелесообразно для высушивания рук пользоваться электрической сушилкой?
Электрическая сушилка высушивает кожу медленно, поэтому недостаточно эффективна.
Какое мыло можно использовать для мытья рук?
Мыло для мытья рук может быть в виде кусков, жидкого мыла, гранул, порошка и др. Мыло в виде гранул и порошка как правило имеет более высокую цену и может увеличивать длительность мытья рук за счет необходимости тщательно растереть гранулы или порошок. Наиболее предпочтительно мыло в дозаторах однократного применения.
Критерии выбора мыла:
приемлемость медицинским персоналом
тип упаковки или дозатора
риск аллергических реакций
риск возникновения дерматита
Может ли кусковое мыло служить фактором передачи и вызывать вспышки внутрибольничных инфекций?
Случаи возникновения вспышек внутрибольничных инфекций с таким фактором передачи в литературе не описаны. Однако, если применяется мыло в кусках, следует использовать мыльницы, которые позволяют мылу высохнуть между отдельными эпизодами мытья рук.
Запрещается использовать поролон в качестве подставки под мыло!
Можно ли использовать дозаторы мыла многократного применения?
Дозаторы многократного использования со временем контаминируются и могут служить фактором передачи инфекции. Поэтому не следует добавлять жидкое мыло в частично заполненный дозатор. Его следует опорожнить, вымыть, высушить и только после этого заполнить свежей порцией мыла.
Где должно быть установлено оборудование для мытья рук?
Оборудование для мытья рук устанавливается там, где проводятся диагностические или лечебные процедуры: в предоперационных, перевязочных, манипуляционных, процедурных, в каждой палате или на выходе из нее. В больших функциональных помещениях, например, реанимационных залах, количество раковин определяется исходя из количества обслуживаемых пациентов.
Нельзя размещать раковины в зонах строгой асептики (операционные и родильные залы, асептические боксы).
Во избежание вторичной контаминации рук следует устанавливать краны с локтевым управлением.
Не следует устанавливать аэраторы (рассекатели воды) на кранах в больницах, так как они легко контаминируются.
Какого эффекта позволяет достичь гигиеническая дезинфекция рук?
Гигиеническая дезинфекция рук позволяет удалить или уничтожить транзиторную микрофлору рук.
В каких случаях недостаточно простого мытья рук с мылом и требуется их гигиеническая дезинфекция?
Гигиеническая дезинфекция рук абсолютно необходима:
Перед выполнением инвазивных процедур
Перед работой с особо восприимчивыми (иммунокомпромиссными) пациентами или новорожденными
Перед и после манипуляций с ранами
Перед и после манипуляций с катетерами
После контакта с выделениями и предметами, содержащими кровь или имеющими вероятность микробной контаминации
Какие препараты используются для гигиенической дезинфекции рук?
Для гигиенической дезинфекции рук применяют водные и спиртовые растворы антисептиков, предназначенные для использования на коже. Активными компонентами этих препаратов являются:
иод и препараты иода
От чего зависит выбор антисептика?
Выбор антисептика зависит от:
специфики лечебно-профилактического учреждения
вида медицинского вмешательства
видового состава микрофлоры
промежутка между очередными обработками рук
степени неблагоприятного воздействия на здоровье персонала
Какова сравнительная характеристика основных антисептиков, применяющихся для обработки рук?
Спирты обладают превосходным быстрым бактерицидным действием в отношении большинства грамположительных и грамотрицательных бактерий и эффективно действуют против туберкулезных бактерий. Не обладают спороцидным действием, но действуют на некоторые виды грибов и многие вирусы (риносинтициальные вирусы, вирус гепатита В и ВИЧ). Оптимальная концентрация 70-90%. Пропиловый и изопропиловый спирты проявляют противомикробное действие при более низких концентрациях, чем этиловый. Инактививируются слизью и протеинами, которые затем создают защитную оболочку для микробов. Сушат кожу, однако этот недостаток может быть устранен путем добавления смягчающих средств, например, глицерина, который также повышает эффективность препарата.
Иодофоры действуют аналогично иоду. Активны против бактерий, включая резистентные штаммы стафилококков, микобактерии, псевдомонады, споры, кандиды, энтеро-, герпес-, рота-, аденовирусы и ВИЧ. По сравнению с иодом обладают меньшим раздражающим действием на кожу, отличаются продолжительностью действия и более умеренной инактивацией слизью и протеинами.
Триклозан обладает достаточно широким спектром действия, проявляет хорошую активность в отношении грамположительной флоры и многих грамотрицательных бактерий (псевдомонады устойчивы). Мало активен в отношении грибов. Хорошо переносится кожей. Со средней скоростью уничтожает бактерии, активен в присутствии органических веществ.
Хлорксилен имеет достаточно широкий спектр активности, однако более активен в отношении грамположительных бактерий, чем грамотрицательных. Умеренно активен против микобактерий туберкулеза, некоторых грибов и вирусов. Менее активен, чем хлоргексидин и иодофоры, Хорошо переносится кожей. Бактерии уничтожает со средней скоростью. Активность в отношении псевдомонад может быть повышена за счет добавления этилендиаминтетрауксусной кислоты (EDTA).
И все же, какие группы препаратов в мировой практике используются чаще?
Чаще используются спирты и спиртовые рецептуры. Из 59 препаратов, рекомендованных Германским обществом гигиенистов и микробиологов 24 содержат только спирты, не содержат спирты 5 препаратов. Тридцать препаратов являются спиртовыми растворами антисептиков, из них 6 содержат хлоргексидин, 2 – иод, 5 – ЧАС, 6-фенол, 2 – тяжелые металлы, 1 – тензиды, 3 – органические кислоты, 3 – ЧАС и фенол, 1 – ЧАС и органические кислоты.
А какие препараты могут быть применены в нашей стране?
В России могут использоваться только те препараты, которые содержатся в перечнях отечественных и зарубежных дезинфекционных средств, разрешенных к применению на территории Российской Федерации. Эти перечни постоянно обновляются и дополняются. В частности, разрешены к применению следующие препараты:
Алинаман (2-пропанол 63%, глицерин монолаурат 0.05%)-фирма-изготовитель «Алина» (Австрия)
Алинадерм (2-пропанол 62.9%, молочная кислота 1%)-фирма-изготовитель «Алина» (Австрия)
Асептинол С (хлоргексидин диглюконат 5%, ПАВ 18%) фирма изготовитель «ПВХ Петтенс-химия» (Франция);
Асептинол спрей (хлоргексидин диглюконат 5%, ПАВ 1%, этанол 70%) фирма изготовитель «ПВХ Петтенс-химия» (Франция);
АХД 2000 (этанол, хлоргексидина биглюконат) фирма изготовитель «АОЗТ Петроспирт» (Россия);
АХД специаль (этанол 76%, хлоргексидина биглюконат 0.5%) фирма изготовитель «АОЗТ Петроспирт» (Россия);
Биотензид (пропанол 230г, пропанол-1 25г, этанол 96% денатурированный 20г, хлоргексидина биглюконат 0.5г) фирма изготовитель «Мерк ГмбХ» (Австрия), «Джонсон и Джонсон» (США);
Ваза пфлегешаум (тензиды, сорбиновая кислота) фирма изготовитель«Лизоформ, д-р Ганс Роземанн, Гмбх (Германия);
Ваза-2000 (лаурилсульфат натрия 3.9г, амидоэтилгидроглицерилгидрогенпальмитат 3.1г) фирма изготовитель«Лизоформ, д-р Ганс Роземанн, Гмбх (Германия);
Ваза-софт (лаурилсульфат натрия, амидоэтилгидроглицерилгидрогенпальмитат) фирма изготовитель «АОЗТ Петроспирт» (Россия), «Лизоформ, д-р Ганс Роземанн, Гмбх (Германия);
Гибитан (хлоргексидина биглюконат 20%) фирма изготовитель «Плива», (Хорватия);
Дамисепт (салфетки, содержащие 25мл пропиточного состава: изопропанол 2.45%, пропанол-1 30%, мецетроний этилсульфат 0.2%) фирма изготовитель «АОЗ Процесс-сервис» (Россия);
Декосепт (изопропанол 45%, н-пропанол 22%) фирма изготовитель «Боре хемие АГ» (Швейцария);
Кутасепт (2-пропанол63%, бензалконий хлорид 0.025%) фирма изготовитель «Боде Хеми ГмбХ и Ко» (Германия);
Майола (тензиды, этанол, сорбиновая кислота) фирма изготовитель «Лизоформ, д-р Ганс Роземанн, Гмбх (Германия);
НД-410 (1-пропанол 26г, 2-пропанол 47г, N-бензилN,N-ди-(гидроксиэтил)-N-коксалкиламмониумхлорид) 0.1г в 100 г препарата фирма изготовитель « Дюрр Денталь Орохим» (Германия);
Октенидерм (октенидин гидрохлорид 0.1%, 1-пропанол 30%, 2-пропанол 45%) фирма изготовитель «Шюльке и Майер» (Германия);
Октениман (октенидин гидрохлорид 0.1%, 1-пропанол 40%, 2-пропанол 30%) фирма изготовитель «Шюльке и Майер» (Германия);
Октенисепт (2-феноксиэтанол 2%, октенидина гидрохлорид 0.1%) фирма изготовитель «Шюльке и Майер» (Германия);
Пливасепт (хлоргексидина биглюконат5%) фирма изготовитель «Плива» (Хорватия);
Сагролинд П (цетеариловый спирт, пропиленгликоль, эфиры цетеариловой кислоты) фирма изготовитель «Шюльке и Майер» (Германия);
Сагросепт (1-пропанол 45%, 2-пропанол 28%, молочная кислота 0.3%) фирма изготовитель «Шюльке и Майер» (Германия);
Софтаман (этанол 47.9%, пропанол 18.08%) фирма изготовитель «Б.Браун Мельзунген АГ» (Германия);
Софтасепт (этанол 74.1%, пропанол 10%) фирма изготовитель «Б.Браун Мельзунген АГ» (Германия);
Спитадерм (хлоргексидина диглюконат 0.5г, перекись водорода 0.45г) фирма изготовитель «Хенкель-эколаб АБ» (Финляндия);
Стериллиум (1-пропанол 30%, 2-пропанол 45%, ЧАС 0.2%) фирма изготовитель «Боде Хеми ГмбХ и К, АК Хазе Остхандельсгезельшафт МбХ» (Германия, Россия);
Эземтан (ПАВ, лактат натрия, лауриновая кислота, лимонная кислота, аллантоин) фирма изготовитель «Шюльке и Майер» (Германия).
Как влияет специфика лечебно-профилактического учреждения на выбор антисептического препарата для гигиенической дезинфекции рук?
Учитывая. что все-таки чаще используются спиртоые антисептики, как они применяются?
На кожу наносят 3-5 мл спиртового антисептического раствора и втирают до высыхания. Вытирать руки не следует.
Не отражается ли вредно на коже многократное использование антисептических средств?
Многократное использование антисептических средств может вызвать сухость кожи, возникновение трещин и дерматита.
Если частое мытье рук приводит к нарушению целостности и эластичности кожных покровов, то что применяется, чтобы избежать этого неприятного явления?
Для предупреждения нарушения целостности и эластичности кожи в антисептик включаются смягчающие кожу добавки, такие, как 1% глицерин или ланолин. Если для ухода за кожей применяются косметические кремы, следует пользоваться кремами, расфасованными в тюбики одноразового использования или в упаковках, имеющих дозатор, поскольку при многократном использовании кремы в любой упаковке быстро контаминируются и обеспечивают размножение микробов.
Справедливо ли утверждение, что персонал, страдающий дерматитом, способствует повышению риска инфицирования пациентов?
Да, справедливо. Поврежденные кожные покровы быстро колонизируются патогенными микроорганизмами, кроме того, становится трудно при мытье рук достичь необходимого уменьшения численности микроорганизмов. И наконец, персонал, страдающий дерматитом, имеет тенденцию избегать мытье рук. Таким образом, для профилактики внутрибольничного инфицирования пациентов, профессионального заражения персонала самым важным является сохранение целостности и эластичности кожных покровов.
Какого эффекта позволяет достичь хирургическая дезинфекция рук?
Хирургическая дезинфекция рук позволяет удалить или уничтожить транзиторную микрофлору и снизить численность резидентной флоры.
Можно ли считать, что руки после хирургической дезинфекции становятся стерильными?
Нет, нельзя. Необходимо надевать стерильные перчатки, только в этом случае риск инфицирования пациента будет снижен до минимума.
В каких случаях показана хирургическая дезинфекция рук?
Хирургическая дезинфекция рук обязательно требуется перед любыми хирургическими вмешательствами, а также при перевязке обширных раневых поверхностей, например, у больных с ожогами.
Какова техника хирургической дезинфекции рук?
Руки необходимо тщательно вымыть водой с мылом;
Тщательно высушить, используя стерильные полотенца или салфетки;
Обработать руки раствором антисептика (продолжительность и методика обработки зависит от выбранного препарата);
На высохшие руки надеть стерильные перчатки.
Нужно ли при хирургической дезинфекции рук использовать щетки?
Щетки применять не обязательно. Если щетки все же используются, следует применять стерильные мягкие щетки однократного применения или способные выдержать автоклавирование, при этом пользоваться щетками следует только для обработки околоногтевых областей.
Если щетки все же применяются, как часто с их помощью обрабатывают руки?
Щетки используются только для первой обработки в течение рабочей смены.
Почему после мытья рук с мылом их необходимо высушить стерильным полотенцем, а не сразу обработать раствором антисептика?
Втирание антисептика во влажную кожу снижает его концентрацию и увеличивает время высушивания.
А зачем после обработки раствором антисептика необходимо дождаться пока руки высохнут. Не было бы более правильным сразу надеть перчатки?
Надевание перчаток на влажные руки ускоряет образование «перчаточного сока», способствующего росту бактерий.
Какие способы хирургической дезинфекции рук используются?
Существуют различные способы хирургической дезинфекции рук. Многие из них представляют собой громоздкие ритуалы, недостатками которых являются травматичность (например, способ Альфельда-Фюрбрингера), продолжительность обработки (например, способ Спасокукоцкого-Кочергина), кратковременность остаточного противомикробного действия и др. В целях сокращения времени обработки рук в последнее время было предложено много новых способов с использованием более активных антисептиков, таких как первомур, 0.5% раствор надуксусной кислоты, хотя и эти способы тоже имеют целый ряд недостатков и нуждаются в коррекции. Для хирургической дезинфекции рук могут использоваться те же препараты, что и для гигиенической дезинфекции.
Существует ли какая-то разница в обработке рук, если как для гигиенической, так и для хирургической дезинфекции могут использоваться одни и те же препараты?
Разница заключается только во времени обработки, которая удлиняется на 2-3 минуты и включении в обработку запястий и предплечий.
Какова методика обработки рук по Альфельду?
Руки тщательно моют мылом под струей теплой воды 10 минут последовательно двумя стерильными щетками, не пропуская ни одного миллиметра поверхности кожи. Мыло смывают теплой водой, руки вытирают стерильным полотенцем или салфеткой и в течение 5 минут обрабатывают 70% этиловым спиртом. Ногтевые ложа смазывают спиртовым раствором иодной настойки.
Как обрабатываются руки по Фюрбрингеру?
Способ Фюрбрингера отличается от описанного тем, что после мытья щеткой руки в течение 3 минут протирают 70% этиловым спиртом, а затем в течение 3 минут 0.1% раствором сулемы (ртути дихлорид), Ногтевые ложа смазывают иодной настойкой. Как видим, длительность, травматичность, применение препарата ртути, кратковременность остаточного противомикробного действия исключают возможность применения в современных условиях метод Альфельда-Фюрбрингера.
А метод Спасокукоцкого-Кочергина?
По этому методу руки моют с мылом под струей воды, а также стерильной салфеткой в теплом 0.5% растворе аммиака последовательно в двух тазах по 3 минуты. Затем руки вытирают стерильным полотенцем или салфеткой и протирают марлевым шариком, смоченным в 96% этиловом спирте; ногтевые фаланги и складки кожи на тыльной поверхности сгибов фаланг смазывают иодной настойкой, которая сейчас заменена иодонатом. Несомненным недостатком метода является мытье рук не в проточной воде, что создает возможность дополнительной микробной контаминации, необходимость использования стерильных тазов, длительность обработки и кратковременность противомикробного действия.
Наиболее часто в наших стационарах для хирургической дезинфекции рук используется первомур.Что представляет собой это средство?
Первомур является смесью пергидроля и муравьиной кислоты (соответственно 71.3% и 23.7%). После смешивания реагентов смесь выдерживают в холодильнике или в холодной воде около 1.5 часов, периодически встряхивая. Непосредственно перед использованием из основного раствора готовят рабочий раствор в концентрация 2.4% и 4.8%.
Обязательно ли охлаждение реагентов и встряхивание?
Да, обязательно. Это является обязательным условием для образования надмуравьиной кислоты, обладающей противомикробной активностью.
Каков срок хранения основного и рабочего растворов первомура?
Основной и рабочий раствор нестойки, срок их хранения не превышает сутки.
Для приготовления раствора первомура можно использовать любую воду?
И основной, и рабочий растворы надо готовить на стерильной дистиллированной воде.
Какова методика обработки рук первомуром?
Руки моют проточной водой с мылом 1 минуту, насухо вытирают стерильной салфеткой, погружают в рабочий раствор первомура до локтевых сгибов на 1 минуту, вытирают насухо стерильным полотенцем или салфеткой и надевают стерильные персатки.
Нужна ли при этом дополнительная обработка спиртом или иодофорами?
Существуют ли еще какие-либо условия при проведении хирургической дезинфекции рук?
Следует использовать санитарно-технические устройства, дозаторы мыла и антисептиков, управление которыми не требует использования кистей рук.
При выполнении различных медицинских манипуляций, осуществлении ухода за больным риск контаминации рук различен. Существует ли какая-то градация степени такого риска?
Да, существует. Выделяют 10 уровней риска контаминации рук. 1-риск минимальный, 10 – риск максимальный.
1 – контакт с чистыми, продезинфицированными или простерилизованными объектами;
2 – контакт с пищей, медикаментами;
3 – контакт с мебелью и другими объектами, с которыми пациент был в минимальном контакте;
4 – контакт с объектами, которыми пользовался неинфицированный пациент (например, постельное белье);
5 – измерение пульса, артериального давления;
6 – контакт с объектами, особенно увлажненными, которые предположительно могут быть контаминированы;
7 – контакт с объектами, которых касался инфицированный пациент (например, постельное белье);
8 – любые секреты, экскреты или жидкости организма.
9 – секреты, экскреты или жидкости организма от заведомо инфицированных пациентов.
10 – очаги инфекции.
Когда персонал должен использовать перчатки?
Во всех случаях предполагаемого контакта со слизистыми оболочками, раневой поверхностью, секретами или экскретами пациента.
Кто впервые применил перчатки?
Резиновые перчатки были впервые введены в употребление в 1897 году Цеге фон-Мантейфелем. Нитяные перчатки – Микуличем. Есть указания, что перчатки применялись Halstead еще в 1889 г.
Почему персонал должен пользоваться перчатками?
перчатки снижаю риск профессионального заражения при контакте с инфицированными пациентами или их выделениями;
перчатки снижают риск заражения пациентов микробами, являющимися частью резидентной флоры рук медицинских работников;
перчатки снижают риск контаминации рук персонала транзиторными возбудителями и последующей их передачи пациентам.
Использование перчаток является важным компонентом системы универсальных мер предосторожности!
Не является ли применение перчаток альтернативой мытью и дезинфекции рук?
Сами по себе перчатки не являются единственным надежным средством предотвращения заражения, потому что:
перчатки не являются абсолютно непроницаемыми для микробов;
в трети случаев перчатки повреждаются во время операции;
принятые методы обработки перчаток многократного использования снижают их защитные свойства.
Применение перчаток
не заменяет мытье и дезинфекцию рук!
Можно ли перчатки однократного применения использовать повторно?
Разумеется, нельзя. Материал, из которого они изготовлены не выдерживает принятых методов обработки и становится проницаем для микробов.
Если используются перчатки многократного использования, можно ли мыть руки в перчатках между пациентами или между проведением «чистых» и «грязных» манипуляций одному и тому же пациенту?
Мытье рук в перчатках между пациентами или между проведением «чистых» и «грязных» манипуляций с тем же пациентом не рекомендуется, потому что:
происходит повышение их проницаемости;
не всегда удается полностью удалить имеющуюся флору, даже при проведении полноценной техники мытья рук (трение, применение очищающего агента, высушивание);
увеличение срока ношения перчаток приводит к накоплению «перчаточного сока», содержащего большое количество микроорганизмов.
Уважаемые коллеги!
Все методические рекомендации, пособия и т.д. интеллектуальная собственность авторов, Ассоциации и являются архивными материалами разных лет!!