депигментация глаза что значит
Пигментная (тапеторетинальная) абиотрофия сетчатки (пигментный ретинит)
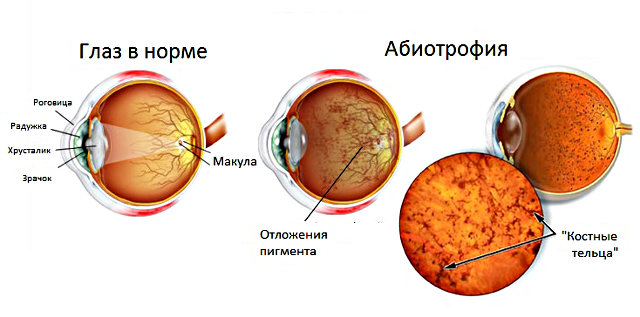
Тапеторетинальная абиотрофия – достаточно редкое наследственное заболевание, при котором в сетчаточной ткани (состоящей, как известно, из фоторецепторов двух типов, палочек и колбочек) поражаются преимущественно клетки палочкового типа. На более поздних этапах, впрочем, в патологический процесс вовлекаются и колбочки.
Первое клиническое описание такой патологии сетчатки принадлежит голландскому физиологу и офтальмологу Ф.К.Дондерсу, который в 1857 году ввел в медицинскую терминологию название ранее не описанного заболевания. Дондерс назвал его «пигментный ретинит» (что, согласно правилам образования диагнозов, подразумевало связанное с пигментацией воспаление сетчатки). Однако по мере дальнейших исследований и накопления достоверных сведений об этой патологии взгляды на нее пересматривались, название несколько раз менялось, но все чаще в них упоминалась истинная первопричина болезни, а именно дистрофия (например, «первичная тапеторетинальная дистрофия»).
Современная нозологическая формулировка, послужившая заголовком и темой статьи, наиболее точно отражает суть патологии. В частности, термин «абиотрофия» указывает на некий латентный (скрытый, неявный) процесс, нарушающий питание какой-либо ткани или органа без видимых на то причин.
Следует отметить, что насыщенные фоточувствительным пигментом родопсином палочки и колбочки (название дано в связи с характерной формой клеток этих типов) распределяются в сетчатке неравномерно. Едва ли можно сравнивать их по важности для зрения в целом, однако функции на эти рецепторы возложены определенно разные. Клетки колбочкового типа отвечают за цветоразличение и остроту центрального зрения; они расположены тончайшим слоем преимущественно в т.н. макулярной зоне, или «желтом пятне» по центру сетчатки. Палочковые рецепторы распределены более равномерно, однако ближе к краю их доля значительно превышает плотность колбочек; соответственно, эволюционной «задачей» палочек является периферическое («боковое») зрение и обеспечение хотя бы минимальной ориентации в темноте.
При определенных генных сбоях (причем такая аномалия, как показано выше, наследуется) нарушается трофика и оксигенация сетчаточной ткани – насыщение ее питательными веществами и кислородом с током крови. В отличие от многих аналогичных дистрофических процессов, этиопатогенетический механизм здесь пока не вполне ясен. Установлено, однако, что в большинстве случаев отмирание рецепторов идет от периферических зон сетчатки (где большинство составляют палочки) к ее центральной области. Возможны самые разные варианты динамики, но обычно такой процесс начинается в детстве и занимает годы или десятки лет. Чаще постепенная утрата зрительных функций происходит практически синхронно на обоих глазах, однако известно немало атипичных случаев: позднее начало, асимметричная дистрофия на одном глазу, поражение одного локального участка сетчатки и т.п.
В среднем, при неблагоприятном развитии процесса уже в возрасте после 20 лет зрение утрачивается настолько, что ставится вопрос об инвалидизации пациента.
Статистика свидетельствует также о повышенном риске таких осложнений пигментной абиотрофии, как вторичная глаукома, отек макулярной зоны сетчатки, катаракта и пр.
У больных с пигментной абиотрофией сетчатки повышен риск развития глаукомы, отека центральной зоны сетчатки, ранней катаракты.
Симптомы
Типичная клиническая картина пигментной абиотрофии сетчатки включает следующую симптоматику:
Диагностика
Первыми и обязательными компонентами обследования при подозрении на тапеторетинальную абиотрофию являются визометрия (измерения остроты зрения) и периметрия (исследование полей зрения). Производится визуальное исследование структур глазного дна с использованием специальной линзы. При значительной длительности и интенсивности процесса его диагностическими признаками выступает наличие т.н. костных телец (очажков дистрофического отмирания клеток), уменьшение калибра сетчаточных вен, побледнение выходящего в сетчатку диска зрительного нерва.
Информативным и диагностически важным методом объективной оценки функционального статуса сетчатки является электрофизиологическое исследование. Изучается сохранность зрения и способность к ориентации в условиях темноты. Поскольку наследственный характер пигментной абиотрофии известен и доказан, понадобится консультация медицинского генетика; целесообразен и желателен также офтальмологический осмотр кровных родственников пациента, особенно младших – для выявления процесса на самых ранних стадиях.
Лечение
К сожалению, на сегодняшний день этиопатогенетическое лечение (т.е. направленное на устранение непосредственной причины) пигментной абиотрофии пока не найдено. Однако определенным эффектом в отношении замедления ее темпов обладают определенные витаминные комплексы, стимуляторы гемодинамики и трофики сетчатки, а также пептидные биорегуляторы, которые одновременно с интенсификацией метаболических процессов в определенной степени стимулируют регенерацию ретинальной ткани.
В нашем офтальмологическом центре Вы или Ваши родственники могу пройти курс консервативной терапии при тапеторетинальной абиоторофии сетчатки, включающий парабульбарные, внутримышечные и внутривенные инъекции сосудистых, витаминных препаратов и ретинопротекторов («Ретиналамин», «Кортексин»), что поможет сохранить зрение на долгие годы.
Из хирургических методов нами успешно применяется процедура реваскуляризации заднего отдела глаза. Она улучшает кровоснабжение сетчатки и обменные процессы, стабилизируя и в ряде случаев улучшая зрительные функции.
Основные перспективы в исследованиях тапеторетинальной абиотрофии и поиске путей ее излечения связывают с развитием генной инженерии и генной терапии. Другое направление исследований связано с разработкой микроэлектронных протезов сетчатки, которые по техническим характеристикам и биосовместимости смогли бы приблизиться к естественной ретинальной ткани. Однако эта технологическая проблема, несмотря на непрекращающиеся исследования и испытания, пока далека от удовлетворительного решения.
Синдром пигментной дисперсии
Автор:

Причины возникновения патологии
Потеря пигмента вызывается механическим трением или контактом пигментного слоя радужной оболочки с цинновой связкой хрусталика, вследствие излишнего смещения кпереди части периферии радужной оболочки.
В некоторых случаях эпителий пигментного слоя слишком восприимчив к утере пигмента, что ускоряет состояние дисперсии и приводит к росту внутриглазного давления. Гранулированный пигмент, проникает в водянистую влагу и оседает на всех структурах в зоне переднего отрезка глаза, в том числе на цинновой связке и цилиарном теле. Повышение ВГД, вероятнее всего, вызывает интратрабекулярная пигментная блокада, со вторичным повреждением трабекул, склерозом склерального синуса, коллапсом.
Более высокое давление в передней камере (относительно задней) возникает из-за постоянного контакта хрусталикового связочного аппарата и задней поверхности радужки, с возникновением полного зрачкового блока. При разрешении блока посредством лазерной иридотомии, поверхность радужной оболочки уплощается и контакт уменьшается.
Клинические особенности
Диагностика синдрома пигментной дисперсии
Диагностика патологии не составляет труда, когда выявлены характерные ее признаки: веретено Крукенберга в области эндотелия роговицы, отложения пигментных гранул на передней поверхности радужной оболочки, периферические дефекты радужки, глубокая передняя камера, распыление пигмента по передней поверхности хрусталика. Назначенная гониоскопия определяет обратный бомбаж радужки, а также выраженную или умеренную относительно гомогенную пигментацию угла передней камеры.
Зачастую, синдром пигментной дисперсии может сочетаться с разрывами сетчатки и ее «решетчатой» дистрофией, поэтому необходимо контрольное исследование глазного дна.
Лечение патологии
Цель лечения синдрома пигментной дисперсии – предотвращение развития вторичной глаукомы и повышения внутриглазного давления. Для этого, проводят лазерную иридэктомию, которая делает более плоской поверхность радужной оболочки, и контакт радужки с цинновой связкой прекращается. При выраженной пигментации области угла передней камеры процедуру иридэктомии сочетают с процедурой лазерной трабекулопластики.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Клиника открыта семь дней в неделю и работает ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
Записаться на прием в «Московскую Глазную Клинику» Вы можете по телефонам в Москве 8 (800) 777-38-81 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись формой онлайн-записи.
Темное пятно в глазу
На всю систему человеческого организма оказывают влияние изменения, происходящие с возрастом. У большинства людей после 40 лет острота зрения может снижаться. Частой проблемой становится появление темных пятен перед глазами. Однако этот дефект иногда не связан с возрастом. С развитием технологий, переменой образа жизни, который в основном связан с длительной работой за компьютером, а значит, переутомлением, молодые люди также могут столкнуться с такой патологией. Когда темное пятно в глазу закрывает изображение, вызывает дискомфорт при попытке рассмотреть какой-то предмет, то это сигнализирует о негативных изменениях в организме, которые могут свидетельствовать о различных заболеваниях.
Нельзя игнорировать даже незначительные перекрывания поля зрения, поскольку они могут говорить о постепенном развитии различных заболеваний. Чтобы узнать истинные причины появления таких пятен, необходимо обратиться к офтальмологу. Применение новейших методик и современного оборудования позволят врачу быстро обследовать глазное дно, установить точный диагноз и назначить соответствующее лечение. Основаниями к срочному обращению к специалисту являются интенсивные помутнения, появление слепого занавеса, который затрагивает большую часть глаза, возникновение вспышек света в поле зрения при рассмотрении однородного по цвету фона и другие.
Виды пятен на глазном яблоке
В медицине слепой участок в поле зрения, который не связан с периферическими границами, называют скотома. Пятно представляет собой область, которая лишена возможности пропускать свет, хотя обычно вокруг нее светочувствительность находится в норме. Недостаток зрительного восприятия может проявлять себя по-разному:
Рассмотрим два вида скотом:
Физиологические скотомы компенсируются бинокулярным зрением. При монокулярном они также могут не наблюдаться благодаря непроизвольным микродвижениям глазных яблок и нахождению слепого пятна в парацентральном отделе.
Образуются при нарушениях физиологических скотом. В результате поражений сетчатки, сосудистой оболочки глаза, зрительных путей и центров происходят различные патологические процессы, которые снижают остроту зрения. Внутренняя классификация резко отклоняющихся от норм скотом выглядит следующим образом:
Следует сказать о том, что форма патологических пятен может определять то или иное заболевание. Например, для наследственного и довольно редкого нарушения зрения — пигментной дегенерации сетчатки — характерна скотома в виде колец. А при глаукоме, возникающей при повышенном глазном давлении и приводящей к прекращению функционирования зрительного нерва, чаще всего наблюдаются пятна в форме дуги.
Что способствует появлению дефекта
Ограничение зрительного восприятия на конкретном участке глазного яблока может свидетельствовать о наличии различных заболеваний. Отклонения могут затрагивать стекловидное тело. Оно заполняет пространство между хрусталиком и сетчаткой и выполняет роль анатомического увеличительного стекла. С помощью него глаз может фокусироваться. Так почему же появляются темные пятна? Через стекловидное тело свет попадает на нервы, расположенные в центральной части макулы. Когда происходит его помутнение, то волокна слипаются. Нервы, отвечающие за четкое воспроизведение изображения, утрачивают свои функции. Световой поток не может дойти до необходимого места, где он обычно дифференцируется, в результате чего появляются затемнения. Они различаются размером и формой. К основным причинам возникновения темных пятен относят отклонения, которые происходят:
У некоторых людей появляются темные пятна в глазу по причине длительного пребывания в тяжелых для жизни погодных условий. Например, к ним относят предельно низкую или высокую температуру воздуха. В группу риска также входят те, кто постоянно испытывает непосильные физические и умственные нагрузки. К провоцирующим факторам также относят вредные привычки, например курение и переедание.
Болезнь диагностируется в основном после преодоления человеком 40-летнего рубежа. Однако большинство исследований показало, что патологии гораздо чаще подвержены женщины. Это объясняется сильно изменчивым гормональным фоном. Организм претерпевает сильный стресс в разные периоды жизни, особенно такие, как беременность и климакс.
Диагностика и лечение
Восстановление зрительного аппарата возможно только в случае устранения первопричин скотомы. Диагностику проводят несколькими способами:
Также используют компьютерную томографию головного мозга, УЗИ глазного яблока, измерение артериального и внутриглазного давления.
Избавиться от скотомы самостоятельно невозможно, тем более прибегая к рецептам народной медицины или другим сомнительным способам из Интернета. Если не определена точная причина появления темного пятна, то офтальмолог не может назначить курс лечения. При этом нельзя назвать универсальной комплексной терапии. Например, срочное хирургическое вмешательство проводится при выявлении отслойки сетчатки или онкообразований. При повреждении нервных волокон в сетчатке или обнаружении патологии в мозге, то лечение происходит по следующему сценарию:
Возможно избавление от темного пятна с помощью лекарственных препаратов:
Для нормализации состояния зрительных органов при хондрозе, от вас потребуется более активный образ жизни — ежедневные физические нагрузки. При артериальной гипертонии необходимо нормализовать показатели давления. Больные могут чувствовать себя совершенно здоровыми. Сосуды способны к адаптации к высокому давлению, при этом сердце и сосуды чаще всего испытывают чрезмерные нагрузки. Внимательно отнеситесь к симптомам, которые выражаются не только головной болью, но и появлением «мушек» перед глазами, изображение становится размытым.
Для предотвращения деформации поля зрения эффективной бывает профилактика. Как говорят врачи, заболевание всегда легче предотвратить, чем вылечить. Поэтому будьте внимательны к любым сигналам своего организма.
Пигментная дегенерация сетчатки
На периферии сетчатки часто развиваются дегенеративные процессы, которые опасны тем, что могут приводить к истончениям и разрывам и, как следствие, к отслойке сетчатке. Периферические дистрофии сетчатки могут развиваться у пациентов всех возрастных групп, включая детей.






.jpg)
.jpg)

