дерматофития что это такое
Дерматофития
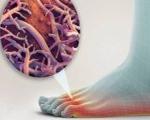
Поражение кожи стоп, вызванное дерматофитами и некоторыми другими грибами. Заболевание проявляется эритемой, шелушением и ороговением, образованием везикул и пузырей. Синонимы: tinea pedis, эпидермомикозы стоп, руброфития стоп, эпидермофития стоп.
Классификация
Межпальцевая дерматофития
Встречается чаще всего. Бывает острой (так называемая интертригинозная форма) и хронической (сквамозная форма). Сквамозная форма обычно протекает незаметно для больного.
Подошвенная дерматофития
Возбудитель, как правило, — Trichophyton ru-brum. Чаще болеют люди, страдающие аллергическими заболеваниями. Характерные признаки — шелушение и ороговение, поэтому эту форму дерматофитии стоп называют также сквамозно-гиперкератозной.
Дисгидротическая дерматофития
Встречается реже остальных. Самый частый возбудитель —- Trichophyton mentagrophytes. Характерны выраженное воспаление, образование везикул и пузырей. По патогенезу сходна с аллергическим контактным дерматитом (реакция на антигены дерматофитов).
Эпидемиология и этиология
Этиология
При хроническом течении наиболее вероятный возбудитель — Trichophyton rubrum, при остром — Trichophyton mentagrophytes. Межпальцевая дерматофития. Дерматофиты: Trichophyton mentagrophytes var. interdigitale, Trichophyton rubrum, Epidermophyton floccosum. Другие грибы: Candida albicans, Scytalidium hyalinum, Hendersonula toraloidea. Подошвенная дерматофития. Trichophyton rubrum (самый частый возбудитель, особенно у людей, страдающих аллергическими заболеваниями) и Epidermophyton floccosum. Дисгидротическая дерматофития. Trichophyton mentagrophytes var. mentagrophytes (самый частый возбудитель).
Глубокая дерматофития. Дерматофиты: Trichophyton rubrum, Epidermophyton floccosum, Trichophyton mentagrophytes. Другие грибы: Candida albicans.
Возраст
20—50 лет. Заболевание часто начинается у подростков или молодых людей.
Пол
Мужчины болеют чаще.
Факторы риска
Жаркий влажный климат, закрытая обувь, потливость.
Заражение
Хождение босиком по зараженной поверхности. В чешуйках человеческой кожи споры болезнетворных грибов сохраняют жизнеспособность более 12 мес.
Течение
От нескольких месяцев до многих лет.
Жалобы
Зуд. Если присоединяется бактериальная инфекция — боль. Жалоб может и не быть.
Физикальное исследование
Кожа
Элементы сыпи
Цвет. Красный. Чешуйки — белые.
Локализация. Поражены обе, реже — одна стопа.
Межпальцевая дерматофития. Излюбленная локализация — промежуток между мизинцем и IV пальцем. Кроме межпальцевых промежутков могут быть поражены прилегающие участки стопы.
Подошвенная дерматофития. Подошва и боковые поверхности стопы (верхняя граница как бы соответствует краю балетной туфли).
Дисгидротическая дерматофития. Подошва, медиальная поверхность стопы, межпальцевые промежутки.
Дополнительные исследования
Посев на среды для грибов
Дерматофитов обнаруживают у 31 % больных с пораженными межпальцевыми промежутками и у 11 % больных без признаков межпальцевой дерматофитии. Возможна смешанная инфекция (дерматофиты плюс Candida spp.).
Диагноз
Обнаружение гифов грибов при соскобе с кожи.
Течение и прогноз
Характерно хроническое течение с обострениями в жаркую погоду. Пораженная кожа служит воротами для бактериальных инфекций; нередки лимфангиит, рожа и флегмона. Эти осложнения особенно часты у тех больных, которые перенесли операции на подкожных венах ног (например, взятие фрагмента вены для коронарного шунтирования).
Профилактика
Первичная профилактика. В общественных банях, бассейнах и даже дома, принимая душ, следует надевать тапочки. Больные сахарным диабетом и люди, перенесшие операции на подкожных венах ног, должны быть особенно осторожны в связи с высоким риском осложнений.
Важно: своевременное обращение к дерматовенерологу уменьшает риск развития осложнений.
Дерматофития кистей носит хронический характер и часто сочетается с дерматофитией стоп. Нередко бывает поражена только одна рука (у правшей — правая). Синоним: tinea manus.
Эпидемиология и этиология
Этиология
Те же возбудители, что и при паховой дерматофитии и дерматофитии стоп. Чаще всего — Trichophyton rubrum, Trichophyton men-tagrophytes и Epidermophyton floccosum.
Заражение
Заболевание часто возникает на фоне паховой дерматофитии и дерматофитии стоп.
Течение
От нескольких месяцев до нескольких лет.
Жалобы
Зуд. При трещинах и бактериальной суперинфекции — боль. Для дисгидротической дерматофитии кистей характерны приступы зуда.
Физикальное исследование
Кожа
Элементы сыпи
Цвет. Красный.
Форма. Кольцевидная или полициклическая (особенно на тыльной поверхности кистей).
Локализация. Равномерное ороговение ладоней, особенно заметное в ладонных складках, либо отдельные шелушащиеся очаги на тыльной и боковой поверхности пальцев. У половины больных поражена только одна рука. Заболевание часто сочетается с дерматофитией стоп, паховой дерматофитией и онихомикозом кистей.
Дополнительные исследования
Посев на среды для грибов.
Диагноз
Диагноз ставят на основании клинической картины, подтвержденной результатами микроскопии или посева.
Течение и прогноз
Течение хроническое. Рецидивы возникают до тех пор, пока не будет устранен сопутствующий онихомикоз или дерматофития стоп. Трещины и эрозии служат воротами для бактериальных инфекций.
Профилактика
Для предупреждения рецидивов нужно вылечить сопутствующую дерматофитию стоп, паховую дерматофитию или онихомикоз (грибковое поражение ногтевых пластин).
Паховая дерматофития — подострое или хроническое заболевание с поражением кожи бедер, лобковой и паховой областей.
Синонимы: tinea cruris, паховая эпидермофития.
Возраст
Болеют взрослые.
Пол
Мужчины болеют чаще.
Этиология
Trichophyton rubrum, Trichophyton mentagro-
phytes, Epidermophyton floccosum.
Факторы риска
Жаркий влажный климат, тесные брюки, ожирение. Длительное лечение
кортикостероидами для наружного применения.
Заражение
В большинстве случаев паховая дерматофития возникает у больных дерматофитией стоп. Инфекция передается через руки больного.
Течение
От нескольких месяцев до нескольких лет.
Перенесенные заболевания
В анамнезе часто присутствуют дерматофития стоп и паховая дерматофития.
Жалобы
Жалоб, как правило, нет. Некоторые больные обращаются к врачу из-за зуда.
Физикальное исследование
Кожа
Паховая дерматофития обычно сочетается с дерматофитией стоп и онихомикозом стоп. Элементы сыпи. Большие шелушащиеся бляшки с четкими границами. Заживление начинается с центра.
Цвет. Красноватый, желто-коричневый, бурый.
Форма. Дугообразная, полициклическая. Локализация. Паховая область и бедра. Может распространиться на ягодицы. Мошонка и половой член поражаются редко.
Дополнительные исследования
Осмотр под лампой Вуда, посев на среды для грибов.
Диагноз
Клиническая картина, подтвержденная результатами микроскопии.
Течение и прогноз
Пока не излечена сопутствующая дерматофития стоп, у 20—25% больных заболевание рецидивирует.
Профилактика
Для предотвращения рецидивов нужно добиться излечения сопутствующих дерматофитии стоп и онихомикоза. В общественных банях, бассейнах и дома, принимая душ (особенно если больны другие члены семьи), следует пользоваться тапочками. Обработка стоп и паховой области присыпкой с противогрибковыми компонентами.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ.
Дерматофития
Дерматофития — это разновидность дерматомикоза, при которой поражаются поверхностные кожные слои, содержащие кератин. Заболевание вызывается нитчатыми грибами трех видов: Trichophyton, Microsporum, Epidermophyton. Патология поражает гладкую кожу, кожные складки, волосистую часть головы, ногтевые пластины. Для точной диагностики инфекционного процесса используется микроскопия соскоба из пораженного очага, культуральный метод, осмотр с применением лампы Вуда. Лечение кожного микоза обычно проводится местными препаратами, требует подбора противогрибковых, противовоспалительных, кератолитических и антисептических средств.
МКБ-10
Общие сведения
Дерматофитии являются одним из наиболее распространенных, сложных в лечении кожных заболеваний, составляя более 30% от всей дерматологической патологии. К тому же, антропофильные дерматофиты в настоящее время встречаются у 20% населения, однако они могут выступать как компонент условно-патогенной флоры, поэтому не всегда имеют клинические симптомы. Лечение заболевания требует тщательного подбора медикаментов и длительного наблюдения врача, поэтому заболевание представляет серьёзную проблему для практикующих дерматовенерологов.
Причины дерматофитии
В современной дерматологии описано 30 видов возбудителей, которые способны вызывать поверхностные грибковые заболевания кожных покровов. Различают грибки, которые паразитируют исключительно у человека (антропофильные), и другие, поражающие человека и животных (зоофильные). Возбудителями болезней выступают патогены следующих родов:
Возбудители патологии отличаются устойчивостью в окружающей среде, могут выживать вне организма хозяина в течение 2-х лет. Они распространены на различных поверхностях: в земле и песке, на деревянных настилах и сиденьях. Различные виды грибов способны существовать при высоких и неких температурах, в большом диапазоне рН, они выдерживают замораживание, высушивание, кипячение. Это объясняет высокую распространенность поверхностных микозов.
Факторы риска
К предрасполагающим факторам болезней у молодых относят хроническую кожную микротравматизацию — бытовые травмы, ношение тесной неудобной одежды и обуви, непрофессионально выполненные процедуры маникюра и педикюра. У людей старшей возрастной группы первое место среди факторов риска занимают заболевания сосудов (21%), на втором месте находится ожирение (17%), на третьем — различные патологии стоп (15%). Повышенный риск дерматофитии присутствует при сахарном диабете, гипергидрозе, иммунодефицитных состояниях.
Патогенез
Основным путем распространения грибков является контактно-бытовой. Заражение заболеванием возможно в момент прямого контакта с больным человеком или носителем, нередко наблюдается непрямое инфицирование — при совместном использовании бытовых предметов, при соприкосновении с поверхностями, контаминированными дерматофитами. Заражение чаще происходит в бассейнах, фитнесс-центрах, салонах красоты, если в этих заведениях не соблюдаются санитарные нормы.
Вероятность заражения при контакте с патогенными грибками зависит от нескольких факторов: массивности инфицирующей дозы, наличия специальных рецепторов на поверхности микроорганизмов, степени патогенности возбудителя. Большое значение в патогенезе имеет снижение местных защитных факторов, нарушение барьерных функций эпидермиса, активность иммунитета.
Грибы имеют специфические «факторы агрессии», которые помогают им преодолевать кожный барьер. Основным повреждающим агентом является протеолитический фермент кератинидаза, который расщепляет кератин до аминокислот и пептидов. Она выполняет сразу две функции: обеспечивает клетки гриба питательными веществами, способствует проникновению возбудителя между слоями эпидермиса, его более глубокому внедрению в кожный покров.
Симптомы дерматофитии
Дерматофитии волосистой части головы
Из этой группы болезней в практике дерматологов наиболее распространена микроспория. Она отличается одним или несколькими очагами размером 2-5 см, которые четко ограничены и не имеют тенденции к слиянию. Кожа в таких местах покрыта множественными белыми чешуйками, характерно образование пузырьков, эрозий, корок. Волосы обламываются на высоте 4-6 мм, имеют тусклый сероватый оттенок. Типично выпадение волос по периферии очагов.
Реже встречается трихофития, которая отличается от микроспории меньшим размером очагов (до 2 см в диаметре), а также обламыванием волос непосредственно возле корня, что обуславливает второе название болезни «лишай черных точек». Также в эту группу дерматофитий входит фавус, который проявляется образованием грязно-серых корок с неприятным запахом. В тяжелых случаях такие корки распространяются по всей поверхности головы.
Дерматофитии ногтей
На долю дерматофитов приходится до 70-90% всех случаев микозов ногтевых пластин (онихомикозов). С учетом локализации очага патология подразделяются на дистально-латеральную, проксимальную, поверхностную форму. Чаще встречается дистальный вариант онихомикоза, когда грибковое поражение затрагивает свободный край ногтевой пластины, постепенно распространяется к ростковой зоне.
При дерматофитии в области ногтей на их поверхности возникают желтые пятна, ногтевая пластина становится тусклой и ломкой, развиваются очаги гиперкератоза. Из-за нарушения питания и кровоснабжения начинается разрушение ногтя, а в сложных случаях происходит онихолизис (отслоение роговой пластины от ногтевого ложа). При длительном существовании заболевания есть риск атрофии подногтевых тканей.
Дерматофитии кистей и стоп
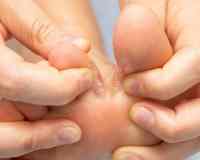
Поражение нижних конечностей встречается намного чаще, чем дерматофития кистей. Из данной группы заболеваний зачастую диагностируется руброфития стоп, которая протекает с двусторонним поражением, а при подолжительном течении дополняется грибковой инфекцией кожи ладони (как правило, рабочей кисти). Болезнь проявляется покраснением, шелушением, утолщением кожного покрова всей поверхности ступни.
При эпидермофитии чаще всего в процесс вовлекаются межпальцевые промежутки 3-го и 4-го пальцев стопы. В складке между пальцами возникает трещина, которая по краям окружена белыми полосками поврежденного эпидермиса и располагается на гиперемированном основании. Пациенты испытывают болезненность при прикосновениях, ношении тесной обуви. Со временем возникает неприятный запах, поражение распространяется на соседние участки.
Дерматофитии гладкой кожи
Такой вид болезни встречается реже остальных, преимущественно проявляется руброфитией или микроспорией. Крайне редко диагностируются микозы, вызванные зоофильными дерматофитами. Для этого типа микоза патогномоничны кольцевидные очаги, которые имеют неровные края, постепенно увеличиваются в размерах. Область поражения имеет ярко-красный цвет, покрыта шелушениями, субъективно наблюдается зуд.
К этой же категории относятся дерматофитии крупных складок, которые преимущественно возникают в паховой зоне, в подмышечных впадинах, на внутренней стороне бедра. Клинически они проявляются покраснением и отечностью кожного покрова, болезненностью и зудом, которые усиливаются на фоне постоянного трения кожи, усугубляются при повышенной потливости в жаркое время года. Возможно присоединение мокнутия, эрозий.
Осложнения
Если не проводить своевременное лечение, то дерматофития волосистых участков головы и гладкой кожи переходят в инфильтративно-нагноительную форму. Она характеризуется образованием крупных очагов — керионов, которые представляют собой плотную красную или синюшную кожу, покрытую множественными пустулами, узлами, гнойно-геморрагическими корками. Зачастую без адекватного лечения состояние сопровождается повышением температуры тела, головными болями, интоксикационным синдромом.
Все типы дерматофитий могут осложняться присоединением вторичной бактериальной инфекции, требующей специального лечения. Вследствие поражения внешнего кератинового слоя патогены гораздо быстрее проникают в толщу эпидермиса и дермы, чему также способствуют множественные эрозии, расчесы, другие элементы сыпи. При этом в очаге инфекции наблюдается гнойное воспаление, возникают пустулы, усиливаются признаки интоксикации.
Диагностика
Основу диагностики составляет тщательный клинический осмотр больного у врача-дерматолога. На первичном приеме необходимо выяснить жалобы, анамнез заболевания, обнаружить локализацию поражения и типичные кожные симптомы грибковой инфекции. Чтобы подобрать эффективное лечение болезни, врачу потребуются результаты лабораторно-инструментальных методов диагностики:
Лечение дерматофитии
Принципы терапии основаны на скорейшем удалении причинного фактора — патогенного гриба, для чего используются этиотропные препараты. Комплексное лечение требует устранения триггеров, которые усугубляют микоз кожи и препятствуют его заживлению. Также назначается правильный уход за кожей: по показаниям больные переходят на аптечные средства, чтобы восстановить защитный барьер, предупредить повторное развитие инфекции.
Нередко лечение проводится в два этапа. На первом подготовительном этапе необходимо убрать острые проявления кожного воспаления, ликвидировать мокнутие, очаги гипергидроза, другие поражения, которые могут ухудшать эффекты от применения антимикотиков. На второй стадии рекомендована этиотропная терапия. Для лечения используются следующие группы препаратов:
Для повышения эффективности лечения используются препараты, улучшающие микроциркуляцию, что особенно важно у пациентов с заболеваниями сосудов. Чтобы скорректировать иммунный статус, лечение дополняется витаминно-минеральными комплексами, адаптогенами, иммуномодуляторами. Для ежедневной обработки пораженных зон применяются примочки с антисептиками, повязки ранозаживляющими средствами.
Важную роль играют физиотерапевтические методики: амплипульс-терапия, диатермия, УВЧ. Они способствуют уничтожению грибковой инфекции, обеззараживают кожу, ускоряют заживление пораженных участков. При патологии ногтей рекомендуется проведение аппаратного медицинского маникюра/педикюра, который носит лечебную и эстетическую функцию.
Прогноз и профилактика
Поскольку дерматофитии характеризуются поверхностным поражением кожи, они успешно поддаются терапии, редко вызывают серьезные осложнения. Наиболее неблагоприятными считаются онихомикозы, устойчивые к противогрибковым препаратам, требуют продолжительного лечения (на протяжении года). Основу профилактики заболевания составляет соблюдение мер личной гигиены, контроль за санитарным состоянием общественных мест.
Дерматофития
Причины
Болезнь вызвана грибами дерматофитами. Дерматофиты классифицируются на геофильные, зоофильные и антропофильные, в зависимости от места их существования. Геофильные микроорганизмы могут спровоцировать заболевание и у животных, однако их традиционной средой обитания является почва. Представители зоофильной и антропофильной категорий произошли от населяющих почву сапрофитов, разрушающих кератин. Зоофильные возбудители могут передаваться человеку, если имеют сродство с его кератином. Заражение возникает при контакте с животным или через шерсть, которая может находится на бытовых предметах. Основной процент заражения обеспечивают антропофильные виды. Это заражение носит эпидемический характер.
Симптомы
Основные симптомы данного заболевания:
Дерматофития стоп и кистей сопровождается образованием красноты, эритемы, шелушения, ороговения кожного покрова, формирования пузырей.
Диагностика
Основная задача лабораторных исследований состоит в выявлении возбудителя в материале.Пораженный материал: волосы, ногти, чешуйки обрабатывается раствором щелочи для того, чтобы при микроскопировании были видны только массы гриба. Если при исследовании видны нити мицелия или цепочки конидиев, ставится диагноз. При необходимости могут проводится дополнительные исследования. Для оперативной диагностики применяется люминесцентная лампа Вуда, при освещении которой частички гриба приобретают светло-зеленый оттенок.
Лечение
В лечении дерматофитии применяются все системные противогрибковые препараты, а также всевозможные антимикотики и антисептики для наружного использования. Средства с более широким действием относятся к категории азолов: кетоконазол, флуконазол, итраконазол. Ассортимент антимикотиков для наружного применения имеет десятки разных форм и регулярно обновляется.
При дерматофитии волосяного покрова головы местное лечение не применяется, так как не является эффективным. Приоритетным методом лечения этого вида болезни является системная терапия. Стандартом терапии дерматофитии волосяного покрова головы является гризеофульвин. В лечении дерматофитии ногтей применяют комплексную терапию. Местное лечение допустимо при начальной стадии болезни или единичных поражениях. Также инновационные наружные средства включают в себя противогрибковые лаки для ногтей. Для применения внутрь назначаются такие препараты, как флуконазол, итраконазол, тербинафин и т.д. В терапии дерматофитии стоп и кистей применяются как средства для наружного использования, так и системные препараты. Антимикотики для наружного применения включают в себя кремы, мази, спреи и т.д.
При хронической форме микоза стоп, кистей либо гладкой кожи, использования местных средств недостаточно. В таких случаях дерматологами назначаются тербинафин, интраконазол и т.д. Аналогичные схемы лечения используются при остальных видах болезни.
Профилактика
Профилактика грибковых инфекций состоит в соблюдении следующих принципов:
Дерматофитии
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводится.
Жалобы и анамнез
Жалобы:
• несоблюдение правил личной гигиены (ношение чужой обуви).
Физикальное обследование
Дерматофитии волосистой части головы:
• поражение ногтевых пластинок.
Инструментальные исследования
Осмотр под люминесцентной лампой Вуда: наличие люминесцентного свечения.
Показания для консультации специалистов (при наличии сопутствующей патологии)
Дифференциальный диагноз
Таблица 2. Дифференциальный диагноз дерматофитии гладкой кожи
Таблица 3. Дифференциальный диагноз дерматофитии ногтей
Лечение
Тактика лечения
Немедикаментозное лечение
Режим №1 (общий).
Стол №15 (общий).
Медикаментозное лечение [3, 4, 5, 6, 7, 8, 9, 10, 11,12,13, 14]
Этиотропная терапия
Дерматофитии волосистой части головы:
Препараты (действующие вещества), применяющиеся при лечении
| Бетаметазон (Betamethasone) |
| Бифоназол (Bifonazole) |
| Гентамицин (Gentamicin) |
| Дифлукортолон (Diflucortolone) |
| Изоконазол (Isoconazole) |
| Итраконазол (Itraconazole) |
| Ихтаммол (Ihtammol) |
| Йод (Iodine) |
| Кальция глюконат (Calcium gluconate) |
| Кетоконазол (Ketoconazole) |
| Клемастин (Clemastine) |
| Клотримазол (Clotrimazole) |
| Мебгидролин (Mebhydrolin) |
| Миконазол (Miconazole) |
| Натрия тиосульфат (Sodium thiosulfate) |
| Нафтифин (Naftifine) |
| Оксиконазол (Oxiconazole) |
| Сертаконазол (Sertaconazole) |
| Тербинафин (Terbinafine) |
| Флуконазол (Fluconazole) |
| Хлоропирамин (Chloropyramine) |
| Циклопирокс (Ciclopirox) |
| Эконазол (Econazole) |
Госпитализация
Показания к госпитализации
Показания к экстренной госпитализации: не проводится.
Показания к плановой госпитализации:
Информация
Источники и литература
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола с указанием квалифицированных данных:
1) Батпенова Г.Р. д.м.н., профессор, главный внештатный дерматовенеролог МЗСР РК, АО «Медицинский университет Астана», заведующая кафедрой дерматовенерологии;
2) Котлярова Т.В. – д.м.н., АО «Медицинский университет Астана», доцент кафедры дерматовенерологии;
3 )Джетписбаева З.С. – к.м.н., АО «Медицинский университет Астана», доцент кафедры дерматовенерологии;
4) Баев А.И. – к.м.н., РГП «КазНИКВИ»;
5) Ахмадьяр Н.С. – д.м.н., АО «ННЦМД» клинический фармаколог.
Указание на отсутствие конфликта интересов: отсутствует.
Резензент:
Валиева С.А. – д.м.н., заместитель директора филиала АО «КазМУНО» в г.Астана.