диагноз спа что это
Что такое синдром позвоночной артерии (Барре — Льеу)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Алексеевича Г. В., невролога со стажем в 15 лет.
Определение болезни. Причины заболевания
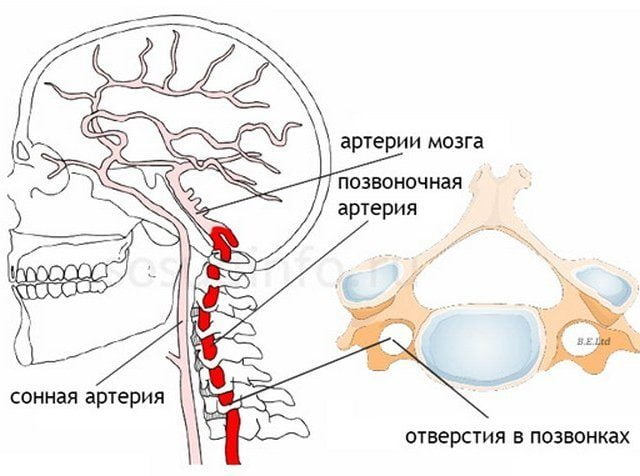
Синдром позвоночной артерии (синдром Барре — Льеу, задний шейный симпатический синдром) — это состояние, при котором в одной из позвоночных артерий нарушается кровоток.
На текущий момент нет однозначного определения данного синдрома. Под ним подразумеваются различные проявления:
Эти проявления могут возникать по разным причинам:
Также синдром позвоночной артерии может кодироваться как:
Симптомы синдрома позвоночной артерии
К проявлениям синдрома позвоночной артерии можно отнести следующие симптомы [1] [9] [10] :
Патогенез синдрома позвоночной артерии
Воздействие на позвоночную артерию происходит при различных нарушениях:
Классификация и стадии развития синдрома позвоночной артерии
По типу воздействия на позвоночную артерию выделяют:
По характеру нарушения кровотока можно выделить следующие варианты синдрома [1] [9] [10] :
По клиническим проявлениям выделяют две стадии синдрома [1] :
Для функциональной стадии характерны:
Осложнения синдрома позвоночной артерии
Диагностика синдрома позвоночной артерии
Так, для установления диагноза должны присутствовать минимум три признака [1] [7] :
При неврологическом осмотре могут быть выявлены:
Лечение синдрома позвоночной артерии
К операционным методам стабилизации позвоночника относят:
При проведении операции вживляются пористые эксплантаты из сплава титана и никеля. За счёт пористости в них быстро прорастают костные ткани. Это позволяет сделать фиксацию прочной и значительно сократить срок нетрудоспособности пациента и нахождения шеи в неподвижном положении.
Помимо стабилизирующих операций шейного отдела позвоночника также проводятся и другие виды вмешательств:
Имеется значительный опыт восстановления позвоночных артерий. Применяются следующие методы:
Прогноз. Профилактика
Синдром позвоночной артерии
Офисные работы, отсутствие движений в течение дня – причины того, что синдром позвоночной артерии или СПА стал очень распространенным. Заболевание развивается из-за хронического нарушения движения крови в артерии, проходящей вдоль позвоночника. СПА ранее считался болезнью пожилых людей, но сегодня его все чаще диагностируют у тех, кому едва минуло за 20.
Этиология СПА

Когда кровь в позвоночных артериях застаивается, участки мозга, куда она должна поступать, начинают испытывать кислородное голодание. В результате развивается болезненное ощущение в голове, слабость, головокружение, нарушения слуха и зрения. Без принятия лечебных мер заболевание переходит в следующую стадию, которая называется ишемическая. Она выражается нарушениями способности ориентироваться, рвотой и резким головокружением.
Что вызывает синдром позвоночной артерии?
Сосуд проходит между твердым позвоночником и мягкой мускулатурой. Иногда в мягкой или костной тканях возникают патологические изменения, что приводит к сдавливанию кровяного русла. Кроме внешних факторов к нарушению кровотока могут приводить врожденные особенности местоположения сосуда или его приобретенные заболевания.
Причины появление синдрома позвоночной артерии:
Синдром позвоночных артерий может возникать как следствие сразу нескольких причин. Чаще патология развивается на левой артерии, так как она вследствие своего расположения быстрее подвергается атеросклерозу.
Второй по распространенности причиной после атеросклероза является остеохондроз. Артерия проходит через узкий костный канал, если в нем появляются остеоотростки, сосуд сдавливается и кровь поступает в мозг недостаточно активно.
Синдром позвоночной артерии – симптомы нарушения

В тяжелых случаях развиваются дроп-атаки. В этом случае больной резко падает с запрокинутой головой, но остается в сознании. Через несколько минут приступ останавливается, и больной может встать, так как его руки и ноги начинают двигаться. Дроп-атака появляется из-за резкого нарушения кровоснабжения мозжечка.
Диагностика и лечение
В настоящее время существует много способов обследования пациентов с подозрением на СПА. Среди них:
Однако часто точная диагностика затруднена, так как от пациента требуется длительное наблюдение. Трудности связаны с анатомическим расположением ПА, затрудняющим ее обследование.
Прогноз при данном заболевании тем благоприятнее, чем раньше оно обнаружено. Терапия ведется комплексно. На болезнь воздействуют с 3 сторон:

Чтобы защитить себя от развития синдрома позвоночной артерии рекомендуется спать на ортопедических подушках, а при работе за компьютером делать перерывы, посвящая их гимнастике шейного отдела позвоночника.
Синдром позвоночной артерии
Синдром позвоночной артерии — ряд расстройств вестибулярного, сосудистого и вегетативного характера, возникающих в связи с патологическим сужением позвоночной артерии. Чаще всего имеет вертеброгенную этиологию. Клинически проявляется повторяющимися синкопальными состояниями, приступами базилярной мигрени, ТИА, синдромом Барре-Льеу, офтальмическим, вегетативным, вестибуло-кохлеарным и вестибуло-атактическим синдромами. Постановке диагноза способствует проведение рентгенографии и РЭГ с функциональными тестами, МРТ и КТ позвоночника и головного мозга, офтальмоскопии, аудиометрии и пр. Терапия включает применение венотоников, сосудистых и нейропротекторных препаратов, симптоматических средств, массажа, физиотерапии, ЛФК.
МКБ-10
Общие сведения
Синдром позвоночной артерии (СПА) — сложный симптомокомплекс, возникающий при уменьшении просвета позвоночной артерии (ПА) и поражении ее периартериального нервного сплетения. По собранным данным, в практической неврологии СПА встречается в 25-30% случаев нарушений церебрального кровообращения и является причиной до 70% ТИА (транзиторных ишемических атак). Наиболее значимым этиопатогенетическим фактором возникновения синдрома выступает патология шейного отдела позвоночника, которая также имеет распространенный характер. Большая распространенность, частая встречаемость среди трудоспособных категорий населения делают синдром позвоночной артерии актуальной социальной и медицинской проблемой современности.
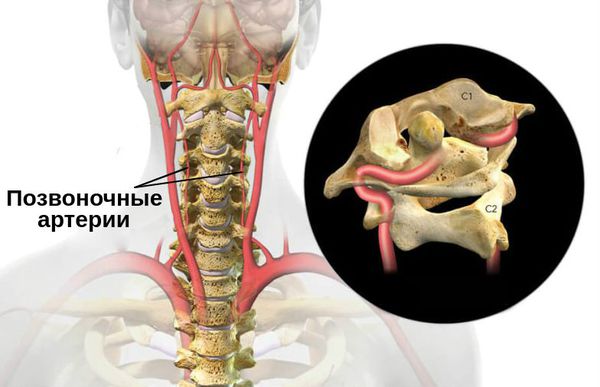
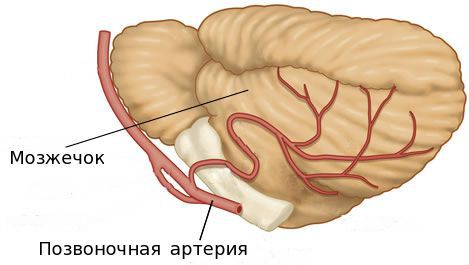
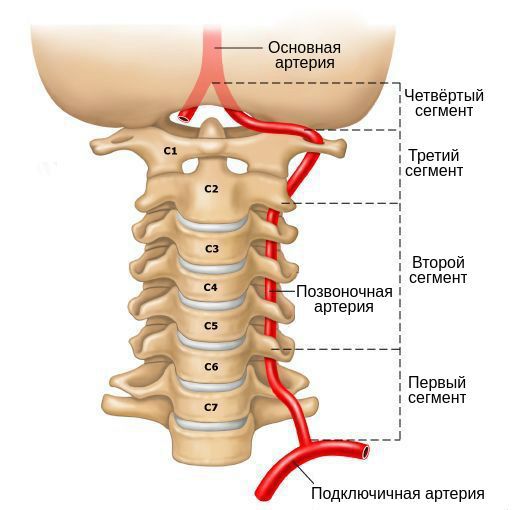
Анатомия позвоночной артерии
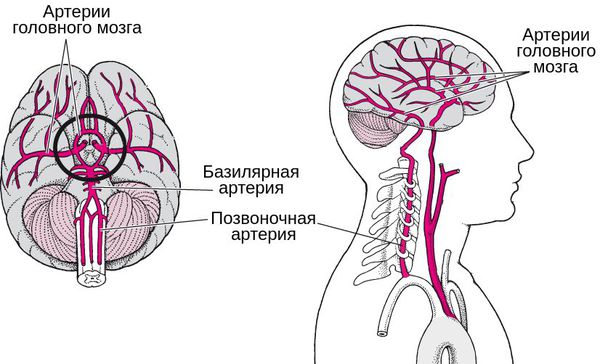
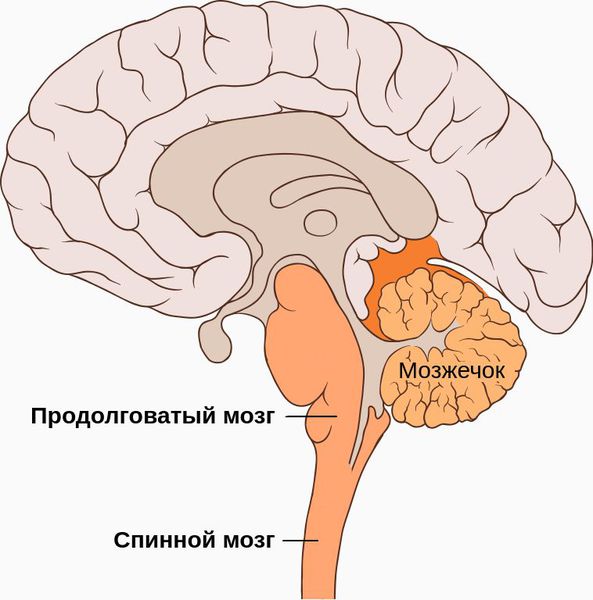
У человека имеется 2 позвоночные артерии. Они обеспечивают до 30% церебрального кровоснабжения. Каждая из них отходит от подключичной артерий соответствующей стороны, направляется к шейному отделу позвоночника, где идет через отверстия в поперечных отростках СVI–СII. Затем позвоночная артерия делает несколько изгибов и сквозь большое затылочное отверстие проходит в полость черепа. На уровне начала моста позвоночные артерии сливаются в одну основную артерию. Эти три артерии образуют вертебробазилярный бассейн (ВББ), кровоснабжающий шейные сегменты спинного мозга, продолговатый мозг и мозжечок. Посредством веллизиевого круга ВББ взаимодействует с каротидным бассейном, кровоснабжающим остальную часть мозга.
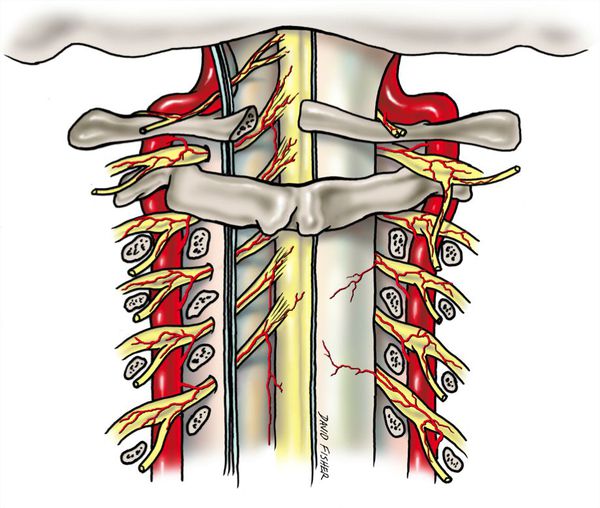
В соответствии с топографическими особенностями ПА выделяют ее экстра- и интракраниальные отделы. Чаще всего синдром позвоночной артерии связан с поражением экстракраниального отдела артерии. Причем он может возникать не только при сдавлении и др. изменениях самой артерии, но и при неблагоприятных воздействиях на ее вегетативное периваскулярное симпатическое сплетение.
Причины синдрома позвоночной артерии
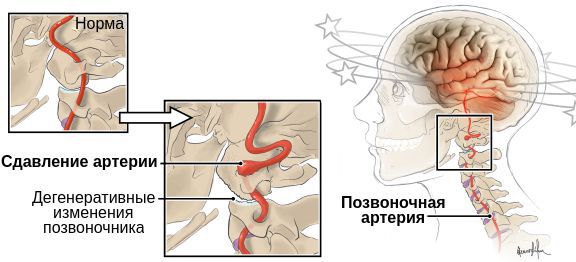
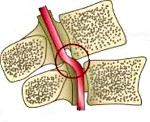
Синдром позвоночной артерии компрессионной этиологии встречается наиболее часто. Его причиной выступают экстравазальные факторы: остеохондроз позвоночника, нестабильность позвонков, шейный спондилоартроз, межпозвоночные грыжи, опухоли, структурные аномалии (платибазия, синдром Клиппеля-Фейля, аномалия Кимерли, аномалии строения I шейного позвонка, базилярная импрессия), тоническое напряжение шейных мышц (длинной, лестничных, нижней косой). При этом СПА зачастую развивается не вследствие сужения просвета артерии из-за ее механического сдавления, а в результате рефлекторного спазма, обусловленного сдавливающим воздействием на симпатическое периартериальное сплетение.
В других случаях синдром позвоночной артерии возникает вследствие ее деформации — аномалий строения сосудистой стенки, наличия перегибов или кинкинга (патологической извитости). Еще одной группой этиофакторов СПА выступают окклюзионные поражения ПА при атеросклерозе, системных васкулитах, эмболиях и тромбозах различного генеза. В силу существующих компенсаторных механизмов воздействие только экстравазальных факторов редко приводит к развитию СПА. Как правило, синдром наблюдается, если компрессия артерии происходит на фоне патологических изменений ее сосудистой стенки (гипоплазии или атеросклероза).
Классификация синдрома позвоночной артерии
Патогенетически СПА классифицируют по типу расстройств гемидинамики. Согласно данной классификации, синдром позвоночной артерии компрессионного типа вызван механическим сдавлением артерии. Ангиоспастический вариант возникает при рефлекторном спазме, обусловленном раздражением рецепторного аппарата в зоне пораженного позвоночного сегмента. Он проявляется преимущественно вегето-сосудистыми расстройствами, слабо зависящими от движений головой. Ирритативный СПА возникает при раздражении волокон периартериального симпатического сплетения. Наиболее часто синдром позвоночной артерии носит смешанный характер. Компрессионно-ирритативный тип СПА типичен для поражения нижне-шейного отдела, а рефлекторный ассоциируется с патологией верхне-шейных позвонков.
Клиническая классификация разделяет СПА на дистонический и ишемический, представляющие собой стадии одного патологического процесса. Дистонический вариант является функциональным. На этой стадии клиническая картина характеризуется цефалгией (головной болью), кохлео-вестибулярными и зрительными симптомами. Цефалгия пульсирующая или ноющая, сопровождается вегетативными симптомами, является постоянной с периодами усиления, часто спровоцированными движениями в шее или ее вынужденным положением.
Ишемический СПА является органической стадией, т. е. сопровождается морфологическими изменениями в церебральных тканях. Клинически проявляется ОНМК в вертебробазилярном бассейне, которые могут носить транзиторный (обратимый) характер или вызывать стойкий неврологический дефицит. В первом случае говорят о ТИА, во втором — об ишемическом инсульте. На ишемической стадии СПА наблюдается вестибулярная атаксия, тошнота с рвотой, дизартрия. Преходящая ишемия мозгового ствола ведет к возникновению дроп-атаки, аналогичный процесс в зоне ретикулярной формации — к синкопальному пароксизму.
Клинические варианты синдрома ПА
Обычно клиника СПА представляет собой сочетание нескольких из нижеуказанных вариантов, но ведущее место может занимать один конкретный синдром.
Базилярная мигрень протекает с цефалгией в затылочной области, вестибулярной атаксией, многократной рвотой, шумом в ушах, иногда — дизартрией. Часто базилярная мигрень проявляется как классическая мигрень с аурой. Аура характеризуется зрительными нарушениями: располагающимися в обоих глазах мерцающими пятнами или радужными полосами, помутнением зрения, появлением «тумана» перед глазами. По характеру ауры базилярная мигрень является офтальмической.
Синдром Барре — Льеу носит также название задне-шейный симпатический синдром. Отмечаются боли в шее и затылке, переходящие на теменные и лобные отделы головы. Цефалгия возникает и усиливается после сна (в случае неподходящей подушки), поворотов головой, тряской езды или ходьбы. Ей сопутствуют вестибуло-кохлеарные, вегетативные и офтальмические симтомы.
Вестибуло-атактический синдром — преобладают головокружения, провоцируемые поворотом головы. Отмечается рвота, эпизоды потемнения в глазах. Вестибулярная атаксия выражается в чувстве неустойчивости во время ходьбы, пошатывании, нарушении равновесия.
Офтальмический синдром включает утомляемость зрения при нагрузке, преходящие мерцающие скотомы в поле зрения, транзиторные фотопсии (кратковременные вспышки, искры в глазах и т. п.). Возможны временные частичные или полные двусторонние пароксизмальные выпадения зрительных полей. У некоторых пациентов отмечается конъюнктивит: покраснение конъюнктивы, боль в глазном яблоке, ощущение «песка в глазах».
Вестибуло-кохлеарный синдром проявляется головокружением, ощущением неустойчивости, постоянным или преходящим шумом в ушах, характер которого варьирует в зависимости от расположения головы. Может возникнуть легкая степень тугоухости с нарушением восприятия шепотной речи, что находит свое отражение в данных аудиограммы. Возможна паракузия — более лучшее восприятие звуков на фоне шума, чем в полной тишине.
Синдром вегетативных расстройств обычно сочетается с другими синдромами и всегда наблюдается в периодах обострения СПА. Для него характерны приливы жара или холода, гипергидроз, похолодание дистальных отделов конечностей, ощущение нехватки воздуха, тахикардия, перепады АД, ознобы. Могут отмечаться нарушения сна.
Транзиторные ишемические атаки характеризуют органический СПА. Наиболее типичны временные двигательные и сенсорные расстройства, гомонимная гемианопсия, головокружение с рвотой, не обусловленная головокружением вестибулярная атаксия, диплопия, дизартрия и дисфагия.
Синдром Унтерхарншайдта — кратковременное «отключение» сознания, провоцируемое резким поворотом головы или ее неудобным положением. Длительность может варьировать. После восстановления сознания некоторое время сохраняется слабость в конечностях.
Дроп-атаки — эпизоды транзиторной резкой слабости и обездвиженности всех четырех конечностей с внезапным падением. Возникают при быстром запрокидывании головы. Сознание остается сохранным.
Диагностика синдрома позвоночной артерии
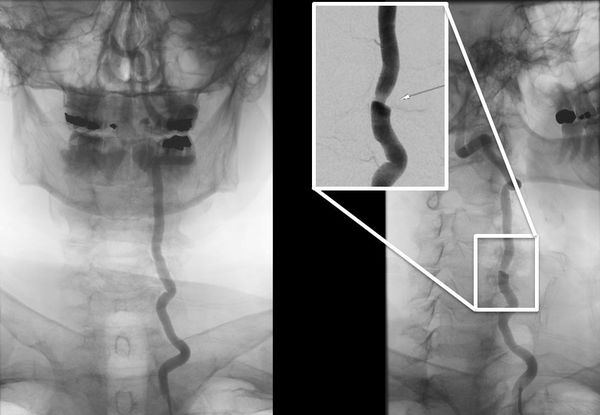
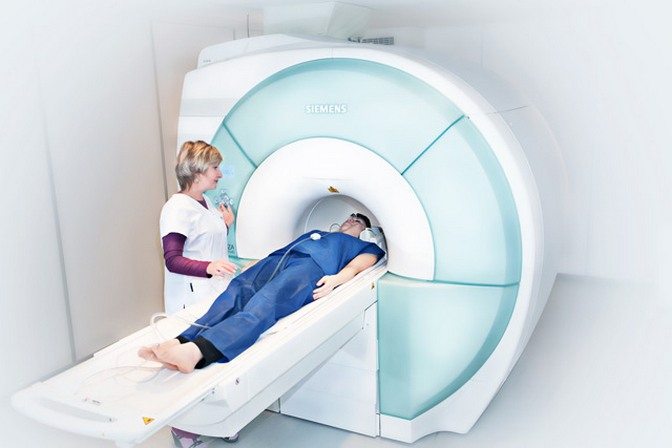
Синдром позвоночной артерии диагностируется неврологом, дополнительно возможно консультирование пациента отоларингологом, офтальмологом, вестибулологом. При осмотре могут выявляться признаки вегетативных нарушений, в неврологическом статусе — неустойчивость в позе Ромберга, легкая симметричная дискоординация при выполнении координаторных проб. Рентгенография позвоночника в шейном отделе проводится с функциональными пробами в 2-х проекциях. Она определяет разнообразную вертебральную патологию: спондилез, остеохондроз, гипермобильность, подвывих суставных отростков, нестабильность, аномалии строения. При необходимости получения более точной информации проводится КТ позвоночника, для оценки состояния спинного мозга и его корешков — МРТ позвоночника.
С целью исследования сосудистых нарушений, сопровождающих СПА, выполняется реоэнцефалография с функциональными пробами. Как правило, она диагностирует снижение кровотока в ВББ, возникающее либо усиливающееся при проведении ротационных проб. В настоящее время РЭГ уступает место более современным исследованиям кровотока — дуплексному сканированию и УЗДГ сосудов головы. Установить характер морфологических изменений церебральных тканей, возникших вследствие ОНМК в органической стадии СПА, позволяет МРТ головного мозга. По показаниям проводится визиометрия, периметрия, офтальмоскопия, аудиометрия, калорическая проба и др. исследования.
Лечение синдрома позвоночной артерии
В случаях, когда синдром позвоночной артерии сопровождается ОНМК, необходима ургентная госпитализация пациента. В остальных случаях выбор режима (стационарный или амбулаторный) зависит от тяжести синдрома. С целью снижения нагрузки на шейный отдел рекомендовано ношение воротника Шанца. Для восстановления должного анатомического расположения структур шейного отдела возможно применение мягкой мануальной терапии, для снятия тонического напряжения мышц шеи — постизометрической релаксации, миофасциального массажа.
Фармакотерапия обычно имеет комбинированный характер. В первую очередь назначают препараты, уменьшающие отек, усугубляющий компрессию ПА. К ним относятся троксорутин и диосмин. С целью восстановления нормального кровотока в ПА используют пентоксифиллин, винпоцетин, нимодипин, циннаризин. Назначение нейропротекторных препаратов (гидролизата головного мозга свиньи, мельдония, этилметилгидроксипиридина, пирацетама, триметазидина) направлено на профилактику нарушений метаболизма мозговых тканей у пациентов с риском развития церебральной ишемии. Подобная терапия особенно актуальна у больных с ТИА, дроп-атаками, синдром Унтерхарншайдта.
Одновременно в зависимости от показаний осуществляется симптоматическая терапия антимигренозными препаратами, спазмолитиками, миорелаксантами, витаминами гр. В, гистаминоподобными лекарственными средствами. Положительный эффект оказывает применение в качестве дополнительных лечебных методик физиотерапии (ультрафонофореза, магнитотерапии, электрофореза, ДДТ), рефлексотерапии, массажа. Вне острой фазы СПА рекомендованы занятия ЛФК для укрепления шейных мышц.
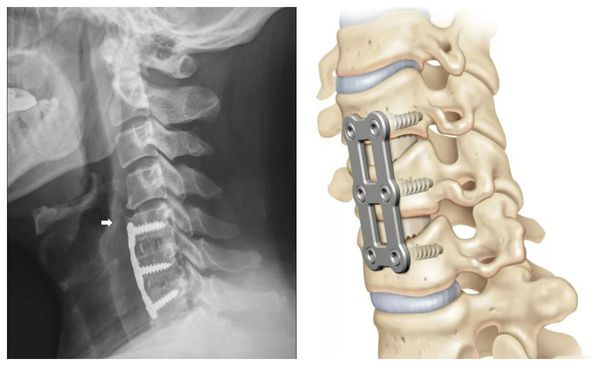
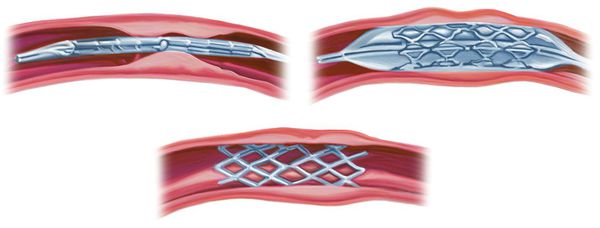
При невозможности устранения этиологического фактора, недостаточной эффективности консервативных мероприятий, угрозе ишемического поражения головного мозга рассматривается вопрос о хирургическом лечении. Возможна хирургическая декомпрессия позвоночной артерии, удаление остеофитов, реконструкция позвоночной артерии, периартериальная симпатэктомия.
Симптомы и лечение синдрома позвоночной артерии при шейном остеохондрозе
При тяжелом течении шейного остеохондроза может возникнуть синдром позвоночной артерии (СПА). Клинически он проявляется мучительными головными болями, головокружениями, приступами рвоты, снижением остроты слуха, кратковременными вспышками, искрами в глазах. Пациентам показано консервативное лечение с использованием венотоников, ноотропов, средств для улучшения кровообращения. При его неэффективности проводится хирургическое вмешательство.
Описание патологии
Важно знать! Врачи в шоке: «Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует. » Читать далее.
Синдромом позвоночной артерии называется комплекс симптомов, возникающий в ответ на уменьшение просвета одной из двух позвоночных артерий и одновременного поражения ее нервного сплетения. Этот кровеносный сосуд снабжает кислородом и питательными веществами все отделы головного мозга. Из-за их образующегося дефицита включаются компенсаторные механизмы, провоцирующие головные боли, подъем артериального давления, зрительные и слуховые расстройства.
Причины возникновения
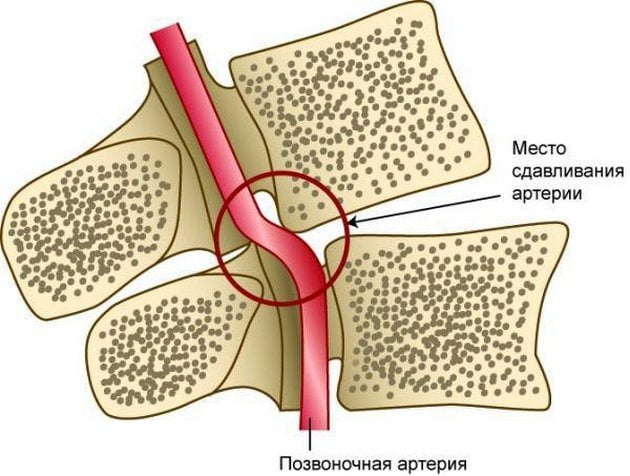
Синдром позвоночной артерии появляется на 2—3 стадии шейного остеохондроза. На этом этапе происходит деформация тел позвонков с формированием костных наростов (остеофитов). Разрушенные межпозвонковые диски постепенно смещаются за пределы позвоночного канала, что характерно для протрузий и межпозвоночных грыж. Остеофиты и грыжевые выпячивания давят на позвоночную артерию, ухудшая кровоснабжение головного мозга.
Просвет сосуда может уменьшаться из-за постоянной спазмированности мышц — ответной реакции на нестабильность шейных позвоночных сегментов, ущемление спинномозговых корешков. Сдавление артерии происходит и при образовании воспалительного отека после травмирования мягких тканей острыми костными наростами.
Врожденные
Помимо остеохондроза, причиной синдрома становятся врожденные аномалии шейного отдела позвоночника. Сужение просвета позвоночной артерии может быть спровоцировано неправильным строением артериального русла, наличием дополнительных ребер, фиброзно-мышечной дисплазией, извитостью и перегибами артерий.
Приобретенные
Из сосудистых заболеваний синдром возникает на фоне атеросклероза, артериальной гипертензии или тромбоза, системных васкулитов, эмболии, артериита. Причинами уменьшения диаметра сосуда становятся спондилез, сколиоз, предшествующие травмы шейного или грудного отдела позвоночника, формирование злокачественных или доброкачественных опухолей, послеоперационные рубцы.
Симптоматика заболевания
Клинические проявления сдавления позвоночной артерии могут довольно существенно отличаться у разных пациентов. Вертебрологи и неврологи выделяют несколько основных синдромов, составляющих СПА.
| Основные признаки синдрома позвоночной артерии | Характерные особенности |
| Базилярная мигрень | Головные боли в области затылка, нарушение координации движений, приступы рвоты, не связанные с приемом пищи, шум в ушах, нарушение произношения, появления мерцающих пятен или радужных полосок |
| Синдром Барре-Льеу | Боли в области шеи, распространяющиеся на затылок, зрительные и слуховые расстройства, головокружения, цефалгия (головная боль), усиливающаяся после сна, при поворотах или наклонах головы |
| Вестибуло-атактический синдром | Выраженные головокружения при поворотах головы, приступы рвоты, потемнение в глазах, пошатывание, неустойчивость во время движения, нарушение равновесия |
| Офтальмический синдром | Выпадения зрительных полей временного характера, появление в глазах кратковременных вспышек, искр, покраснение глазных яблок, их болезненность, ощущение «песка в глазах» |
| Вестибуло-кохлеарный синдром | Головокружения, ощущение неустойчивости, постоянный или преходящий шум в ушах, легкая тугоухость, паракузия, при которой звук лучше воспринимается в шумной обстановке, а не в тишине |
| Синдром вегетативных расстройств | Приливы жара или озноб, повышенная потливость, похолодание стоп и кистей, одышка, перепады артериального давления, учащенное сердцебиение, расстройство сна |
| Транзиторные ишемические атаки | Шаткость ходьбы, неустойчивость, головокружение, нечеткость речи, нарушения координации движений и способности поддерживать позу |
| Синдром Унтерхарншайдта | Кратковременные обморочные состояния при резком повороте головы или ее долгом нахождении в одном положении, последующая слабость в руках и ногах |
| Дроп-атаки | Резкая слабость, обездвиженность рук и ног, заканчивающаяся внезапным падением |
Диагностика
Первичный диагноз может быть выставлен неврологом на основании жалоб пациента, характерным признакам вегетативных расстройств, данных анамнеза. Проводятся функциональные тесты для выявления дискоординации, неустойчивости в положении стоя со сдвинутыми вместе стопами, с закрытыми глазами и вытянутыми прямо перед собой руками (поза Ромберга). К обследованию пациента подключаются отоларинголог, офтальмолог, вестибулолог.
Ультразвуковая допплерография
УЗДГ сосудов шеи и головы используется в основном для определения скоростных характеристик кровотока. Исследование помогает оценить проходимость позвоночных артерий, направление, характер движения крови. Ультразвуковая допплерография доступна, не несет какой-либо лучевой нагрузки. При ее проведении контраст не применяется, поэтому побочные проявления процедуры полностью исключены.
Магнитно-резонансная томография наиболее информативна для оценки состояния мягкотканных структур. Она применяется для обнаружения травм, злокачественных и доброкачественных опухолей. По результатам МРТ можно выявить воспалительные или деструктивно-дегенеративные процессы, протекающие в шейном отделе позвоночника. Исследование проводится для диагностирования сужения позвоночного канала, деформации позвонков и изменений околопозвоночных тканей, определения участков спинного мозга с ухудшенным кровоснабжением.
Рентген
Исследование проводится с использованием функциональных проб в двух проекциях для обнаружения вертебральных патологий — спондилеза, гипермобильности, подвывихов шейных суставных отростков, аномалий строения. Рентгенография наиболее информативна при остеохондрозе. На полученных изображениях отчетливо визуализируется уменьшение промежутков между позвонками, изменение их формы с образованием остеофитов.
Анализ крови
Результаты клинического анализа крови помогают оценить общее состояние здоровья пациента. На протекающий в организме воспалительный процесс указывает повышенная скорость оседания эритроцитов. Биохимические исследования обычно показаны при подозрении на системные патологии, например, ревматоидный артрит. Устанавливаются уровни сиаловых кислот, антинуклеарных антител, ревматоидного фактора.
Методы лечения
Даже «запущенный» ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
При остром нарушении мозгового кровообращения при синдроме позвоночной артерии требуется неотложная госпитализация больного. В остальных случаях лечение проходит в стационаре или амбулаторно по составленной неврологом терапевтической схеме. Пациентам назначается ношение воротников Шанца различной степени жесткости в течение дня. Эти ортопедические приспособления удерживают поврежденные диски и позвонки в физиологичном положении, предупреждают ущемление ими позвоночной артерии. Во время дневного и ночного отдыха воротник обязательно снимается.
Медикаментозная терапия
Пациентам с СПА назначаются препараты различных клинико-фармакологических групп, в том числе для лечения шейного остеохондроза. Для устранения отеков, усугубляющих компрессию позвоночной артерии, применяются средства с троксерутином и диосмином. Восстановить оптимальный кровоток помогает прием Трентала, Винпоцетина, Нимодипина, Циннаризина. В терапевтические схемы также включаются:
Для предупреждения рецидивов остеохондроза, частичного восстановления поврежденных тканей рекомендован длительный прием хондропротекторов — это Терафлекс, Структум, Артра, Дона.
Физиотерапия
С первых дней лечения пациентам назначаются физиотерапевтические процедуры. Они не только стимулируют улучшение мозгового кровообращения, но и усиливают эффект от курсового приема препаратов. Физиотерапевтические мероприятия безболезненны, хорошо сочетаются между собой, оказывают длительное положительное воздействие на организм человека, не провоцируют побочных реакций при правильном проведении.
Процедуры
Наиболее востребованы при СПА, возникшем на фоне шейного остеохондроза, диадинамотерапия, УВЧ-терапия, лазеротерапия, магнитотерапия, ударно-волновая терапия. Пациентам назначаются до 10 процедур для улучшения кровоснабжения поврежденных тканей и всех отделов головного мозга кислородом и питательными веществами. Используемые при проведении процедур физические факторы (ультразвуковые колебания, импульсы электрического тока) способствуют ускорения лимфооттока и восстановительных процессов.
Если СПА сопровождается болями в шее и затылке, то используется электрофорез или ультрафонофорез с анальгетиками, анестетиками.
Массаж
В терапии СПА применяется классический, точечный, вакуумный массаж. Но особенно полезен миофасциальная массажная методика, которая направления на устранение патологического напряжения мышц шеи и плечевого пояса. Массажист воздействует на мышечные волокна, края сухожилий, места прикрепления мышц, фасций. Прежде чем приступать к процедуре, он пальпаторно определяет триггерные участки — зоны напряжения, области выраженной болезненности, сформировавшиеся в мышечных тканях мелкие округлые уплотнения.
Упражнения
Для снятия тонического напряжения мышц шеи применяется постизометрическая релаксация — сочетание мягкой мануальной терапии с ЛФК. Пациенты занимаются под руководством врача, который задает направление движений, дозирует физические нагрузки. Во время занятий выполняются упражнения на растяжку. Они способствуют увеличению промежутков между позвонками, устранению сдавления позвоночной артерии. Врач ЛФК может назначить и такие упражнения:
Эти упражнения позволяют укрепить мышцы шеи без нагрузок на поврежденные диски и позвонки. Терапевтический эффект гимнастики проявляется только при регулярных тренировках.
Народные методы
Для СПА характерны симптомы, которые не получится устранить с помощью народных средств. Растирки и настои неэффективны при дроп-атаках, зрительных и слуховых расстройствах. Их мягкое седативное действие небезопасно при головокружениях, нарушении координации движений. После проведения основной терапии с разрешения врача можно использовать водочные растирания.
Хирургическое вмешательство
Если не удалось устранить причину СПА консервативными методами, проводится хирургическая операция. Показанием к ней также становится угроза ишемического поражения головного мозга. В ходе хирургического вмешательства устраняется компрессия позвоночной артерии, иссекаются костные наросты, реконструируется кровеносный сосуд. При необходимости удаляются участки адвентициальной оболочки артерии, содержащей нервные волокна, или рассекаются ветви симпатических нервов (периартериальная симпатэктомия).
Особенности лечения при беременности
Во время вынашивания ребенка многие фармакологические препараты и физиопроцедуры противопоказаны. Неврологи назначают женщинам в сниженных дозировках только безопасные средства, преимущественно для наружного применения — мази, гели, бальзамы. Основным методом терапии СПА на фоне шейного остеохондроза при беременности становится лечебная физкультура и гимнастика.
Возможные осложнения
Стойкое сужение позвоночной артерии, острый дефицит кислорода и питательных веществ в головном мозге может стать причиной ишемического инсульта. Патология опасна для жизни человека, часто приводит к инвалидизации. К тяжелым осложнениям СПА также относятся глухота, снижение остроты зрения или его полная потеря, хроническая сердечная недостаточность, частичный паралич.
Профилактика синдрома при шейном остеохондрозе
Лучшая профилактика СПА — достижение устойчивой ремиссии шейного остеохондроза. Чтобы избежать его рецидивов, нужно не допускать переохлаждений, повышенных физических нагрузок, переутомления. Неврологи рекомендуют отказаться от вредных привычек, 1-3 раза в день заниматься лечебной физкультурой, принимать назначенные препараты, в том числе витамины для укрепления иммунитета.
Похожие статьи
Как забыть о болях в суставах и остеохондрозе?
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от ОСТЕОХОНДРОЗА существует! Читать далее >>>