диагноз впр что это такое
Множественные врожденные пороки развития (МВПР)
О множественных врожденных пороках развития (МВПР) говорят тогда, когда отмечается нарушение структуры и функционирования минимум двух органов или систем. Обычно такие изменения сильно отражаются на жизнедеятельности, нередко становятся причиной внутриутробной гибели плода или неонатальной смерти. Некоторые множественные врожденные пороки развития (МВПР) не сокращают продолжительность жизни, но снижают ее качество, требуют постоянного контроля со стороны специалистов или определенных условий содержания.
Причины множественных врожденных пороков развития
Все этиологические факторы МВПР можно разделить на две группы:
Эти причины приводят к хромосомным, генным и геномным нарушениям, влияют на процессы клеточного и тканевого развития. Большое число множественных врожденных пороков (МВПР) отличаются типом наследования, патогенезом, клиническими проявлениями, прогнозом для пациента.
Примеры множественных врожденных пороков развития (МВПР)
Другие виды множественных врожденных пороков развития (МВПР) оказывают существенное влияние на жизнедеятельность человека. При этом лечение возможно только симптоматическое, так как изменить дефекты в генах или хромосомах невозможно.
Диагностика множественных врожденных пороков развития (МВПР) может осуществляться дородовыми и послеродовыми способами. В первом случае проводятся скрининговые исследования, которые включают в себя УЗИ плода и анализ крови на специфические белки. Такое сочетание позволяет выявить большое количество множественных врожденных пороков развития (МВПР). Врач также может назначать дополнительные методы диагностики: биопсию ворсин хориона и амниоцентез. В этом случае получают не кровь матери, а материал плода, который затем отправляют на генетическое исследование.
Послеродовые методики также подразумевают генетические тесты, которые позволяют выявлять мутации в генах или определять кариотип. Пройти такое исследование можно в медико-генетическом центре «Геномед».
ВРОЖДЕННЫЕ ПОРОКИ РАЗВИТИЯ И ИХ ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Врожденные пороки (ВП) занимают одно из первых мест как в структуре детской заболеваемости и инвалидности, так и в перинатальной и ранней детской смертности. По данным ряда авторов ВП обнаружены у 25,6 % детей, умерших в перинатальном периоде, 18%- среди мертворожденных. По заключению XXIX сессии Всемирной ассамблеи здравоохранения, в развитых странах в заболеваемости и смертности детей врожденные пороки развития занимают большую долю, чем инфекционные болезни. Выявление в каждом конкретном случае причины порока развития позволит уменьшить риск повторного рождения ребенка с аналогичным пороком
Пороки(аномалии)развития— возникновение в результате нарушения внутриутробного развития плода отклонений в строении органов или систем тканей с изменением или исключением их функций.
Отклонения в строении органов наступают во внутриутробном периоде развития и проявляются сразу же при рождении ребенка. Значительно реже аномалии развития проявляются позже, так как имеющиеся отклонения в строении органа с ростом ребенка прогрессируют.
Факторы, способствующие возникновению аномалийразвития плода (тератогенные факторы), условно можно разделить на внутренние и внешние. Действие тератогенных факторов проявляется в первые недели беременности, особенно с 3-го по 5-ый день и с 3-й по 6-ю неделю (периоды имплантации зиготы и органогенеза).
К внешним тератогенным факторамотносятся инфекции, действие химических и физических средств (в 1/3 случаев всех пороков, обусловленных внешними факторами, причину их установить не удается):
• к химическим тератогенным факторам относятся токсичные химические вещества: пестициды, дефолианты, инсектициды, а также лекарственные средства (седативные, психотропные препараты, некоторые антибиотики, амидопирин и др.). В эту же группу средств входят никотин, алкоголь.
• к физическим факторам тератогенного действия относятся механические травмы женщины в период беременности, вибрация, ионизирующая радиация, перегревание, переохлаждение и др.
Профилактические мероприятия, исходя из причин врожденных аномалий, проводят по двум путям:
— выявление генетических отклонений у будущих родителей;
— устранение действия внешних тератогенных факторов на женщину, особенно в период беременности.
Классификация причин пороков развития человека
I. Эндогенные причины (внутренние факторы)
— изменения наследственных структур (мутации): геномные (полиплоидии, трисомии, моносомии, частичные или полные), хромосомные (дупликации, транслокации, инверсии, делеции, кольцевидные хромосомы), генные
— «перезревание» половых клеток
— возраст родителей (слишком юный или старый)
II. Экзогенные причины (факторы внешней среды)
— физические факторы: радиационные, механические
— химические факторы: лекарственные вещества, химические вещества, применяемые в быту и промышленности, эндокринные заболевания, гипоксия, неполноценное питание
— биологические факторы: вирусы (вирус краснухи, токсоплазмы, вирус цитомегалии и др.), простейшие.
Классификация врожденных пороков.
Все наблюдаемые врожденные пороки можно разделить по следующим основным признакам: изменение размеров, формы и положения органов; изменение числа органов или отсутствие органа, появление новых рудиментарных органов:
• Изменение формы органов: косолапость, подковообразная почка, двурогая матка и др.
• Аномалии расположения органов: эктопия, гетеротопия (крипторхизм, аберрантная щитовидная железа).
• Увеличение числа органов: полидактилия, гермафродитизм, добавочные ребра.
• Атавизмы: срединная, боковая кисты шеи, свищи.
• Дуплицирующие аномалии: сросшиеся близнецы.
Пороки развития черепа и головного мозга:
Лечение:в экстренной ситуации пунктируют желудочек мозга и удаляют жидкость. Операция заключается в создании оттока жидкости из желудочков в яремные вены или создании других дренажей, например вентрикулоперитонеального шунта.
Пороки развития позвоночника и спинного мозга:
Spinabifida-неполное закрытие позвоночного канала. Это понятие объединяет различные виды аномалий позвоночника, при которых определяется дефект спинного канала, через которые могут выпячиваться оболочки спинного мозга, спинной мозг и его корешки с образованием спинномозговой грыжи.
• Полное расщепление позвоночникана значительном протяжении(самая тяжелая форма), которое сочетается с другими пороками развития. Дети нежизнеспособны.
• Частичное расщепление дужек позвонковможет проявляться образованием спинномозговых грыж с выпячиванием через расщепленный позвоночник мозговых оболочек, содержимым грыжи может быть цереброспинальная жидкость, спинной мозг, элементы конского хвоста.
Лечение спинномозговой грыжи хирургическое, операцию выполняют в грудном возрасте.
• Расщепление дужек без выпячивания оболочек мозгачасто себя не проявляет. Для этой патологии характерен усиленный рост волос (гипертрихоз), родимые пятна, пигментация кожи, ангиомы, дермоиды в поясничной области. Иногда скрытое расщепление проявляется развитием конской стопы, косолапости, ночного недержания (энурез), паралича нижних конечностей. Лечение симптоматическое.
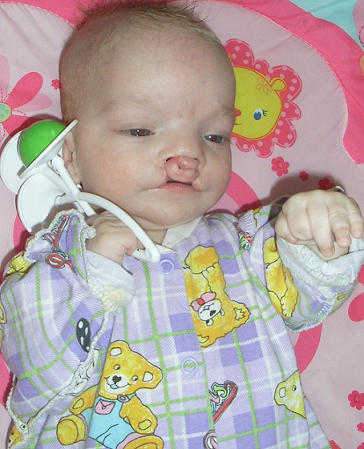
Пороки развития лица:
Операциязаключается в пластическом закрытии дефекта за счет перемещения лоскутов.
Пороки развития шеи:
• Добавочные шейные ребравызывают укорочение и деформацию шеи, изменяют положение головы, приводят к сдавлению сосудов, нервов. Диагноз устанавливают при рентгенологическом исследовании.
• Срединные кисты и свищи шеипредставляют собой остаткиductusthyreoglossus, из которого в эмбриональном периоде развивается перешеек щитовидной железы. Нарушение эмбрионального развития приводит к формированию кисты или свища. Кисты располагаются строго по средней линии в проекции подъязычной кости, где определяется плотное эластическое округлое образование, спаянное с кожей и глубжележащими тканями, безболезненное при пальпации. При глотании образование перемещается с подъязычной костью. При нагноении кисты образуется свищ.
Срединный свищ пальпируется в виде плотного тяжа строго по средней линии, идущего кверху до уровня подъязычной кости. Отделяемое свища серозно-гнойное. При зондировании можно пройти зондом до подъязычной кости, фистулография определяет положение и направление свища.
• Боковые кисты и свищи,так же как и срединные, представляют собой остатки щитовидно-глоточного протока. Они располагаются между гортанью и грудиноключично-сосцевидной мышцей, уходят кверху по направлению к глотке. Фистулография уточняет положение, размеры, направление свища.
Пороки развития грудной клетки и органов грудной полости:
• Врожденные деформации грудной клетки:
—воронкообразная грудная клетка (thoraxinfundibuliformis) характеризуется вдавлением грудины и ребер с образованием воронки на передней поверхности грудной клетки.
— килевидная грудная клетка (t.carinatus) определяется выпячивание грудины вместе с ребрами, напоминающими клин. Деформации грудной клетки определяют косметический дефект, но возможно перемещение органов средостения, что приводит к функциональным расстройствам.
Лечение:хирургическое.
Пороки развития легкихвстречаются в различных вариантах, чаще всего они связаны с недоразвитием органа или его элементов:
• Аплазия(агенезия) (aplasia(agenesia)pulmonia) легких встречается крайне редко; сочетается, как правило, с атрезией пищевода, диафрагмальной грыжей. Пороки часто несовместимы с жизнью.
Лечение:симптоматическое.
Врожденные пороки сердца:
Разделяют 3 группы врожденных пороков в зависимости от наличия аномалий, вызывающих смешивание артериальной и венозной крови и соответственно изменение цвета кожного покрова.
• При первом варианте цвет кожи нормальный,артериальная и венозная кровь не смешиваются. К этой группе пороков относятся коарктация аорты, стеноз аорты, стеноз легочной артерии.
• Пороки сердца белого (бледного) типа. Для них характерна бледность кожи и слизистых оболочек, что обусловлено смешиванием артериальной и венозной крови через дефекты в межпредсердной, межжелудочковой перегородках или через открытый артериальный проток. Чаще артериальная кровь поступает в венозные сосуды.
• Пороки сердца синего типа. Для них характерны цианоз кожи и слизистых оболочек, одышка, приступы удушья. Это обусловлено сбросом венозной крови в артериальное русло и вследствие этого снижением насыщения артериальной крови кислородом.
Диагностика врожденных пороков сердца трудна, требует специальных сложных методов исследования (эхокардиография, допплерография, ангиокардиография, зондирование полостей сердца и др.).
Лечение:хирургическое. Операцию выполняют на «сухом» сердце в условиях искусственного кровообращения или глубокой гипотермии. Отверстие в перегородке ушивают или производят пластическое закрытие его с помощью синтетических материалов.
Дефект межпредсердной перегородкихарактеризуется отставанием в физическом развитии, одышкой, расстройством кровообращения. Для уточнения диагноза применяют ультразвуковое исследование (эхокардиография), катетеризацию сердца.
Тетрада Фалло— самый частый среди пороков синего типа. При нем наблюдается дефект межжелудочковой перегородки сердца, смещение вправо (декстропозиция) аорты, стеноз выходного отдела правого желудочка, гипертрофия миокарда правого желудочка. Клинические проявления характерны для синих пороков: выраженный цианоз, одышка, приступы удушья, замедление физического развития, ограничение подвижности.
Лечение:радикальную операцию выполняют в условиях искусственного кровообращения и гипотермии; она заключается в устранении дефекта межжелудочковой перегородки, пластике легочного ствола, удалении гипертрофированных мышц выходного тракта правого желудочка.
Триада Фалло— характерны сужение легочного ствола или выходного отдела правого желудочка, дефект межпредсердной перегородки и гипертрофия миокарда правого желудочка. Лечение, как при тетраде Фалло.
Пороки развития живота и органов пищеварения:
При частичной облитерации свища сообщения кишки с внешней средой через свищ нет, имеется выпячивание подвздошной кишки в виде дивертикула (меккелев дивертикул). Слепое выпячивание слепой кишки может быть различной формы и ширины (конус, цилиндр), по диаметру может достигать ширины кишки, длина дивертикула 3-8 см, располагается он на расстоянии 30-80 см от илеоцекального угла.
Меккелев дивертикул может проявить себя развитием воспалительного осложнения (дивертикулит) или кишечной непроходимости.
• Эмбриональная грыжа (грыжа пупочного канатика).При этом пороке часть брюшной стенки в области пупка представлена тонкой прозрачной оболочкой, которая покрывает внутренние органы. Через дефект брюшной стенки выпячиваются внутренности, покрытые растянутыми и истонченными элементами пуповины и элементами париетальной брюшиной. У новорожденного в области пупка определяется выпячивание округлой формы диаметром 5-10 см и более, переходящее в пупочный канатик, покрытое блестящей прозрачной оболочкой. При крике ребенка выпячивание увеличивается. Через стенки мешка могут просвечивать кишечник, печень.
Лечение:оперативное, выполняется по принципам грыжесечения. Операцию выполняют в первые часы после рождения, так как промедление с операцией чревато опасностью развития перитонита.
• Врожденный пилоростеноз(pylorostenosiscongenita). Сужение выходного отдела желудка обусловлено аномалией развития в виде гипертрофии мышц привратника и нарушения их иннервации, что вызывает механическое препятствие для прохождения пищи.
• Болезнь Гиршпрунгаобусловлена врожденным недоразвитием нервных сплетений в ректосегмоидном отделе толстой кишки с расширением вышележащих отделов толстой кишки. Кишка становится широкой, удлиненной, стенка ее утолщена (гипертрофия мышечного слоя). Болезнь проявляется запором и резким увеличением размеров живота. Запор часто наблюдается с первых лет жизни ребенка. Стула иногда не бывает по несколько дней.
С болезнью Гиршпрунга при легком ее течении дети иногда могут дожить до юношеского и зрелого возраста. Для установления диагноза применяют рентгенологические исследования.
Сужение заднего прохода проявляется в возрасте после 1 года, для него характерны затруднения акт дефекации, запор, каловый завал.
Пороки развития мочеполовой системы:
Диагностикапороков развития почек возможна при использовании специальных методов исследования (рентгенография, сцинтиграфия, эхография, компьютерная томография, функциональные исследования).
• Гипоспадия— отсутствие дистальной части мужского мочеиспускательного канала. Встречается у 1 ребенка на 200-400 новорожденных. Отверстие мочеиспускательного канала может открываться у основания головки полового члена, в области ствола полового члена или вблизи мошонки. При последнем варианте висячая часть отсутствует, мошонка расщеплена на две половины, напоминающие половые губы, мочеиспускание по женскому типу.
• Экстрофия мочевого пузыря— отсутствие передней стенки мочевого пузыря и участка передней брюшной стенки. Встречается у 1 ребенка из 50 000 новорожденных. Мочевой пузырь вывернут наружу, слизистая оболочка его обнажена.
• Крипторхизм— задержка внутриутробного перемещения в мошонку одного или обоих яичек, которые задерживаются в забрюшинном пространстве или паховом канале. Диагноз ставят на основании отсутствия в мошонке одного или обоих яичек.
Пороки развития конечностей:
• Врожденная косолапость стопывстречается у 1 ребенка из 1 500 новорожденных. Диагноз легко устанавливается по форме и положению стопы.
Лечение: следует начинать как можно раньше. Оно включает ручное вправление стопы и фиксацию ее, массаж и лечебную физкультуру. В поздние сроки используют оперативное лечение: пересечение связок, пересадку сухожилий или клиновидную резекцию костей стопы с установкой стопы в правильном положении и фиксацией гипсовой повязкой.
• Артрогрипоз— множественные контрактуры суставов вследствие недоразвитости мышц конечностей с симметричной локализацией. Тугоподвижность, ограничение движений требуют консервативной терапии (массаж, лечебная физкультура, физиотерапевтическое лечение).
• Синдактилия— порок развития, выражающийся в наличии сращений между пальцами. Сращение пальцев может быть кожное или костное. Порок развития обусловлен нарушением эмбриогенеза: до 2 мес. внутриутробной жизни пальцы соединены перепонками, а потом разделяются. Разделение пальцев проводят хирургическим методом в возрасте 2-3 лет.
• Макродактилия— увеличение объема отдельных пальцев. Если порок приводит к нарушению функции кисти или стопы, производят ампутацию пальца.
• Эктродактилия— уменьшение числа пальцев. Возможно отсутствие одного или нескольких пальцев на руке или ноге. Для восстановления функции кисти и устранения косметического дефекта прибегают к пересадке пальцев со стопы на кисть с использованием микрохирургической техники.
Заключение
Таким образом, врожденные пороки представляют важную часть патологии детей периода новорожденности.
Они могут явиться серьезным и даже непреодолимым препятствием для послеродовой адаптации к внеутробной среде и, таким образом, составляют с трудом ограничиваемую часть постнатальной смертности. Особенно это относится к порокам, поражающим органы, необходимые для осуществления основных жизненных функций, т. е. ЦНС, сердце, желудочно-кишечный тракт и почки.
В постнатальный период самыми важными являются своевременный диагноз врожденных, обычно скрытых пороков пищеварительной системы, а также решение о проведении операционного вмешательства, которое может спасти жизнь ребенка.
Врожденные пороки других систем либо являются безнадежно летальными (например, анэнцефалия, агенезия почек, неоперабельные пороки сердца), либо не требуют немедленного вмешательства и, таким образом, предоставляют больше времени для постановки диагноза и выбора терапии.
Литература
Врожденные пороки ЦНС
Нормальное внутриутробное формирование плода может быть нарушено генетическими дефектами, инфекционными заболеваниями типа краснухи, ВИЧ, цитомегаловируса, интоксикацией алкоголем, наркотиками, некоторыми лекарственными средствами, воздействием вредного излучения и т.д. Негативное воздействие подобных эндогенных и экзогенных факторов особенно опасно в течение первого триместра беременности, поскольку плацента находится в состоянии формирования и не может полноценно выполнять свою защитную функцию.
Формирование нервной системы эмбриона начинаются с первых 10 дней, когда начинает дифференцироваться нервная ткань. Нервная трубка (ЦНС) и спинномозговые нервы формируются на 4-5-й неделе, мозговые пузыри – на 4-5-й неделе, кора большого мозга – на 6-8-й неделе, конечный мозг – на 7-8-й. Полностью мозговые структуры формируются только в конце внутриутробного развития. В связи с такими особенностями поражение органов нервной системы может произойти на любом этапе созревания плода.
В зависимости от срока воздействия негативных факторов у плода могут возникнуть различные дефекты развития нервной системы – как центральной, так и периферической, с аномалиями головного мозга, спинного мозга, позвоночника и черепа.
Виды пороков развития нервной системы
Врожденные пороки развития ЦНС занимают второе место после пороков развития опорно-двигательного аппарата. По статистике, из двух тысяч зарегистрированных новорожденных трое рождаются с врожденными аномалиями нервной системы.
Среди врожденных пороков ЦНС можно выделить часто встречающиеся в генетической и гинекологической практике группы с аномалиями различных участков центральной нервной системы.
Пороки развития головного мозга
К врожденным аномалиям внутриутробного формирования головного мозга, которые приводят к гибели плода или инвалидности новорожденного, относятся:
Сочетанные аномалии развития головного мозга и черепа
Взаимосвязанность формирования черепной коробки и развития мозга приводят к различным сочетанным дефектам:
Пороки развития позвоночника и спинного мозга
Среди врожденных аномалий нервной системы человека значительное место занимают патологии, вызванные пороками развития позвоночного столба и спинного мозга. Чаще всего причиной этих пороков становятся нарушения закрытия заднего конца нервной трубки, которое происходит на 4-й неделе формирования плода. Общее для всех этих аномалий – незаращение дуги позвонков, или spina bifida, что становится причиной спинномозговых грыж с различным содержимым грыжевого выпячивания:
Это далеко не полный список пороков развития ЦНС, которые приводят к мертворождению, гибели новорожденного в первые месяцы жизни или тяжелым уродствам.
Генетическая диагностика нарушений ЦНС в НИАРМЕДИК
В генетических отделениях многопрофильной медицинской сети НИАРМЕДИК проводится эффективное генетическое обследование в рамках подготовки к зачатию и пренатальный скрининг – в разные периоды беременности, которые позволяют с большой точностью выявить пороки в развитии органов и систем плода.
Показаниями для консультации у врача-генетика являются:
Центральные и районные генетические отделения и лаборатории сети предоставляют пациентам пройти полный цикл аппаратного обследования и лабораторного молекулярно-генетического исследования.
Виды пренатального скрининга в НИАРМЕДИК
На первую медико-генетическую консультацию к врачу-генетику рекомендуется приходить парой, поскольку проблемы аномалий развития ЦНС могут присутствовать в семьях мужчины и женщины или в роду обоих супругов. На основании тщательного сбора анамнеза и предварительного диагноза врач назначает дородовую диагностику будущей мамы и плода.
Обследование беременной относится к непрямым методам, куда кроме уже упомянутой медико-генетической консультации входят сбор и изучение акушерского и гинекологического анамнезов, бактериологические и серологические исследования в Центре лабораторной диагностики НИАРМЕДИК.
Пациентка проходит биохимические скрининговые тесты, которые определяют содержание эстриола, фетопротеина, хорионического гонадотропина и других белков, и гормонов в организме беременной, которые способствуют определению группы риска по порокам развития плода, но 100 % гарантии их наличия не дают.
Исследование плода проводится инвазивными и неинвазивными методами. Основной неинвазивный метод обследования – ультразвуковая или эхографическая диагностика.
УЗИ-диагностика центральной нервной системы и спинного мозга плода проводится в каждом триместре беременности. Конкретные сроки обследования связаны со сроками проявления различных патологий ЦНС при формировании органов и систем. По итогам эхографической диагностики врач-генетик оценивает:
Для изучения состояния сосудов головного мозга плода применяются технологии цветового допплеровского картирования (ЦДК).
Такое обследование плода в сочетании с результатами биохимических скрининговых тестов женщины повышают точность диагностики при наличии пороков до 90%, поскольку в сети клиник НИАРМЕДИК применяются инновационные ультразвуковые сканеры экспертного класса и трансвагинальная эхография с трехмерным и четырехмерным режимами изображения.
Для подтверждения диагноза применяются инвазивные методики генетического исследования околоплодных вод (амниоцентез), пуповинной крови (кордоцентез), ворсин хориона.
Забор амниотической жидкости (околоплодных вод) и пуповинной крови производится специальной иглой под видеоконтролем. Прокол при амниоцентезе проводится на 8-14 неделе беременности через брюшную стенку, при кордоцентезе – на 22-24 неделе, когда кровеносные сосуды достаточно развиты для инъекции. В этом случае забор крови берется через брюшную стенку или шейку матки.
Биопсия ворсин хориона (наружной оболочки эмбриона) проводится биопсийной иглой через брюшную стенку или с помощью гибкого зонда – через шейку матки на 10-12 неделе.
В пуповинной крови и околоплодных водах содержатся клетки плода, а клетки ворсинок наружной оболочки зародыша аналогичны его собственным клеткам. Генетическое исследование этих клеток дает возможность диагностировать пороки ЦНС с уровнем точности, достигающим 99%.
Записаться на прием к врачу-генетику многопрофильной сети клиник НИАРМЕДИК можно, позвонив по единому номеру телефона контакт-центра или отправив заявку на запись через обратную форму связи на сайте.