динамическая фиксация позвоночника что это
Динамическая фиксация позвоночника
Растущее число пожилых людей с возрастными дегенеративными изменениями позвоночника все больше увеличивает потребность в спинальных конструкциях как для заднего спондилодеза так и для динамической стабилизации. Только в Соединенных Штатах Америки количество людей старше 65 лет к 2020 году может увеличиться более чем на 8% с 309 до 306 миллионов человек. Однако в США Управление по санитарному надзору за качеством пищевых продуктов и медикаментов разрешает использование динамических стабилизаторов лишь в сочетании с конструкциями, предназначенными для формирования спондилодеза. За пределами США при вмешательстваx на нескольких уровнях используют комбинацию фьюжн-конструкций с динамическими устройствами для защиты вышележащего сегмента, при спинальном стенозе и ранних стадиях дегенеративного процесса.
Что такое задняя динамическая стабилизация?
Динамическая стабилизация это хирургическая техника, подразумевающая сохранение подвижности в сегменте позвоночника после его фиксации при достижении достаточной стабильности чтобы предотвратить избыточную подвижность. При нестабильном позвоночнике излишний объем движений приводит к повреждению нервных корешков, что в свою очередь становится причиной боли, онемения и слабости в нижних конечностях. Идея стабилизации позвоночного столба заключается в ограничении избыточной подвижности и предотвращении давления на нервные корешки.
Динамическая стабилизация VS спондилодез
Традиционно, стабилизация поясничного отдела позвоночника отождествлялась со спондилодезом – стимуляцией роста кости между позвонками для предотвращения движений. В большинстве случаев металлофиксация стабилизирует сегмент пока два позвонка не соединятся друг с другом. Динамическая фиксация – альтернатива фьюжн-техникам, лишь ограничивающая объем движений.
Так почему, всё-таки, динамическая стабилизация? И каковы показания к ней?
Одна из основных проблем со спондилодезом заключается в том, что даже если все идёт хорошо и сегмент “замыкается”, неприятности на этом не заканчиваются. Как только два позвонка срастаются в один, на межпозвоночные диски выше и ниже сегмента распределяется повышенная нагрузка. Выше и нижележащие сегменты изнашиваются быстрее, что неизбежно приводит к необходимости дополнительного хирургического вмешательства. Это особенно проблематично у молодых, более активных пациентов.
Несмотря на то, что показания для задней динамической стабилизации еще не окончательно сформированы, есть несколько нарушений, при которых эти динамические фиксаторы могут сыграть положительную роль.
Контроль движений при ятрогенно дестабилизированном позвоночнике
Некоторые состояния требуют выполнения частичной или полной ламинэктомии с обработкой фасеточных суставов. Несмотря на то, что минимально-инвазивные техники, такие как микродискэктомия подразумевают удаление незначительного количества кости, лечение люмбарного стеноза в сочетании с боковым стенозом и фасеточным синдромом требует значительной коррекции фасеточных суставов. В некоторых случаях это приводит к ятрогенной дестабилизации и ставит хирурга перед выбором – выполнить ли жесткую фиксацию сразу же или наблюдать до возможного сагиттального дисбаланса или деформации. В подобной ситуации использование динамически стабилизирующих устройств ограничит гипермобильность после потенциально дестабилизирующей ламинэктомии, позволив избежать необходимости в жесткой фиксации и снизить вероятность ятрогенной дестабилизации.
Увеличение нагрузки в передних отделах повышает шансы на спондилодез
Несмотря на то, что транспедикулярная фиксация обычно используется как дополнительнение к основному вмешательству, возникают проблемы вокруг, вследствие самой сути жестких конструкций. Считается, что стресс-шилдинг трансплантата в межпозвоночном пространстве может быть связан с определенным процентом псевдоартрозов. Таким образом, задние динамические стабилизаторы, ограничивая излишний объем движений в то же время сохраняют распределение нагрузки в переднем отделе, тем самым помогая свершиться спондилодезу.
Защита и восстановление дегенеративно измененных фасеточных суставов и межпозвоночных дисков
Это, пожалуй, самое спорное и наименее понятное показание для динамических стабилизаторов. Современное хирургическое лечение источников спинальных болей, таких как межпозвоночный диск или суставы фасета, включает в себя частичное или полное разрушение плохо функционирующей единицы. В случае того, что считается дискогенной болью, диск полностью удаляется и заменяется кейджем или эндопротезом диска. Либо, задний фьюжн может использоваться для лечения фасеточного синдрома или грыжи диска с целью предотвращения любого движения в сегменте. Задние динамические стабилизаторы дают возможность самовосстановления диска, разгружая сегмент и ограничивая патологическую подвижность.
В сочетании с сохранением объема движения в передних отделах восстанавливает 360˚ объем движений
Одним из основных недостатков эндопротезирования межпозвоночного диска является то, что фасеточный синдром остается противопоказанием. На самом деле считается, что артропластика усиливает дегенеративный процесс фасеточных суставов. Динамическая стабилизация делает возможной реконструкцию всех подвижных частей в сегменте позвоночника (межпозвоночный диск и два фасеточных сустава).
Адаптация методов стабилизации к “старому” позвоночнику
Современные транспедикулярные конструкции обеспечивают высокую степень жесткости. Хотя именно это и требуется, использование этих устройств при лечении пациентов с остеопенией или остеопорозом может привести к катастрофическому разрушению костной ткани пациента в том числе в месте контакта с имплантом. Применение методов «более мягкой стабилизации» более предпочтительно в этом случае, так как снижает вероятность несостоятельности металлофиксации.
Возможно, наиболее широко оцениваемое применение динамических фиксаторов заключается в их теоретических преимуществах по сравнению с жесткой фиксацией. Потеря подвижности в сегменте из-за слияния двух позвонков в один может привести к ряду осложнений, включая ускоренную дегенерацию смежного уровня, неправильное сращение и псевдоартроз. Что касается болезни смежного уровня, считается, что устранение подвижности может перегружать соседние сегменты и приводить к ускоренной дегенерации и артрозу. Это может привести к болевому синдрому, деформации, кифозу или сдавлению нервных корешков. Кроме того, потеря поясничного лордоза в результате неправильно сконтурированных стержней или чрезмерной дистракции может привести к уплощению лордоза или фиксированному сагиттальному дисбалансу. Этот приводит к послеоперационному болевому синдрому, нестабильности металлоконструкции, и нарушениям походки, характеризующимся неспособностью стоять прямо, не сгибая колени, чтобы компенсировать потерю сегментарного поясничного лордоза. Наконец, псевдоартроз является серьезным хирургическим осложнением, с частотой до 30% при подобных обстоятельствах. Часто это требует повторной операции, увеличивая смертность и увеличивая расходы системы здравоохранения.
Операция стабилизации позвоночника: описание, показания, статистика и цены
Стабилизацией называется хирургическая установка специальных приспособлений на позвоночник, которые фиксируют части позвонка или смежные ниже- и вышележащие тела, препятствуя их смещению по отношению друг к другу и ликвидируя деформирование хребтовой оси. Проще говоря, стабилизирующая операция предполагает коррекцию положения, предотвращение нестабильности и повышение опороспособности позвоночного столба на любом из его сегментарных уровней. Процедура сложная, длится от 2,5 до 4 часов, выполняется под общим наркозом.
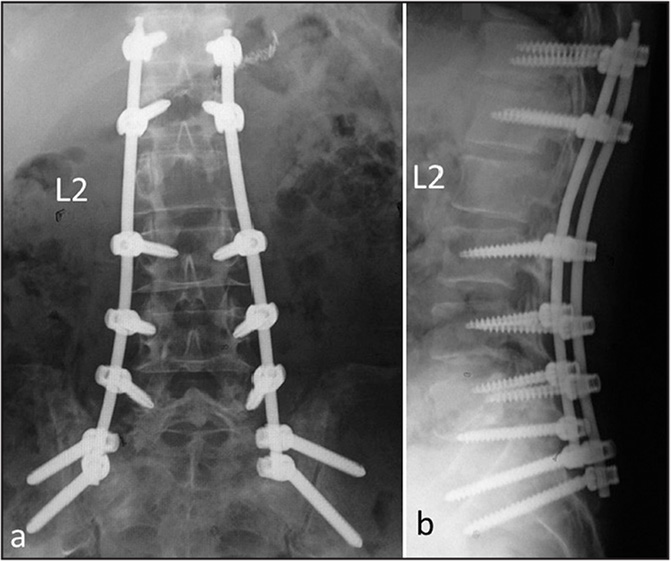
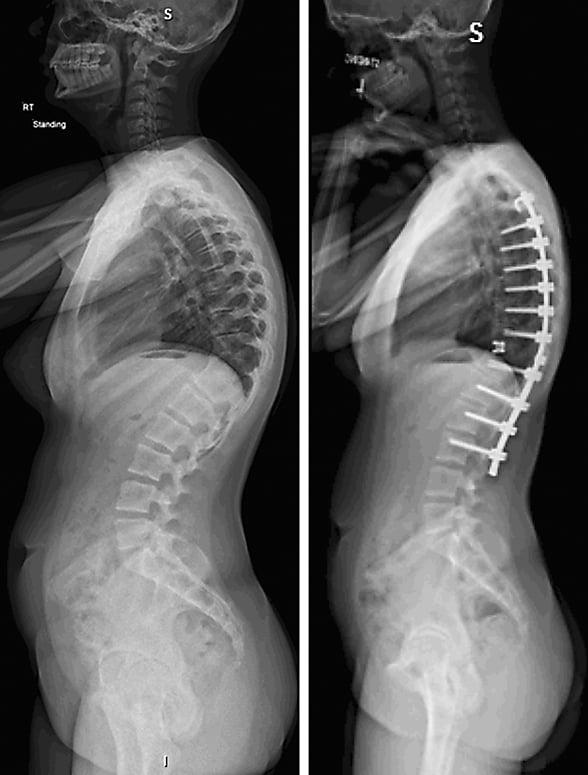
Стабилизационная система на рентгене.
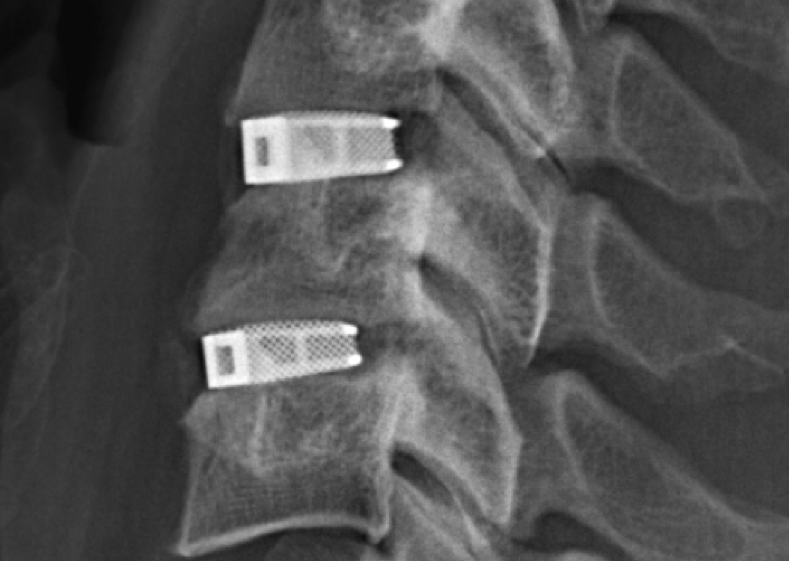
В большинстве случаев проблемный сегмент стабилизируют с помощью металлоконструкций, чаще представленных транспедикулярными системами и пластинами с винтами из высокотехнологичных сплавов металла. В хирургии такая техника называется инструментацией позвоночника. Кроме металлоконструкций, для стабилизации также могут быть применены полимерные устройства, сделанные, например, из углеводородного волокна или резорбирующегося высокомолекулярного биополимера. К отдельной разновидности стабилизирующих вмешательств, которые не причисляют к инструментации, относят установку кейджей имплантатов межпозвоночных дисков.
Кейджы межпозвоночных дисков поясничного отдела.
В преобладающем количестве подобные операции заключаются в достижении полного обездвиживания патологических уровней за счет прочного скрепления двух или более позвонков ригидными конструкциями. Это позволяет позвонкам с течением некоторого времени (от 3 до 6 месяцев) срастись между собой и образовать единый неподвижный костный блок. То есть, на прооперированном поле подвижность между позвонками будет заблокирована, а человек сможет нормально двигаться и ходить, не испытывая при этом боли и прочих неврологических расстройств.
Если выполняется одноуровневая фиксация, искусственно созданная обездвиженность будет неощутимой. При многоуровневой технике стабилизации, что требуется не так уж и часто, позвоночник в определенных местах утратит гибкость, из-за чего некоторые элементы движений станут выполняться несколько в ограниченной амплитуде.
Современные достижения в области методов спинальной фиксации не ограничиваются сугубо на жестком соединении и полном сращении позвонковых тел. Сегодня благополучно ставят различных форм и размеров динамические стабилизаторы без создания спондилодеза, цена на них выше, чем на традиционные неподвижные конструкции. Внутренние динамические системы дают возможность максимально сохранить движения между поверхностями тел позвонков, при этом полностью ограничивают их выход за пределы физиологических значений подвижности.
Информацией о том, сколько стоит процедура стабилизации позвоночника, располагают форум в интернете. Однако важно учесть, что цена на нее, приближенная к истине, устанавливается специалистом только после очного осмотра пациента и оценки результатов полной диагностики. Исключительно после четкого понимания клинической ситуации хирург определяет, нужна ли вообще операция, сколько сегментов нужно укрепить и какую именно систему по техническим параметрам выгоднее поставить. Примерный диапазон расценок (акцент на Россию) на интересующий вас вид хирургии, возможно, найдете в этой таблице.
| Наименование услуги (без учета имплант-систем) | Стоимость, руб. |
| Межтеловый спондилодез (классика) | 60000-103000 |
| Инструментация спондилолистеза | 50000-75000 |
| Транспедикулярная инструментация кифоза | 120000-165000 |
| Коррекция сколиоза по методике Сук-Ленке | 158000-237000 |
| Межпозвонковая фиксация кейджем | 18000-25000 |
| Удаление опухоли/грыжи+стабилизация отдела | 120000-170000 |
| Трансфораминальный поясничный межтеловый спондилодез | 73000-100000 |
| Междужковый спондилодез (винтовой способ) | 45000-105000 |
| Стабилизация динамическим имплантом (1-ой кат. сложности) | 58000-90000 |
| Имплантация растущей спинальной системы | от 160000 и выше |
Системы стабилизации позвоночника жесткого типа
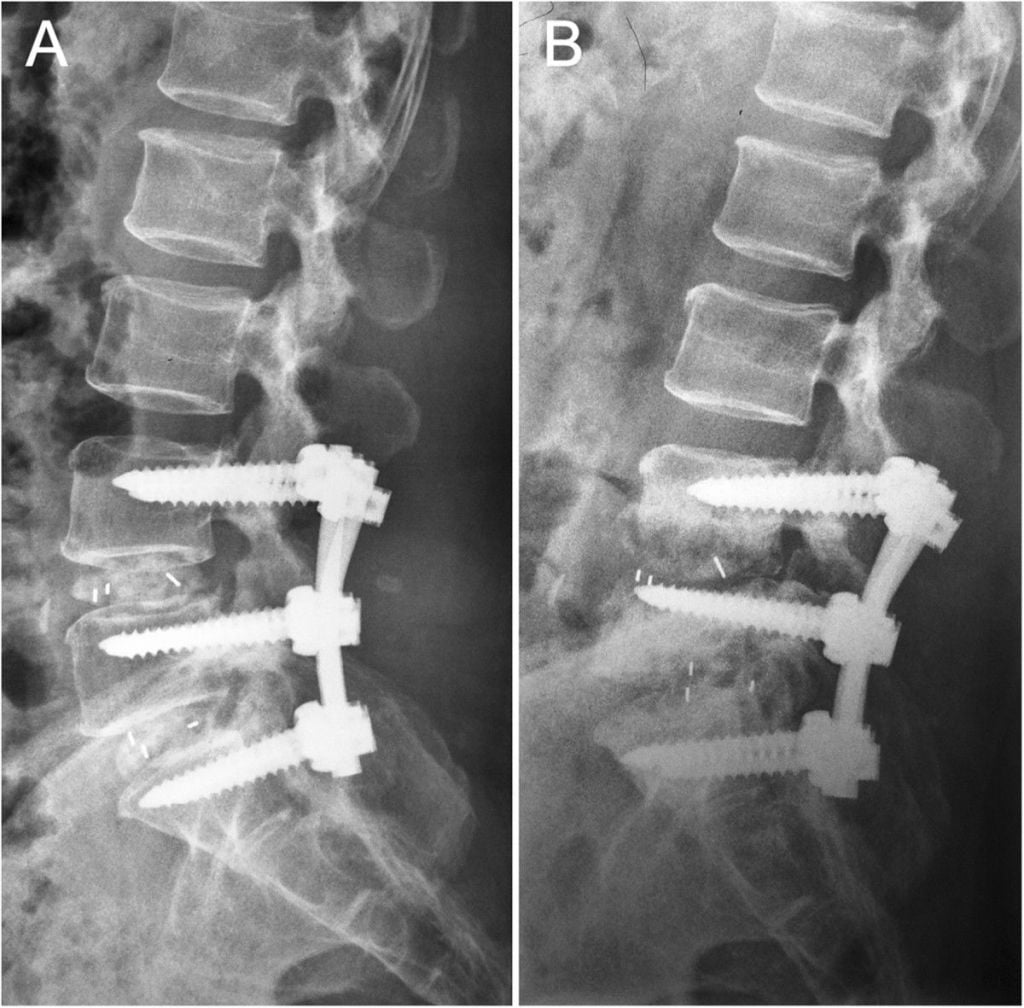
Жесткие, или неподвижные металлоконструкции подразумевают закрепление позвонков в постоянном фиксированном положении. Устанавливаются они из заднего доступа (со стороны спины) под контролем КТ и рентген-аппаратуры. Крепятся к позвонкам резьбовыми винтами, которые погружают в костные тела на глубину до 80%. Рекомендуют ставить подобного плана системы сугубо в безальтернативных случаях, если ни один другой вид лечения не сможет решить проблему с поврежденным отделом позвоночника.
Охарактеризуем самое распространенное средство неподвижной фиксации позвоночника – транспедикулярное устройство на примере системы «Криптон» (Krypton®). Это – востребованная модель ТПФ в спинальной нейрохирургии. Ее производит ведущая немецкая компания Ulrich Medical GmbH.
Спинальные хирурги не только Германии, но и всего мира высоко оценили изобретение передового производителя. В первую очередь за уникальные конструктивные особенности. По словам специалистов, систему «Криптон» отличает эргономичность, простота, безопасность в установке, что в значительной мере облегчает труд хирурга. Она высокоэффективна в декомпрессии нервных структур, устранении деформаций и нестабильности позвоночника. Подробнее об расскажем далее.
Стабилизация поясничного отдела.
Показаниями к вживлению ригидных конструкций транспедикулярной фиксации, в том числе и Krypton®, служат практически все случаи позвоночной нестабильности:
Коррекция кифоза грудного отдела.
Абсолютными противопоказаниями являются локальная деградация костной ткани (остеопения и остеопороз), местный инфекционно-воспалительный процесс, непереносимость металлов.
Динамическая стабилизация позвоночника
Динамическая стабилизация (ДС) – вживление всевозможных модификаций протезов, которые фиксируют определенную область позвоночника, не блокируя полностью ее функциональную подвижность. Подвижные имплантаты контролируют двигательную амплитуду в стабилизированном отделе в пределах физиологической нормы. Клинические наблюдения и отзывы свидетельствуют о том, что динамическая фиксация в отличие от стандартной ТПФ дает больше перспектив на положительный исход. Почему?
Классический транспедикулярный метод предполагает полное обездвиживание фиксируемой зоны за счет слияния (сращения) позвонков в единую кость, что может стать причиной возникновения и ускоренного прогрессирования дегенераций смежного уровня выше или ниже стабилизированной области (встречается у 10-15% пациентов спустя 6-12 месяцев), неправильного сращения костных элементов и формирования ложного сустава. Подобные патологические признаки ведут к возвращению болевого синдрома, серьезным неврологическим нарушениям, проблемам с передвижением, образованию вторичных деформаций спины и, как следствие, к необходимости проведения повторной операции.
Динамическая стабилизация практически не приводит к таким последствиям, потому что сориентирована одновременно на восстановление опоропрочности и выгодное сохранение естественной биомеханики позвоночника с грамотным перераспределением нагрузки. В отдельных случаях, когда без межтелового спондилодеза никак нельзя обойтись, его уместно сочетать с ДС. Это необходимо для того, чтобы разгрузить выше- и/или нижестоящие позвоночно-двигательные элементы и предупредить преждевременное развитие и прогрессию дегенеративно-дистрофических процессов в них.
Ассортимент стабилизаторов, сохраняющих подвижность, представлен следующими вариантами приспособлений для внутренней фиксации позвоночника:
Перечисленные системы и импланты для создания декомпрессивно-стабилизирующего эффекта производятся из нитинола, титана, термопластичных полимеров, полиамида, силикона, лавсана. Есть и гибридные модели, где определенные детали выполнены из инновационного сплава металла, а другие – из высокомолекулярных органических материалов. Все они наделены идеальными параметрами биосовместимости с организмом человека и оптимально приближенным к позвоночным структурам модулем упругости.
К динамической стабилизации прибегают дегенеративных изменениях диска и стенозах позвоночного канала, вызывающих сильную болевую симптоматику в результате сдавливания спинномозговых корешков и компрессии спинного мозга, когда осуществлять обычный артродез еще рано.
Отзывы об операции по стабилизации позвоночника
Пациенты, которым была проведена стабилизация поясничного отдела (моно- или многоуровневая), шейного или грудного отдела, оповещают в отзывах об определенных трудностях в процессе восстановления. Распространенная беда – это появление таких послеоперационных осложнений, как:
3 месяца после операции.
Самое печальное, что часто виновниками неблагополучных операций становятся ошибки малоопытных специалистов, которые плохо спланировали ход процедуры, допустили грубые погрешности в технической части ее реализации. К негативным результатам нередко приводит также неправильно составленный и безответственно пройденный курс реабилитации.
Отсюда следует, что в осуществлении крайне сложного оперативного вмешательства на позвоночнике, в разработке восстановительной программы после стабилизирующей операции принимать участие должны только профессионалы экстра-класса. В России хорошие специалисты есть, но их мало этим и объясняется факт неудовлетворительных исходов у пациентов. Поэтому многие люди предпочитают так не рисковать, а пройти лечение за границей.
Среди зарубежных стран в сфере ортопедии, спинальной имплантации, хирургического лечения позвоночника и послеоперационной реабилитации развита Чехия. Чешские клиники – эталон современного нейрохирургического и ортопедического лечения на международном уровне. Довольные отзывы пациентов являются лучшим доказательством тому.
Транспедикулярная фиксация позвоночника
Виды фиксации позвоночника (динамическая стабилизирующая система)
Динамическая фиксация – между остистыми отростками устанавливают импланты, которые снижают нагрузку на структуры позвоночника и предотвращают сдавливание нервных корешков. Такая фиксация сохраняет подвижность в сегменте позвоночника. При динамической стабилизации используются эластичные материалы, благодаря чему позвоночный сегмент сохраняет правильную анатомию позвоночного столба.
Динамическая стабилизирующая система устанавливается при следующих заболеваниях позвоночника:
Динамический вид фиксации позволяет человеку двигаться без ограничений, при этом не испытывая болевых ощущений и спазма мышц.
Транскутанная фиксация – метод чрескожного воздействиям при котором на коже делаются небольшие разрезы. Конструкция внедряется в позвоночник через направляющие спицы на специальных удлинителях, затем спицы убираются, и конструкция размещается в позвоночнике.
Наиболее подходящая укрепляющая система подбирается специалистом после всех проведенных исследований. Выбор метода лечения и конструкции зависит от диагностированной патологии, течения болезни и общего состояния пациента.
Показания к выполнению операци
Транспедикулярная фиксация показана пациентам, которые имеют следующие проблемы с позвоночником:
Противопоказания
Как и любое хирургическое вмешательство, ТФП имеет ряд противопоказаний к проведению. К ним относятся:
В центре ФНКЦ ФМБА пациент может получить необходимую консультацию врача-нейрохирурга и полностью подготовиться к проведению операции. Важно вовремя обратиться к специалисту, чтобы не усугубить течение заболевания. Лечащий врач назначит все необходимые диагностические исследования перед операцией и подберет наиболее оптимальный метод лечения.
Подготовка
Перед операцией лечащий врач собирает анамнез пациента, назначает диагностические и лабораторные исследования для выявления патологий позвоночника и подбора металлической конструкции. Врачом-нейрохирургом могут быть назначены:
Список назначенной диагностики может быть изменен в зависимости от строения позвоночника и индивидуальных особенностей организма пациента.
Пациента размещают в стационаре за сутки до операции. За 12 часов перед операцией необходимо отменить прием пищи и воды.
Проведение операци
Как только анестезиолог введет наркоз, врач-хирург приступает к операции. Сначала производится разрез мягких тканей, мышцы отделяются от остистых отростков и дуг позвоночника. Ткани остаются неподвижными, так как в них внедряется специальный расширитель. Сама операция выполняется под рентгенографическим контролем, что дает возможность врачу-нейрохирургу проводить все манипуляции с максимальной точностью. После того, как специалист дойдет до позвонка, он начинает ввинчивать в ранее подготовленные отверстия винты подобранной формы и размера. Винт рекомендуется устанавливать на глубину 70–80% тела позвонка. Винты позвоночника соединяются между собой штангами и зажимаются гайками, с одной и с другой стороны позвоночника. Чаще всего производится фиксация одного или двух позвоночных двигательных сегментов, соответственно, устанавливаются 4–6 винтов. После установки всей конструкции рана ушивается хирургическими швами, и на нее накладывается послеоперационная повязка.
Транспедикулярная фиксация позвоночника относится к сложным оперативным вмешательством и требует большого опыта врача. В Федеральном Научно-Клиническом центре ФМБА специалисты выполняют данные операции с 1988 года по всем протоколам российской, американской, европейской ассоциаций нейрохирургов.
После операции
После выполнения ТФП пациент находится в стационаре под наблюдением лечащего врача в течение 5-7 дней для контроля состояния здоровья. Период реабилитации зависит от состояния организма пациента после операции и других индивидуальных особенностей. Чтобы восстановление прошло удачно и в кратчайшие сроки, в нейрохирургическом отделении разработаны специальные упражнения, которые подбираются для каждого пациента в отдельности.
В ФНКЦ ФМБА России имеется собственный центр восстановительной медицины и реабилитации. Лечащий врач совместно с врачом-реабилитологом разработают для вас индивидуальный план восстановления, который, как правило, включает в себя массажную терапию, физиотерапию, дыхательную гимнастику и лечебную физкультуру. Все эти процедуры необходимы для укрепления мышц спины и скелета позвоночника. Полный цикл восстановления в домашних условиях занимает около 3 месяцев.
Стоимость транспедикулярной фиксации позвоночника
Стоимость операции зависит от выбранной методики лечения и подобранных врачом конструкций, а также учитываются следующие факторы:
Полную стоимость хирургического лечения, можно узнать на очном приеме врача, после всех проведенных исследований.
Операция на позвоночнике с металлоконструкцией
Современная медицина активно развивается. В результате появляются новые методы безоперационного и хирургического лечения заболеваний позвоночника. Благодаря им удается решить многие проблемы и нормализовать состояние больного, но, к сожалению, далеко не всегда. В сложных ситуациях только проведение хирургического вмешательства с имплантацией металлоконструкций способно исправить ситуацию и вернуть человеку возможность нормально двигаться.
При наличии сегментарной нестабильности позвоночника, наблюдающейся у 30% пациентов с грыжами межпозвонковых дисков, пациентам могут рекомендоваться операции с применением металлоконструкций. Они проводятся с использованием конструкций различных конфигураций и из разных материалов. При этом они отличаются и по технике, и по сложности установке. Поэтому и стоимость операций рознится в широких пределах.
Показания к проведению операций на позвоночнике с металлоконструкциями
Различные металлоконструкции широко применяются в нейрохирургии с целью стабилизации конкретного участка позвоночника. Потребность в них возникает во многих ситуациях, включая:
Все это отрицательно сказывается на качестве жизни и двигательных возможностях человека. Стабилизирующие металлоконструкции способны устранить неустойчивость позвонков и приблизить их положение к нормальному.
Операции на позвоночнике с применением металлоконструкций назначаются в крайних случаях, когда консервативное лечение оказывается безрезультатным. Устанавливаемые конструкции выполняются из высокопрочных, биологически инертных металлов, поэтому, как правило, они ставятся один раз и остаются в теле пациента навсегда. Только в единичных случаях требуется удаление металлоконструкции в связи с необходимостью проведения повторной операции на зафиксированном позвоночно-двигательном сегменте или возникновении непредвиденных осложнений.
Основные техники стабилизирующих операций на позвоночнике
Сегодня существует техники жесткой и динамической фиксации позвоночника. В первом случае используемые пластины, винты и другие металлоконструкции обеспечивают полную обездвиженность нестабильных позвонков. Это гарантирует нормализацию состояния больного, устранение болевого синдрома, неврологических нарушений и прочих симптомов. Но если ранее физические возможности пациента были ограничены болевыми ощущениями и нарушениями нервной проводимости, то после применения систем жесткой фиксации особенно на большом количестве позвонков, они ограничиваются самими имплантатами.
Системы динамической фиксации лишены подобных недостатков. Но они стоят дороже и требуют большего мастерства от нейрохирурга при установке.
Современные операции на позвоночнике с металлоконструкциями могут проводиться открытым или перкутанным (чрескожным) способом. К их числу относятся:
Каждая из них имеет свои показания к проведению и преимущества. В определенных ситуациях только одна конкретная тактика проведения операции может привести к положительному исходу. Поэтому правильно подобрать технику хирургического вмешательства может только нейрохирург. Для этого он принимает во внимание многие факторы, в том числе результаты диагностических процедур, анатомические особенности пациента, его состояние здоровья в целом, возраст и ряд других.
Выписка из стационара обычно происходит на 7–14 день.
Транспедикулярная фиксация (ТПФ)
Техника транспедикулярной фиксации применяется уже около 50 лет. Суть операции заключается в жестком соединении между собой соседних позвонков посредством вкручивания специальных винтов и соединения их между собой пружинистыми штангами. Показаниями для проведения этого вида хирургического вмешательства зачастую выступают:
Транспедикулярная фиксация выполняется из заднего доступа под общим наркозом. Для обеспечения полноценного контроля над ходом процедуры используется ЭОП или КТ. Нейрохирург оголяет отростки и тело пораженного позвонка, находит место пересечения суставного отростка с поперечным и вкручивает в эту точку титановый винт. Эта манипуляция повторяется с противоположной стороны позвоночника и на всех других пораженных сегментах.
Винты существуют разных форм и размеров, что позволяет подобрать оптимальный вариант как для шейного или поясничного, так и для грудного отдела позвоночника. Их вкручивают ровно на 80% вглубь костной ткани. В шляпке винта присутствует специальное отверстие, в которое погружают металлическую штангу, тем самым соединяя по обеим сторонам все патологически измененные позвонки.
Результатом операции является достижение абсолютно обездвиживания патологически измененных сегментов за счет прочного скрепления двух и более позвонков. В течение 3–6 месяцев они срастаются между собой и превращаются в единый костный фрагмент позвоночника. Поэтому после операции возможность совершения движений в зафиксированных сегментах отсутствует.
Это не сильно сказывается на общей подвижности человека, если транспедикулярная система установлена на 2–3 позвонка. В большинстве случае люди практически не замечают изменений, могут нормально ходить и заниматься повседневными делами, не испытывая при этом дискомфорта и присутствовавших ранее симптомов.
Но если потребовалось установить пластины с винтами на большее количество позвонков в одном или нескольких отделах позвоночника, это приведет к более ощутимому ограничению подвижности, что не сможет остаться незамеченным. В результате многоуровневой фиксации позвоночник утрачивает былую гибкость, поэтому некоторые движения пациент сможет выполнять с ограниченной амплитудой.
Но у 10–15 % пациентов через полгода или год после операции наблюдается возникновение или ухудшение течения остеохондроза на смежных с прооперированными участках позвоночника.
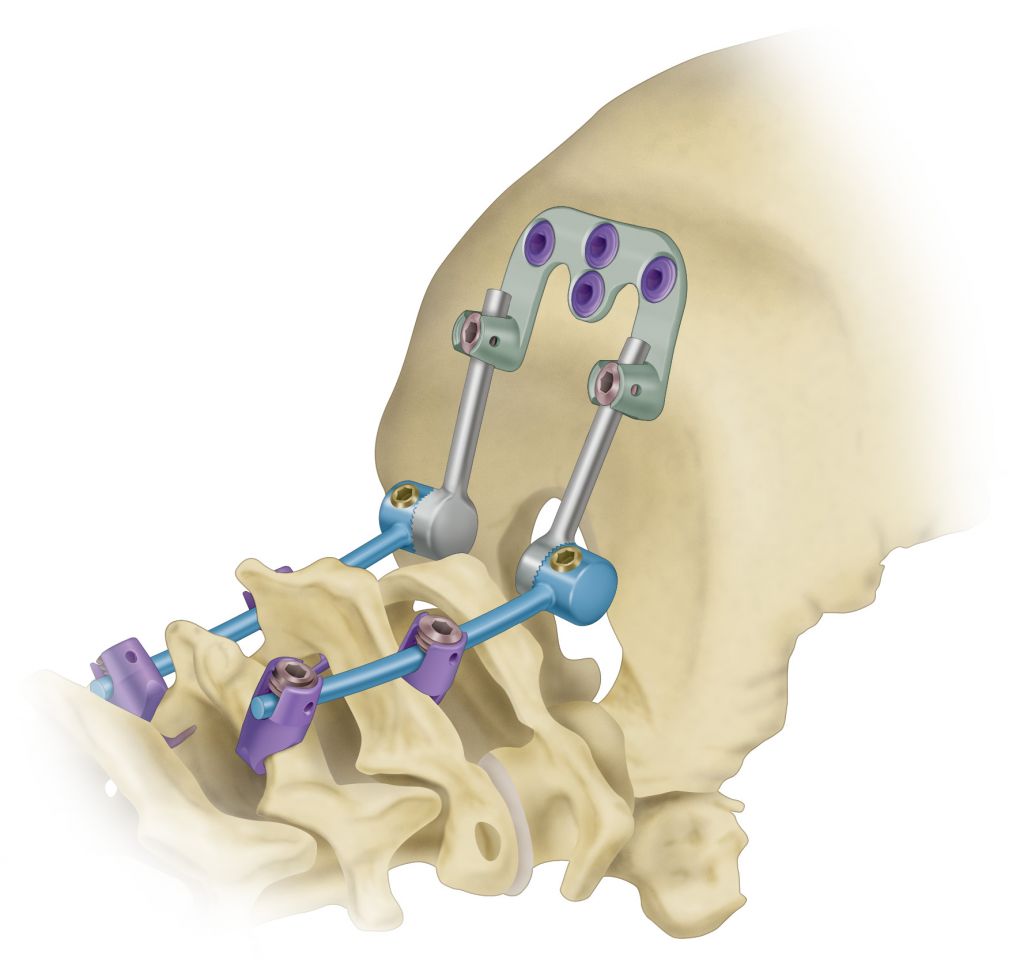
Устройство и особенности современных систем для транспедикулярной фиксации
Одной из самых распространенных систем для неподвижной фиксации позвоночника является Ulrich Medical GmbH. Она обладает оригинальными конструктивными особенностями и отличается эргономичностью, безопасностью и простотой монтажа.
Система « Ulrich » эффективна при необходимости добиться декомпрессии нервов, устранения деформации и нестабильности позвоночника. Она представляет собой набор титановых стержней и винтов, позволяющих добиться быстрого и полноценного сращивания позвонков. « Ulrich » создана для универсальной фиксации торакального и люмбального отделов позвоночника и отличается высокими стабилизирующими свойствами, прочностью и способностью выдерживать большие нагрузки.
Система рационально распределяет нагрузку на все металлические элементы и позвонки, но главной ее особенностью является редукционный 3D-инструментарий. Он позволяет сопоставлять и редуцировать позвонки в любом порядке.
« Ulrich » не требует использования поперечных пластин и дает возможность вкручивать винты под удобным нейрохирургу углом (диапазон вариабельности составляет 45°). Для его установки требуется минимальный разрез. Это обеспечивает:
Транспедикулярная фиксация с установкой межтеловых эндопротезов
При остеохондрозе золотым стандартом нейрохирургии является фиксация нестабильного сегмента, тотальное удаление видоизмененного межпозвоночного диска и его замена эндопротезом. Такое сочетание позволяет устранить компрессию спинномозговых корешков, боли и неврологические нарушения, а также повысить функциональность пораженной части позвоночного столба. При этом осложнения наблюдаются менее чем в 1–2 % случаев.
Межтеловые эндопротезы используются в нейрохирургии с 2004 г. Большинство специалистов сходится на том, что это лучшая альтернатива полному спондилодезу. Сегодня существуют следующие виды эндопротезов межпозвоночных дисков:
Лучше всего восстанавливают амортизационные и биомеханические способности межпозвоночных дисков эндопротезы, в которых между металлическими замыкательными пластинами установлены близкие к природным по прочности, эластичности и структуре имитаторы пульпозного ядра. К числу таковых принадлежат эндопротезы М6. Они выпускаются с разными размерами и диаметром, что позволяет подобрать оптимальный вариант для протезирования межпозвоночного диска шейного или поясничного отдела позвоночника.
Имплантат М6 по характеристикам очень похож на природный диск. Он способен независимо двигаться по осям, имеет 6 степеней свободы и во многом превосходит показатели натурального диска на сжатие и растяжение.
Конструкция имплантата идентична природному диску. Он имеет:
Операция выполняется под общим наркозом с помощью специального оборудования. Ее суть состоит в декомпрессии нервных корешков, удалении остеофитов и фиксации итоговой конструкции с эндопротезом титановыми пластинами и винтами.
Непосредственно установка эндопротеза заключается в формировании специальных каналов на поверхности оперируемого позвонка долотом. По ним выбранный по размеру диск М6 просто войдет в межпозвонковое пространство. Контроль качества выполнения процедуры осуществляется через ЭОП.
Как только эндопротез будет установлен, начинается второй этап операции – установка жесткой стабилизирующей системы. Поскольку все конструкции имеют металлические фрагменты их состояние легко контролировать через ЭОП.
Одновременно могут протезироваться сразу несколько межпозвонковых дисков. Но их монтаж осуществляют последовательно, двигаясь от наиболее разрушенного позвонка к менее поврежденному.
Транскутанная стабилизация
Транскутанная стабилизация – один из методов чрескожной хирургии, подразумевающий жесткую стабилизацию позвоночно-двигательного сегмента путем введения имплантата особого рода через крохотный разрез мягких тканей. Как правило, его размеры не превышают 1,5 см. В него вводят хирургический зонд, через который под контролем ЭОП погружают в тело пациента имплантат и надежно фиксируют его к костным структурам.
Именно эта методика отличается минимальной травматичностью. Это позволяет использовать ее не только для получения хорошего результата с прекрасным косметическим эффектом, но и для лечения патологий позвоночника у людей пожилого возраста, а также сильно ослабленных или больных онкологическими заболеваниями. При транскутанной стабилизации мышцы спины травмируются минимально. Поэтому интраоперационные кровопотери незначительны, а восстановление протекает быстро.
Техника применяется при неосложненных переломах позвоночника, сегментарной нестабильности позвонков и в ряде других случаев. По сути, она является разновидностью транспедикулярной фиксации, но вместо одного крупного разреза она предполагает выполнение нескольких маленьких.
Операция выполняется под общим наркозом, иногда практикуется ее проведение под эпидуральной анестезией. Разрезы делают в проекции пораженного участка позвоночного столба с обеих сторон. Через них с помощью специального хирургического оборудования вводятся фиксирующие элементы и монтируются в позвоночник. Все манипуляции осуществляются под контролем ЭОП.
Сама стабилизирующая система, применяемая для транскутанной стабилизации, представляет собой винтовые стержни и удлинители, выполняющие роль опоры для винтов.
Динамическая стабилизация
Техника динамической стабилизации подразумевает имплантацию динамических (подвижных) имплантатов разных типов в пораженный позвоночно-двигательный сегмент, что позволяет стабилизировать его в физиологических пределах. Важным достоинством такой техники является сохранение нормальной биомеханики позвоночно-двигательного сегмента, т. е. естественного объема подвижности.
Для динамической стабилизации используются функциональные эндопротезы межпозвоночных дисков, а также другие конструкции, которые устанавливаются в основном между остистыми отростками поврежденных тел позвонков. Чаще всего техника применяется для устранения нарушений в пояснично-крестцовом отделе позвоночника, в частности:
Именно технику динамической фиксации стараются использовать максимально часто, поскольку она позволяет добиться нормальной подвижности и дает больше перспектив на благоприятный исход, чем транспедикулярная фиксация.
Это обусловлено тем, что при классической ТПФ все зафиксированные позвонки срастаются в единое целое. Это создает весомые предпосылки для возникновения или прогрессирования имеющихся дегенераций в прилегающих к стабилизированным позвонках, формирования ложного сустава или других отрицательных последствий. Результатом этого становится возобновление болей, развитие неврологических нарушений, ограничение подвижности и формирование вторичных деформаций спины, т. е. показаний для выполнения новой операции на позвоночнике с металлоконструкциями.
Техника динамической стабилизации исключает подобные риски, поскольку максимально приближает позвоночник к его естественной биомеханике и позволяет правильно распределять нагрузку на весь хребет.
Для проведения динамической стабилизации используются металлоконструкции разного рода:
Их производят из титана, нитинола, полиамида, лавсана, термопластичных полимеров, силикона. Также нейрохирурги располагают гибридными моделями, в которых часть конструктивных элементов сделана из металла, а другая из высокомолекулярных органических соединений. Все современные имплантаты обладают полной биосовместимостью и более или менее приближенными к естественным показателям упругости.
Если же ситуация не позволяет избежать спондилодеза, его сочетание с динамической стабилизацией обеспечивает равномерное распределение нагрузки на нижележащий или вышележащий позвоночно-двигательный сегмент. Это дает возможность предотвратить или максимально отсрочить их поражение остеохондрозом.
Противопоказания
Операции на позвоночнике с металлоконструкциями не могут быть проведены при:
Тем не менее каждая операция имеет свои противопоказания и ограничения. Поэтому точно сказаться, какая из них допустима и даст наилучшие результаты в каждом конкретном случае может только нейрохирург.
Реабилитация
После проведения операции на позвоночнике с установкой металлоконструкции того или иного рода очень важно пройти полный курс реабилитации, чтобы организм смог полностью восстановиться, а установленная металлоконструкция сумела прижиться. Программа восстановления составляется для каждого пациента индивидуально, но всегда направлена на:
В среднем реабилитация занимает около полугода, но нетрудоспособным человек остается только на протяжении максимум 4 месяцев, но зачастую не более 2 недель. На весь срок лечения пациент получает больничный лист. Но чем обширнее площадь фиксации, тем дольше будет длиться восстановительный период.
В течение всего реабилитационного периода необходимо строго следовать врачебным рекомендациям, поскольку в 80% случаев осложнения и нежелательные последствия являются прямым следствием недооценки важности реабилитации. Всем пациентам назначается медикаментозная терапия, которая может включать:
После проведения хирургического лечения сегментарной нестабильности активизацию пациента начинают как можно раньше. Обычно это происходит на 3–5 сутки. Но если одновременно с имплантацией металлоконструкций применялись костные трансплантаты, больному будет назначена более длительная иммобилизация.
Чтобы снизить нагрузку на прооперированный отдел позвоночника и создать максимально благоприятные условия для сращения костных фрагментов, используют специальные ортопедические корсеты или бандажи.
Также назначается ЛФК. Первые сеансы лечебной физкультуры проводятся под наблюдением специалиста-реабилитолога, причем в положении лежа. Только со временем разрешается заниматься стоя. Врач индивидуально рассчитывает допустимую нагрузку и подбирает оптимальные упражнения. Постепенно длительность и интенсивность занятий увеличивают, но любые резкие движения, как во время выполнения упражнений, так и в бытовых делах противопоказаны.
При возникновении болей во время самостоятельных занятий ЛФК выполнение упражнения следует немедленно прекратить и обратиться к врачу.
В рамках реабилитационной программы также проводятся сеансы физиотерапии и лечебного массажа. Это помогает ускорить процессы регенерации и снизить риск возникновения мышечной атрофии.
Без разрешения лечащего врача нельзя:
Возможные последствия и осложнения
В первое время после проведения хирургического вмешательства может наблюдаться повышенная температура, а также присутствовать ощущение наличия постороннего предмета. Нередко это сопровождается болями разной интенсивности и отеками мягких тканей. Подобное не является признаками развития осложнений и выступает естественной реакцией организма на оперативное вмешательство.
В качестве осложнений проведенного вмешательства могут выступать:
Наиболее ярким признаком развития осложнений является не уменьшающаяся с течением времени боль. Также о нежелательных последствиях операции на позвоночнике с металлоконструкцией может свидетельствовать появление хрустов, щелчков в спине при движениях.
Инвалидность
Наличие металлоконструкции любого рода в позвоночнике не является основанием для получения статуса нетрудоспособного гражданина, поскольку она наоборот направлена на восстановление утраченных функций, болевого синдрома и физических ограничений.
Группа инвалидности может быть присвоена пациенту только при развитии тяжелых послеоперационных осложнений, существенно ограничивающих его физические возможности. Поэтому этот вопрос может рассматриваться только при:
Если процесс восстановления затягивается и возникают непредвиденные последствия хирургического вмешательства, больного направляют на медико-социальную экспертизу (МСЭ). Тут он должен предоставить результаты проведенных инструментальных исследований, включая УЗИ, РЭГ, МРТ. На их основании членами комиссии будет оценено состояние здоровья пациента, уровень его работоспособности и вынесено решение о необходимости присвоения инвалидности.
В большинстве ситуаций больным присваивается 3 группа инвалидности, несколько реже – 2. После перекомиссии возможно ее снятие или перевод на более тяжелую. Пожизненная инвалидность 1-й группы дается только при абсолютной невозможности восстановить утраченные функции.
Образ жизни после операции на позвоночнике
После выполнения хирургического вмешательства с вживлением металлоконструкции человеку придется пересмотреть некоторые свои привычки и внимательнее относиться к здоровью. Так, ему рекомендовано:
Что же касается половой жизни и беременности, то возобновить сексуальную активность можно зачастую уже через 2–3 недели после операции. Но выбирать для этого следует такие позиции, чтобы спина не напрягалась. Беременность допускается только через год после проведения хирургического лечения, но в некоторых случаях этот срок может увеличиваться.
Каждая спинальная операция, в ходе которой частично или полностью удалялись фрагменты позвоночника и заменялись или фиксировались металлическими конструкциями, представляет собой сложнейшую процедуру. Безусловно, она имеет риски, способные привести к ухудшению состояния пациента и инвалидизации. Но, к счастью, современный уровень развития нейрохирургии позволяет свести количество таких эпизодов к минимуму, особенно если хирургическое вмешательство выполняется опытным, досконально владеющим техниками установки металлоконструкций нейрохирургом. В результате пациент избавляется об болей, получает возможность снова полноценно двигаться и возвращает утраченную работоспособность.