дисфункция проведения импульса на медулло понтинном уровне что это значит
Вызванные потенциалы в диагностике поражений нервной системы
Информационно-методическое письмо
Предназначается
для неврологов, специалистов функциональной диагностики
Рецензенты:
Л.В. Агафонова – главный врач ЛОКБ,
к.м.н., заслуженный врач РФ
А.В. Лахин – председатель координационного совета
по внедрению
Одобрено к печати координационным советом по внедрению ЛОКБ
Вызванные потенциалы (ВП) – методика, которая широко применяется в клинической нейрофизиологии для оценки функционального состояния восходящих путей центральной нервной системы (ЦНС).
По сенсорной модальности ВП подразделяются на зрительные, слуховые и соматосенсорные.
Ценность метода определяется тем, что с помощью ВП возможно:
Эти возможности метода позволяют широко использовать ВП в диагностике различных поражений центральной и периферической нервной системы.
Зрительные вызванные потенциалы (ЗВП)
Условия стимуляции
Основным требованием для проведения исследования является способность пациента четко различать паттерн, поэтому перед исследованием пациенту со сниженной остротой зрения должна быть проведена коррекция при помощи очков или контактных линз.
Условия регистрации: регистрация ответа проводится с области зрительной коры.
Клиническое применение ЗВП
Соматосенсорные вызванные потенциалы (ССВП)
ССВП можно зарегистрировать, стимулируя любой смешанный или сенсорный нерв. Однако наиболее часто в клинической практике для исследования ССВП верхних конечностей используется стимуляция срединного нерва и большеберцового для исследования ССВП нижних конечностей.
Условия стимуляции ССВП верхних конечностей
Условия регистрации ССВП верхних конечностей: регистрация периферического ответа от плечевого сплетения проводится в точке Эрба, спинального потенциала – на уровне остистого отростка С5 или С6, коркового – в контрлатеральной париетальной области.
Условия стимуляции ССВП нижних конечностей
Слуховые ВП (СВП)
Условия стимуляции
Условия регистрации: регистрацию корковых потенциалов проводят на основании сосцевидных отростков с двух сторон.
Клиническое применение СВП
Заключение по вызванным потенциалам включает:
Дисфункция проведения импульса на медулло понтинном уровне что это значит
Пик IV предположительно образован срединными структурами ствола мозга (комплекс верхней оливы, трапециевидное тело, слуховые полоски). Положительный компонент пика V образуется в контралатеральной латеральной петле (противоположной стороне стимуляции). И хотя пики I и II образуются в пределах одного анатомического образования, пик II генерируется на нескольких участках, из-за этого точно локализовать место поражения невозможно. Основное значение имеют пики I, III и V. Среднее значение латентного периода при предоставлении стимулов умеренно высокой и высокой интенсивности составляет около 1,5 мс для пика I, 3,5 мс для пика III и 5,5 мс для пика V. Максимальные значения латентного периода у младенцев постепенно снижаются с возрастом.
Латентный период для пика I достигает значения взрослого человека в возрасте трех месяцев, пика V — в возрасте 1,5-3 лет. Межпиковый интервал (МПИ), который также называют межпиковым латентным периодом, отображает разницу в латентном периоде между двумя пиками. Например, МПИ от I до III, МПИ от III до V, МПИ от I до V. МВИ I—III составляет немногим больше 2,0 мс; традиционно считается, что за это время сигнал по волокнам слухового нерва доходит до каудальных отделов продолговатого мозга. МПИ III—V составляет чуть меньше 2,0 мс; традиционно считается, что за это время сигнал проходит от рострального отдела ствола мозга до латеральной петли. МПИ I-V у здорового человека равняется примерно 4,0 мс; традиционно считается, что за это время сигнал от слухового нерва доходит до латеральной петли. Также МПИ I-V называют центральным временем проведения или временем проведения ствола мозга.
Заболевания периферического отдела слухового анализатора могут незначительно влиять на межпиковый интервал. Поскольку максимальные значения латентного периода постепенно снижаются со временем, МПИ I-V не достигает значений взрослого человека до трех лет.
Другим важным параметром, который оценивают во время исследования слуховых вызванных потенциалов (СВП), является межушная асимметрия латентного периода пика V (МА V). Она представляет собой разницу латентных периодов правого и левого уха. Обычно МА не превышает 0,3-0,4 мс. Максимальная амплитуда, наибольшая для пика V и наименьшая для пика I, обычно не превышает 1 мВ. Но по сравнению с МПИ или МА значение амплитуды не является достаточно чувствительным для диагностики ретрокохлеарной патологии.
Обычно пик V является самым мощным, часто при предъявлении порогового раздражителя зарегистрировать можно только его. При уменьшении интенсивности стимула в первую очередь всегда пропадает пик I.
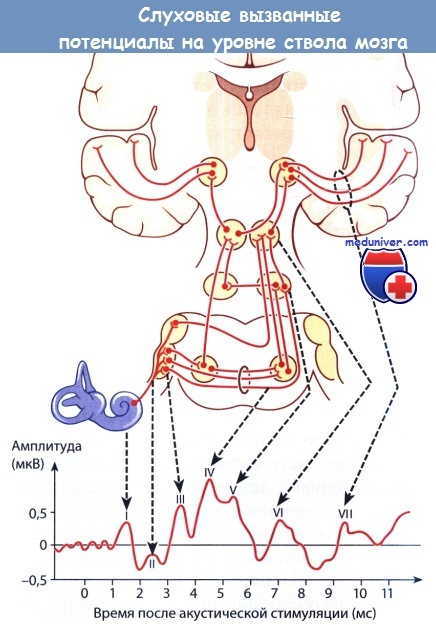
На типичной кривой имеются 5 или 7 зубцов (I—VII),
отражающих активность анатомических структур слухового анализатора,
индуцируемую акустической стимуляцией.
Электроды обычно располагают следующим образом: активный (неинвертирующий) электрод устанавливают на макушку головы или на лоб, контрольный (инвертирующий) электрод на медиальной поверхности стимулируемого уха, последним устанавливают заземляющий электрод. Если СВП исследуется с нейродиагностической целью, в качестве стимула выступают щелчки; если на основе СВП необходимо примерно оценить пороги слышимости, используют стимуляцию тональными пакетами. Сигнал может подаваться либо через наушники, либо через костный осциллятор.
При заболеваниях улитки удлиняется пиковый латентный период. Чем выше степень потери слуха, тем выше вероятность того, что пик I будет отсутствовать, и тем выше вероятность того, что при исследовании не удастся получить МПИ I-V. Кохлеарная потеря слуха не сопровождается удлинением МПИ I-V. Некоторые врачи выстраивают график «латентный период-интенсивность» для пика V: латентный период откладывается на оси ординат, а интенсивность стимула на оси абсцисс. У здоровых лиц получившаяся кривая постепенно спускается вниз, потому что при возрастании интенсивности стимула латентный период пика V снижается. При кохлеарной тугоухости кривая спускается более резко, чем при нормальном слухе или при кондуктивной тугоухости.
По сравнению со здоровыми лицами латентный период пика V возрастает при предоставлении стимула низкой интенсивности, но по мере возрастания интенсивности стимула он приближается или даже становится равным тому, который наблюдается у здоровых лиц. Если тяжесть кохлеарной тугоухости достигает 60 дБ и более, то при предоставлении звука высокой интенсивности приближения латентного периода к нормальным значениям не происходит. При кохлеарном снижении слуха на высокие частоты график буде т резко спускаться вниз, а сам он будет смещен вправо (по сравнению со здоровыми лицами); латентный период пика V не будет снижаться по мере нарастания интенсивности.
При снижении слуха по кондуктивному типу межпикового интервала (МПИ) I-V не увеличивается (при наличии пика I). График «латентный период-интенсивность» будет смещен вправо по сравнению с графиком при нормальном слухе, а степень сдвига графика будет коррелировать со степенью костно-воздушного разрыва.
Нормативные значения МПИ I-V обычно составляют 4.3-4,4 мс. Чувствительность и вероятность ложноотрицательного результата при вычислении МПИ I—III или МПИ I-V составляют 90% и менее 10%, соответственно. Из всех аудиометрических методов СВП является наиболее чувствительным в отношении опухолей VIII пары черепных нервов и ствола мозга. Тем не менее, чувствительность резко падает при размере опухоли менее 1 см. При отсутствии пика I важным признаком поражения ретрокохлеарного отдела является межушная разница пика V (исключение составляют двусторонние процессы). Если латентный период пика V удлинен с обеих сторон, а МПИ I—V не определяется из-за отсутствия пика I, латентный период пика V можно сравнить с нормативными данными.
И хотя следующая рекомендация подтверждается только данными одной серии случаев, высокоинтенсивная частота повторения импульсов не должна использоваться в качестве замены СВП при диагностике заболеваний преддверно-улиткового нерва.
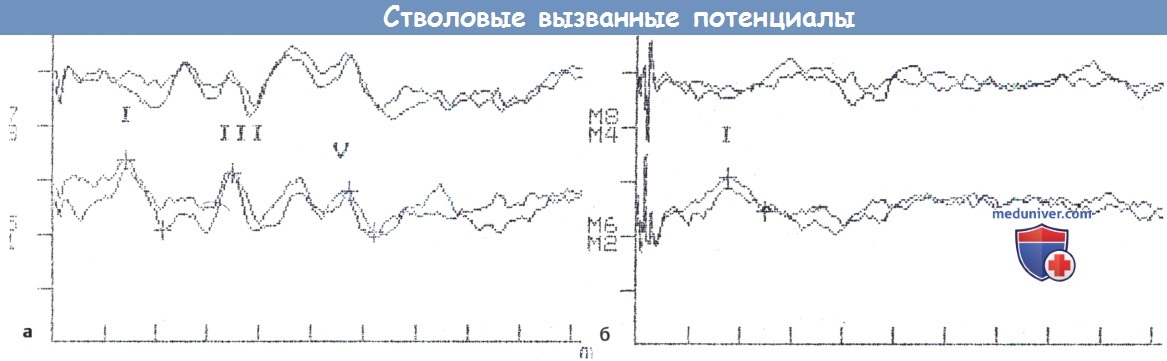
(а) Исследование нормального уха. (б) 3-см опухоль мостомозжечкового угла.
В обоих случаях сверху изображены результаты исследования контралатерального уха (два теста), а снизу — ипсилатерального (два теста).
На (а) абсолютные пиковые латентные периоды определяются как 1,4 мс пика I (амплитуда 0,37 мВ), 3,48 мс для пика III, 5,72 мс для пика V (амплитуда 0,21 мВ).
Следовательно, интервал I-III (межпиковый интервал (МПИ)) составляет 2,08 мс, III—V МПИ — 2,24 мс, I-V—4,32 мс.
Все пиковые периоды и МПИ находятся в пределах нормы. На (б) присутствует только пик I на 1,76 мс (амплитуда 0,18 мВ).
И хотя значения пика I находятся в пределах нормы, крупная опухоль нарушает дальнейшее распространение стимула.
Такие опухоли не влияют на пик I,т.к. он происходит на дистальном участке нерва, вдали от мостомозжечкового угла.
б) Слуховые вызванные потенциалы (СВП) и костная проводимость. Исследование СВП с использованием стимулов, передающихся по кости (щелчки, пакеты тональных сигналов), может использоваться для оценки резерва улитки, особенно у младенцев и детей с атрезией наружного слухового прохода. И хотя у здоровых взрослых пиковые латентные периоды, полученные при предоставлении стимула по костной проводимости, оказываются больше, чем при предоставлении стимула по воздуху (и наоборот для детей), пороги СВП в целом схожи. Требуется тщательная калибровка предоставляемого стимула. Из-за ограничений, связанных с испусканием сигнала, максимальная интенсивность звука, которую можно получить при использовании костного осциллятора, составляет 50-60 дБ.
Маскировка противоположного уха является обязательной, потому что стимул будет достигать обоих ушей с одинаковой интенсивностью. Ерубо оценить величину костно-воздушного разрыва можно путем сравнения порогов СВП по кости и порогов СВП по воздуху.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Центральный понтинный миелинолиз
Редко встречающееся в неврологической практике состояние.
Клиническое наблюдение
Под нашим наблюдением находилась пациентка, 46 лет, юрист, с активным образом жизни.
В неврологическое отделение поступила с жалобами на головокружение, неуверенность при ходьбе, слабость в нижних конечностях, нарушение речи, онемение в пальцах рук, общую слабость.
Впервые ухудшение состояния возникло около 3-4 недель назад, когда пациентка отметила головокружение системного характера, нарушение походки, шаткость при ходьбе, слабость, неловкость в нижних конечностях, общую слабость. Это состояние пациентка расценила как общее недомогание, за мед.помощью не обращалась. В это время она находилась в Болгарии. Однако через 1 неделю вышеуказанные жалобы наросли, присоединились нарушение речи, слабость в верхних конечностях.
Из анамнезе известно, что в течение 5-6 лет пациентка ежедневно принимала триампур( до 3-4 табл.), соблюдала в течение 6 мес. строгую диету, за это время похудела на 20 кг. В последнее время стала отмечать отвращение к пищи. Примерно в это же время проходила лечение у стоматолога ( многократные анестезии).
В связи с нарастанием вышеуказанных жалоб пациентка обратилась к неврологу по месту пребывания (Болгария). Был проведены ряд обследований ( общий анализ крови- выявлена анемия 99г\л), МРТ головного мозга – выявлены признаки центрального понтинногомиелинолиза в центральных отделах ствола мозга на уровне ствола, в ножках мозга и подкорковых узлах с 2-х сторон по ходу пирамидных трактов).
Больной проведена пульс терапия кортикостероидами, затем продолжена в таблетированной форме. На этом фоне уменьшились вестибуло-атактичекий синдром, несколько улучшилась речь, уменьшилась слабость в верхних конечностях, однако сохранялись головокружение, слабость в нижних конечностях, неуверенность при ходьбе. В связи с чем для дальнейшего обследования и лечения госпитализирована в наше отделение.
При поступлении в неврологическом статусе : пациентка контактна, ориентирована, астенизирована, эмоционально лабильна, тревожна, несколько снижена критика к своему состоянию. Менингиальных знаков нет. Легкая дизартрия. ЧМИ симметрична. Тонус мышц изменен по спастическому типу в нижних конечностях S>D. Сух. Рефлексы живые с рук D=S, с ног оживленные S>D. Нижний парапарез до 4-4.5б. в правой ноге, до 3.5-4б. в левой ноге. Нарушение чувствительности по типу «носков». В позе Ромберга пошатывается. Кооординаторные пробы выполняет с дисметрией с 2-х сторон. Походка с элементами атаксии.
При контрольном МРТ головного мозга с контрастированием отмечался регресс изменений в ножках мозга и подкорковых узлах с 2-х сторон по ходу пирамидных трактов, на уровне моста изменения сохранялись прежней степени.
Больной проводилось симптоматическое лечение (реамбирин, мексидол, тиоктацид в \в), ЛФК на велотренажере. После проведенного лечения самочувствие и состояние больной улучшились, уменьшился вестибуло-атактический синдром, наросла мышечная сила в нижних конечностях, онемение в пальцах рук регрессировало, восстановилась речь.
Диагноз: Центральный экстрапонтинный миелинолиз с нижним спастическим парапарезом. Синдром полинейропатии. Тревожно-невротическое состояние.
В данном случае этиологическими факторами заболевания явились: длительный прием диуретиков, несбалансированное питание (строгая диета), активная инсоляция и пребывание на жаре, нарушение водного режима.
Интересен факт отсутствия зависимости между обширностью повреждения моста и тяжестью неврологических расстройств.
Демиелинизирующий процесс при ЦПМ может быть с полным восстановлением функции.
Слуховая нейропатия (ANSD-auditory neuropathy spectrum disorder, аудиторная нейропатия)
Частота встречаемости заболевания не зависит от пола и возраста.
Люди с диагностированной слуховой нейропатией могут иметь нормальный слух или потерю слуха разной степени, но у них всегда будет нарушено восприятие речи, ее распознавание. Довольно часто врачи встречаются с ситуацией, когда у пациента восприятие речи намного хуже, чем предполагают данные о потере слуха.
К примеру, человек со слуховой нейропатией способен слышать звуки, но все равно будет трудно распознать произносимые слова. Звуки могут то появляться, то исчезать для этих людей, следовательно, речь кажется не систематизированной.
Причины слуховой нейропатии
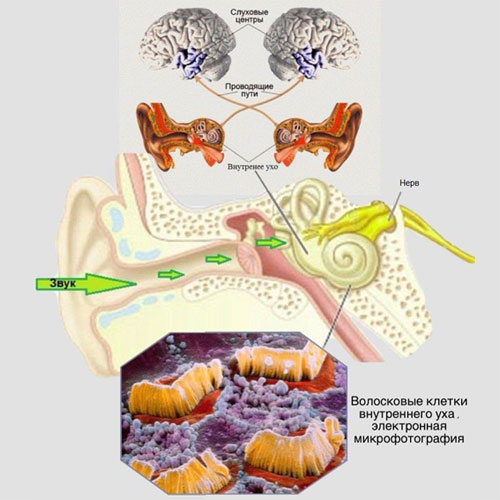
Во время процесса звукопроведения звук проходит через наружное, среднее и внутреннее ухо. Во внутреннем ухе содержатся волосковые клетки, это чувствительные клетки, которые воспринимают звуковые колебания, затем превращают его в электрический импульс, для того чтобы этот импульс в дальнейшем передался, посредством слухового нерва, в головной мозг человека.
Волосковые клетки внутреннего уха разделяются на внутренние и наружные. Наружные волосковые клетки помогают усиливать звуковую вибрацию, входящую во внутреннее ухо, а внутренние волосковые клетки преобразуют ее в электрический импульс. При слуховой нейропатии наружные волосковые клетки не повреждаются.
Медицинские интернет-конференции
Языки
Информативность акустических стволовых вызванных потенциалов в прогнозировании течения периода реконвалесценции у детей после перенесенного острого гнойного менингита
Войтенков В.Б., Вильниц А.А., Скрипченко Н.В., Климкин А.В., Степанов С.Г., Аксенова А.И.
В ФГБУ НИИДИ ФМБА России на протяжении ряда лет (2010-2015) проводился нейрофизиологический мониторинг состояния центральной нервной системы (ЦНС) у детей с острыми гнойными менингитами на разных этапах заболевания.
Цель: оценить чувствительность и специфичность акустических стволовых вызванных потенциалов в прогнозировании развития психоневрологического дефицита у детей после перенесенного острого гнойного менингита.
Материал и методы. Обследовано 65 пациентов с острым гнойным менингитом и 46 пациентов группы сравнения, всего 111 детей в возрасте 1 год-14 лет. Пациентам проводилось исследование акустических стволовых вызванных потенциалов в остром периоде, затем осуществлялось катамнестическое наблюдение в течение 1-6 лет с оценкой характера течения периода восстановления. Выраженная атаксия, двигательного дефицита (парезы), симптоматическая эпилепсия, интеллектуально-мнестические и речевые нарушения в периоде восстановления расценивались как признаки наличия психоневрологического дефицита. При оценке АСВП оценивались амплитуды III и V пиков, соотношение амплитуд I/III и III/V, продолжительность интервалов I-III, III-V, I-V. Для оценки чувствительности и специфичности исследовавшихся параметров АСВП применялся ROC-анализ.
Выводы. Замедление проведения по стволовым слуховым путям с удлинением продолжительности интервалов I-III и I-V и снижение функциональной активности нейронов ядер стволового пути со снижением амплитуд III и V пиков при исследовании АСВП может указывать на развитие у детей с острым гнойным менингитом психоневрологических нарушений в периоде восстановления.