дисплазия горла что такое
Доброкачественные и предраковые заболевания гортани. Клинические рекомендации.
Доброкачественные и предраковые заболевания гортани
Оглавление
Ключевые слова
Список сокращений
ВОЗ – Всемирная организация здравоохранения
ЛИН – ларингеальная интраэпителиальная неоплазия
МРТ – магнитно – резонансная томография
КТ – компьютерная томография
СО2 лазер – газовый (углекислотный) лазер
Термины и определения
1. Краткая информация
1.1 Определение
В гортани сравнительно часто встречаются доброкачественные новообразования различного гистологического строения, что в известной степени объясняется постоянным его механическим раздражением, связанным с функцией этого органа. Доброкачественные новообразования гортани нередко приводят к нарушениям фонаторной и дыхательной функций. [1]
Общим для этих опухолей являются «три нет»: они не инфильтрируют окружающие ткани, не метастазируют, не рецидивируют после удаления. Однако клиническая практика показывает, что в гортани встречаются опухоли, доброкачественные по гистологическому строению, которые после их удаления рецидивируют.
Предраковое заболевание, предраковое состояние или предрак гортани – понятие собирательное, так как оно включает несколько нозологических форм.
Изучение предракового состояния заслуживает большого внимания, оставаясь чрезвычайно важной проблемой в оториноларингологии. Своевременное выявление предракового процесса может, в известной степени, предрешать развитие злокачественного образования и, в некоторой степени объясняет причины, условия возникновения и роста опухоли гортани
В вопросах терминологии предопухолевых заболеваний гортани наблюдаются определенные сложности. Вопросы малигнизации предраковых заболеваний гортани и диагностика раннего рака гортани еще не решены. По данным О.В. Черемисиной и Е.Л. Чайнозова диагностические ошибки на догоспитальном уровне продолжают составлять 30-35% случаев, а у госпитализированных пациентов 22,4-35%. Рак insitu выявляется только 2.3-6% случаев, 1 стадия процесса- 23,9%, а 3-4 стадии заболевания составляют 55-60% от первично выявленных опухолей гортани. Ошибочная диагностическая тактика приводит к длительному (от 2 до 8 мес.) неадекватному ведению больных с предраком и ранним раком гортани [7].
1.2 Этиология и патогенез
Среди наиболее частых причин хронического ларингита необходимо выделить длительные голосовые нагрузки, неправильное пользование голосом, фаринголарингеальный рефлюкс, профессиональные вредности, вредные привычки, хронические заболевания легких и инфекционные факторы [9].
В результате продолжительного воздействия приведенных выше факторов нарушается трофика тканей, изменяется их реактивность, развивается дистрофический процесс. В зависимости от глубины этого процесса хронический ларингит подразделяют на катаральный, гиперпластический (гипертрофический) и атрофический.
У больных катаральным ларингитом на первый план выступают расстройства местного кровообращения и изменения со стороны покровного эпителия, который на отдельных участках может метаплазироваться из цилиндрического в плоский, разрыхляется и облущивается. В подэпителиальном слое обнаруживают круглоклеточную инфильтрацию.
Морфологическая сущность гиперпластического ларингита характеризуется разрастанием соединительной ткани в собственном слое слизистой оболочки за счет появления экссудата, что обусловливает утолщение мягких тканей.
Хронический гиперпластический ларингит может быть диффузным и ограниченным. При ограниченном гиперпластическом ларингите различают ограниченные гиперплазии в области голосовых и предцверных складок, гортанных желудочков, меж- черпаловидного пространства.
У больных атрофическим ларингитом наблюдают более глубокие изменения, которые проявляются гиалинизацией соединительной ткани преимущественно в стенках вен и капилляров. В железах также наблюдаются патологические процессы вплоть до жирового перерождения и распада. Нередко выводные протоки слизистых желез сдавливаются гиперплазированной соединительной тканью.
1.3 Эпидемиология
1.4 Кодирование по МКБ 10
J38.0— Паралич голосовых складок и гортани
J38.1— Полип голосовой складки и гортани
D14.1— Доброкачественное новообразование гортани
D14.2— Доброкачественное новообразования трахеи
1.5 Классификация
Важно различать доброкачественные заболевания гортани и опухолеподобные заболевания гортани.
К первым относятся:
Ко второй группе наиболее часто относят:
По классификации ВОЗ от 2003г предраковые заболевая гортани делятся на две большие группы: облигатный и факультативный предрак.
Облигатные предраковые заболевания гортани – это заболевания, с течением времени обязательно переходящие в злокачественное заболевание гортани. К ним относятся: хронический гиперпластический ларингит, дискератозы (лейкоплакия, лейкокератоз, пахидермия и так далее), папилломатоз гортани (в зависимости от типа вируса).
Факультативные предраковые заболевания гортани – заболевания, малигнизация которых возможна, но не является обязательной. К ним относятся: гранулема, рубцовые изменения гортани.Особое внимание следует обратить на случаи, когда заболевание сопровождается дисплазией слизистой оболочки (то есть цитологическими и структурными изменениями эпителия). В настоящее время имеется три наиболее широко применяемые классификации изменений многослойного плоского эпителия гортани (Таблица № 1).
Таблица № 1 Классификация изменений многослойного плоского эпителия гортани
Классификация ВОЗ (2005)
Ларингеальнаяинтраэпителиальная неоплазия плоскоклеточного эпителия (ЛИН) Париж, 2005
Люблянская классификация плоскоклеточных иинтраэпителиальных нарушений
Рак полости рта и ротоглотки
Полость рта и ротоглотка состоит из различных тканей, которые могут стать источниками возникновения как доброкачественных, так и злокачественных опухолей.
Из доброкачественных опухолей следует выделить: эозинофильную гранулему, фиброму, кератоакантому, лейомиому, остеохондрому, липому, шванному, нейрофиброму, папиллому, рабдомиому, одонтогенные опухоли и др.
Как правило, единственным методом лечения таких опухолей является операция, рецидивы после которой встречаются очень редко.
Лейкоплакия, эритроплакия и дисплазия
Появление измененной слизистой оболочки белого цвета может указывать на наличие у больного лейкоплакии. При эритроплакии измененная слизистая оболочка имеет красный цвет, может несколько выступать над поверхностью и легко кровоточить.
Серьезность появившихся изменений слизистой оболочки полости рта и глотки можно уточнить только с помощью биопсии (взятия кусочка ткани для микроскопического исследования) или соскабливания отдельных клеток.
Указанные изменения могут оказаться безобидными и проходить после прекращения воздействия причинного фактора, но могут предшествовать возникновению рака.
Такое предопухолевое состояние носит название дисплазии.
Различают незначительную, умеренную и тяжелую степени дисплазии. Зная степени дисплазии, можно прогнозировать (предсказывать) вероятность самоизлечения, исчезновения после лечения или превращения в злокачественную опухоль.
Без правильного лечения 5% лейкоплакий в течение 10-летнего периода перерождается в рак.
Эритроплакия является более серьезным состоянием, при котором почти в 50% случаев после биопсии устанавливается диагноз рака.
Более 90% опухолей полости рта и ротоглотки представляют плоскоклеточный рак, развивающийся из покровных (эпителиальных) клеток.
Веррукозная (бородавчатая) карцинома является разновидностью плоскоклеточного рака и составляет 5% от всех опухолей полости рта. Этот вид рака относится к опухолям низкой степени злокачественности, редко дает метастазы, но может глубоко распространяться в окружающие ткани. В связи с этим рекомендуется широкое удаление опухоли в пределах здоровых тканей.
Малые слюнные железы, расположенные в слизистой оболочке полости рта и глотки, могут стать источниками возникновения различных видов рака, таких как аденоидная кистозная карцинома, мукоэпидермоидный рак и полиморфная аденокарцинома низкой степени злокачественности.
В миндалинах и основании языка находится лимфоидная ткань, из которой могут развиваться лимфомы (неходжкинская лимфома/лимфосаркома и болезнь Ходжкина/лимфогранулематоз).
Как часто возникают злокачественные опухоли полости рта и ротоглотки?
В 2002 г. в России было выявлено 10215 случаев злокачественных опухолей полости рта и глотки, причем мужчины заболевали почти в 4 раза чаще женщин.
По предварительным данным, в США в 2004 г. может быть выявлено 28260 случаев рака полости рта и ротоглотки.
За последние 20 лет наблюдается снижение, как заболеваемости, так и смертности от этого вида рака.
Факторы риска развития рака полости рта и ротоглотки
В настоящее время известны некоторые факторы, которые повышают вероятность развития рака полости рта и ротоглотки.
Возраст. Вероятность развития рака полости рта и ротоглотки повышается с возрастом, особенно после достижения 35-летнего возраста.
Пол. Рак полости рта более чем в 2 раза чаще возникает у мужчин по сравнению с женщинами.
Табак. 90% больных злокачественными опухолями полости рта и ротоглотки указывают на употребление ими табака в виде курения или жевания. Риск возникновения рака повышается с количеством выкуренных сигарет или табака, употребленного при жевании.
Среди курильщиков рак полости рта и ротоглотки возникает в 6 раз чаще по сравнению с некурящими людьми.
У 35% больных, продолжающих курить после излечения рака, впоследствии развиваются другие злокачественные опухоли полости рта, ротоглотки или гортани по сравнению с 6% у лиц, прекративших курение.
У курильщиков трубки имеется значительный риск возникновения рака губы.
Жевательный табак чаще всего вызывает рак щеки, десен и губы и повышает риск развития рака этих локализаций в 50 раз.
Работа или проживание среди курильщиков (пассивное курение) также является фактором риска возникновения рака полости рта и ротоглотки.
Алкоголь. Употребление спиртных напитков существенно повышает риск рака полости рта и ротоглотки среди курильщиков.
75-80% больных раком полости рта указывают на употребление алкоголя в значительных количествах. У пьющих людей рак этой локализации встречается в 6 раз чаще по сравнению с непьющими людьми.
Ультрафиолетовое излучение. 30% больных раком губы имели работу, связанную с длительным пребыванием на открытом воздухе.
Раздражение. Предполагается, что плохо подогнанный зубной протез, вызывающий раздражение слизистой оболочки полости рта, может повышать риск развития рака полости рта.
Питание. Неполноценное питание с низким содержанием овощей и фруктов повышает риск рака полости рта и ротоглотки.
Угнетение иммунной системы при приеме специальных препаратов, например, с целью предотвращение отторжения пересаженных органов, может повышать риск возникновения рака полости рта и ротоглотки.
Профилактика рака полости рта и ротоглотки
Большинство случаев рака полости рта и ротоглотки можно предотвратить, если избегать воздействия известных факторов риска.
Если же Вы курите и употребляете алкоголь даже в течение длительного времени, то отказ от этих привычек в значительной степени снизит риск возникновения рака этих локализаций.
Избегайте пребывания на солнце в середине дня, когда воздействие ультрафиолетового излучения наибольшее, тем самым Вы снизите риск развития рака губы и кожи.
Полноценное питание с употреблением большого количества овощей и фруктов несколько раз в день и продуктов из зерна грубого помола будет способствовать снижению возникновения рака полости рта и ротоглотки.
Диагностика рака полости рта и ротоглотки
Многие злокачественные опухоли полости и ротоглотки могут быть выявлены на ранних стадиях самими больными или во время осмотра врачом.
Признаки и симптомы рака полости рта и ротоглотки
При наличии одного или нескольких ниже перечисленных признаков или симптомов в течение 2 и более недель необходимо, не откладывая, проконсультироваться у врача.
Следует указать на то, что указанные изменения не обязательно имеют отношение к раку и могут быть при ряде других неопухолевых заболеваниях. Тем не менее, только врач может выяснить причину подобных изменений.
Методы диагностики рака полости рта и ротоглотки
При беседе врач расспросит Вас о появившихся симптомах, факторах риска и перенесенных заболеваниях. После этого он осмотрит голову, шею, полость рта, прощупает лимфатические узлы.
При необходимости будет вызван отоларинголог- специалист по заболеваниям уха, горла и носа, который может назначить дополнительное обследование.
Назофарингоскопия, фарингоскопия, ларингоскопия (осмотр, соответственно, полости носа, глотки и гортани) с помощью зеркала или специального инструмента позволяет осмотреть указанные области и сделать при необходимости биопсию (взятие кусочка ткани для исследования).
С целью подтверждения диагноза опухоли материал может быть получен в результате соскоба в области подозрительного участка, пункции тонкой иглой или хирургического удаления части опухоли.
Анализ периферической крови позволяет оценить общее состояние больного и обнаружить анемию (малокровие), а при биохимическом анализе крови можно заподозрить поражение печени и костей.
Рентгенография грудной клетки дает возможность выявить поражение легочной ткани, что встречается редко, но возможно при распространенном опухолевом процессе.
Компьютерная томография (КТ), иногда с дополнительным введением контрастного вещества, помогает определить размер, форму и расположение опухоли, а также наличие увеличенных лимфатических узлов.
Магнитно-резонансная томография (МРТ) дает возможность получить дополнительную к КТ информацию, особенно в отношении спинного и головного мозга.
При позитронно-эмиссионной томографии (ПЭТ) используется радиоактивная глюкоза, которая накапливается в опухолевых клетках. Этот метод особенно оправдан для выявления пораженных лимфатических узлов.
Определение стадии рака полости рта и ротоглотки
Стадия 0 означает самую раннюю фазу развития рака, когда опухоль еще не вышла за пределы слизистой оболочки полости рта или ротоглотки.
Возрастание стадии указывает на большую распространенность процесса. Под стадией IV подразумевается поражение отдаленных от первичной опухоли органов.
Рецидив рака означает возврат болезни в области первичного расположения опухоли или в отдалении от основного очага.
Лечение рака полости рта и ротоглотки
При лечении больных раком полости рта и ротоглотки используют хирургический, лучевой и лекарственный методы. При этом в зависимости от стадии опухоли применяют один или несколько методов терапии.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Для хирургического лечения опухолей полости рта и ротоглотки могут быть использованы различные операции с учетом уточнения местоположения опухоли и стадии процесса, а также необходимости выполнения реконструктивных (восстановительных) вмешательств с целью восстановления утраченных функций.
У больных с подвижной опухолью в полости рта выполняется удаление опухоли без иссечения костной ткани. В случае ограниченной подвижности опухоли и отсутствии изменений в кости (на рентгеновских снимках) производится удаление опухоли вместе с частью челюсти. Явное поражение челюсти, видимое на рентгенограммах, требует более широкого иссечения костной ткани.
При поражении губы в отдельных случаях может быть использован специальный хирургический микрографический метод, при котором опухоль удаляется слоями и исследуется под микроскопом. Это позволяет полностью удалить опухоль и максимально сохранить нормальные ткани губы.
Злокачественные опухоли полости рта и ротоглотки часто распространяются в лимфатические узлы шеи. В этих случаях показана операция удаления их и подозрительных лимфатических узлов. Объем операции зависит от степени распространения опухоли и может быть значительным, вплоть до удаления мышц, нервов и сосудов.
Побочные эффекты и осложнения при оперативном удалении лимфатических узлов связаны с повреждением нервов: онемение уха, затруднение поднятия руки над головой, опущение нижней губы. Эти явления могут постепенно пройти, но могут и остаться навсегда, если нерв был полностью удален.
В некоторых случаях при больших опухолях ротоглотки, приводящих к затруднению дыхания, выполняется трахеотомия (рассечение трахеи) и введение трубки в трахею для восстановления дыхания. После удаления опухоли трубка извлекается и обычное дыхание восстанавливается.
ЛУЧЕВАЯ ТЕРАПИЯ
Лучевая терапия может быть основным методом лечения у больных с небольшими опухолями полости рта и ротоглотки. У пациентов с опухолями значительных размеров лучевой метод используют наряду с операцией для уничтожения оставшихся опухолевых клеток. Лучевую терапию также применяют для облегчения боли, прекращения кровотечения, устранения затрудненного глотания.
При опухолях полости рта и ротоглотки наиболее часто используют наружное облучение. Лечение проводится 5 раз в неделю в течение 5-7 недель.
У некоторых больных может быть применена брахитерапия (внутреннее облучение). При этом в опухоль или вблизи нее на определенное время вводятся металлические стержни, содержащие радиоактивный материал. Перед выпиской домой эти стержни удаляются.
В ряде случаев используют как наружное, так и внутреннее облучение.
Побочные эффекты лучевой терапии: покраснение кожи, сухость во рту, боль в горле, осиплость голоса, частичная потеря вкуса, слабость. Из осложнений лечения могут возникнуть: повреждение щитовидной железы и сосудов, питающих головной мозг.
ХИМИОТЕРАПИЯ
Под химиотерапией подразумевается применение противоопухолевых препаратов. Ее можно использовать перед операцией или лучевой терапией для сокращения размеров опухоли. В ряде случаев химиотерапию применяют в сочетании с облучением или операцией.
Для химиотерапии рака полости рта и ротоглотки наиболее часто используются цисплатин и 5-фторурацил. Кроме того, могут быть применены и другие препараты: метотрексат, блеомицин, карбоплатин. Препараты используют как в отдельности, так и в комбинации для усиления противоопухолевого эффекта.
Побочные эффекты химиотерапии могут проявляться в виде тошноты, рвоты, потери аппетита, облысения, появления язв во рту, утомляемости, повышенной восприимчивости к инфекции, кровоточивости. Большинство побочных эффектов со временем проходит, некоторые из них, например, нарушение слуха при применении цисплатина, могут быть стойкими.
Результаты лечения рака полости рта и ротоглотки
У больных с 0 стадией рака полости рта и ротоглотки длительная выживаемость составляет 95-100%, однако в случае рецидива (возврата) болезни может потребоваться более серьезное оперативное вмешательство или лучевая терапия. Этим больным нужно знать о том, что курение может способствовать развитию другой злокачественной опухоли.
У пациентов с III-IV стадиями рака полости рта и ротоглотки применяют 2 или все 3 метода лечения. При этом длительная выживаемость колеблется от 20 до 50%.
Что происходит после окончания лечения рака полости рта и ротоглотки?
После проведенного лечения по поводу рака полости рта и ротоглотки у больного могут возникнуть проблемы с речью и глотанием. Специалисты (логопед, диетолог) дадут консультацию и назначат соответствующие процедуры для устранения имеющихся проблем.
У больных, перенесших лечение по поводу злокачественных опухолей полости рта и ротоглотки, имеется повышенный риск развития рецидива или новой опухоли. Рецидивы обычно возникают в течение первых 2 лет после окончания лечения, поэтому пациенты должны находиться под тщательным врачебным наблюдением и проходить обследование.
У 30-40% больных, получавших лучевую терапию, могут быть низкие уровни гормонов щитовидной железы. Таким пациентам показана консультация эндокринолога и назначение соответствующей терапии.
Доказано, что у больных, перенесших лечение по поводу рака полости рта и ротоглотки, имеется повышенный риск развития рецидива или новой опухоли, особенно если они курят или злоупотребляют алкогольными напитками.
Поэтому настоятельно рекомендуется избавиться от этих привычек.
Дисплазия горла что такое
II градация: промежуточная степень дисплазии с гиперплазией базальных клеток, утрата полярности базальных клеток, умеренно выраженный полиморфизм, слегка повышенный митотический индекс и иногда дискератоз. Клинически II градацию рассматривают как предраковое состояние.
III градация: высокая степень дисплазии с гиперплазией базальных клеток и потерей ими полярности, клеточный полиморфизм, высокий митотический индекс, многочисленные очаги дискератоза и нарушение стратификации плоского эпителия. Повышение градации сопровождается переходом в рак in situ, нарушением стратификации эпителия, но не прорастанием в строму.
Рак in situ, по-видимому, является предшественником рака или изолированным сателлитным очагом.
P.S. Плоскоклеточный рак гортани развивается из предраковых изменений эпителия различной давности. Его можно диагностировать на этой стадии с помощью микрохирургического удаления. Эксцизионная биопсия с полным удалением раковых клеток на преинвазивной стадии позволяет не только установить диагноз, но и выбрать тактику лечения.
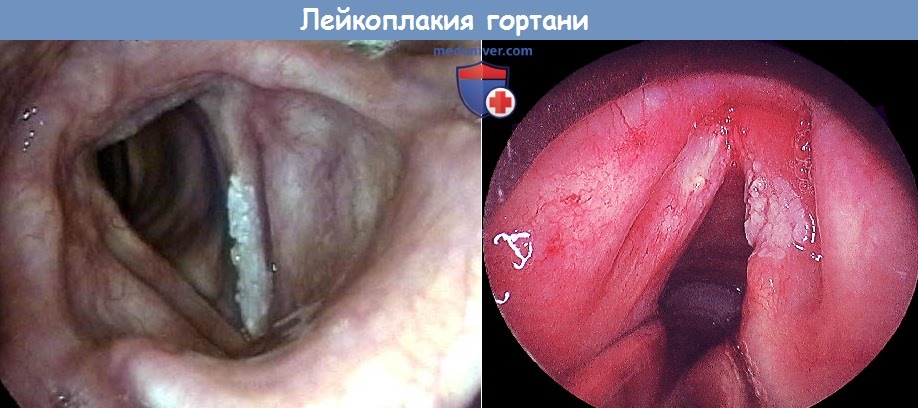
а) Симптомы, клиника лейкоплакии и дисплазии гортани. Охриплость голоса, ощущение инородного тела в горле и постоянное желание откашляться.
б) Этиология и патогенез. В развитии лейкоплакии и рака in situ играют роль экзогенные токсины, например табачный дым, ионизирующее излучение.
в) Диагностика. При микроларингоскопии выявляют грубую утолщенную слизистую оболочку гортани или голосовых складок, иногда втянутость их за счет рубцов и изменение цвета.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Лейкоплакия и другие изменения эпителия полости рта (K13.2)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Лейкоплакия курильщика впервые описана под названием «никотиновый лейкокератоз нёба», как проявление сплошного ороговения твердого и частично мягкого нёба, которые приобретают серовато-белый цвет. Заболевание возникает как реакция слизистой оболочки рта на длительное воздействие продуктами табака при курении или жевании.
Примечание
— другие поражения эпителия полости рта.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Единой классификации не существует. Ниже приведены наиболее широко распространенные варианты.
Классификация лейкоплакии по клинико-морфологическим признакам
1. Плоская.
2. Веррукозная:
— бляшечная;
— бородавчатая.
3. Эрозивная.
4. Лейкоплакия курильщиков.
Классификация ВОЗ
В данной классификации не упоминаются лейкоплакия курильщиков и эрозивная лейкоплакия в виде отдельных форм, но сделан акцент на однородности (гомогенности) или неоднородности (негомогенности) поражения.
Этиология и патогенез
Лейкоплакия
Этиология неизвестна, поэтому довольно часто употребляется термин «идиопатическая лейкоплакия». Для отдельных форм (лейкоплакия курильщиков, кератоз гребня альвеолярного отростка, очаговая эпителиальная гиперплазия) предполагается связь с некоторыми факторами (см. раздел «Факторы риска»).
Патоморфологически выявляются различные изменения, ни одно из которых не является специфическим. Как правило, это явления гипер- и паракератоза, дисплазии и/или гипертрофии эпителия.
Дисплазия выявляется менее чем в 5% плоской лейкоплакии, тем не менее пятнистая лейкоплакия, эритролейкоплакия (особенно расположенные в передних отделах рта) наиболее часто являются диспластическими образованиями или могут иметь признаки неинвазивной карциномы.
Веррукозная лейкоплакия
Этиология неизвестна. Заболевание статистически не связано с курением, алкоголем или иммунодефицитом. В отдельных случаях идентифицировались такие факторы как вирус папилломы человека (особенно 13 и 16 типов) и врожденные мутации некоторых генов.
Эритроплакия
Этиология неизвестна. В большинстве случаев эритроплакия гистологически характеризуется как дисплазия эпителия, которая более склонна к злокачественной трансформации, чем лейкоплакия.
Очаговая эпителиальная гиперплазия рта или языка
Возбудителем служит вирус папилломы человека типов 13 и 32, который передается при поцелуях. Репликация вируса в эпителиальных клетках у детей и подростков приводит к образованию мягких разрастаний, которые представляют собой небольшие уплощенные папулы розового или белесовато-розового цвета. В дальнейшем папулы увеличиваются, могут сливаться, придавая пораженной слизистой оболочке вид «булыжной мостовой». Иногда разрастания спонтанно регрессируют, однако если они сохраняются длительное время, их иссекают.
Эпидемиология
Возраст: преимущественно взрослый
Признак распространенности: Редко
Соотношение полов(м/ж): 2
Лейкоплакия
Пол: преобладание мужчин.
Распространенность: менее 1%.
Возраст: в большинстве случаев от 40 до 70 лет. Примерно 80% пациентов имеют возраст старше 40 лет, что не исключает появления лейкоплакии у детей.
Эритроплакия и пятнистая лейкоплакия
Пол: преимущественно мужчины.
Распространенность: редко.
Возраст: преимущественно старше 50 лет.
Лейкоплакия курильщика
Пол: нет различий.
Возраст: в основном старше 50 лет.
Распространенность: напрямую коррелирует с распространенностью курения и жевания табака в популяции. Считается, что у одного из 100 лиц, употребляющих табак развивается данная патология.
Очаговая эпителиальная гиперплазия рта или языка
Пол: нет различий.
Возраст: преимущественно подростковый и молодой.
Распространенность: почти исключительно в закрытых общинах индейцев Южной и Северной Америки, эскимосов. Описанные случаи среди лиц европеоидной расы ограничиваются десятками (например, около 20 случаев в Швеции и столько же в Норвегии).
Оценочная распространенность 0,11% от всех пациентов европейской расы с заболеваниями слизистой оболочки полости рта.
Факторы и группы риска
В случаях неидиопатической лейкоплакии, инициация заболевания может зависеть от внешних местных факторов и/или предрасполагающих внутренних факторов.
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Общая информация
Жалобы могут отсутствовать или же сводятся к чувству неловкости из-за шероховатости слизистой оболочки при разговоре, жевании. Некоторые больные ощущают жжение. Как правило, пациенты жалуются также на постоянную сухость во рту.
По линии смыкания зубов плоская форма лейкоплакии имеет вид тонкой пленки сероватого цвета. Также здесь могут определяться отпечатки зубов.
При поражении углов рта очаг представлен в виде треугольника беловатого цвета с вершиной, обращенной в полость рта.
Если поражается красная кайма губ, то очаги лейкоплакии имеют вид серой пленки, иногда заходящей на слизистую оболочку губы.
Данная форма лейкоплакии редко располагается на языке, но если такие случаи встречаются, то обычно поражению подвергается слизистая оболочка боковых поверхностей языка. Очаги изменения имеют округлую форму белого цвета. В месте расположения элементов сыпи сосочки языка сглажены. Элементы поражения, локализующиеся на слизистой дна полости рта, представлены белой, трудно снимающейся пленкой.

При эрозивной лейкоплакии различной формы и величины эрозии образуются в очагах плоской и веррукозной лейкоплакии, возможно одновременное появление трещины. Эта форма заболевания может наиболее часто сопровождаться болевыми ощущениями.
Эритроплакия. Пятно преимущественно красного цвета любой локализации. Как правило, поверхность неоднородная, могут отмечаться эрозии.
Лейкоплакия курильщиков
Развивается остро. Клиническая картина проявляется как плоская лейкоплакия: во рту образуются четко ограниченные участки слизистой, которые выглядят как мутная, не снимаемая пленка. Эти пятна сначала имеют белый цвет, но со временем под действием табака темнеют до черного. На их фоне видны маленькие красноватые бугорки с крошечными отверстиями – воспаленными выводными протоками слюнных желез. При более тщательном осмотре можно найти очаги болезни на нижней губе, на слизистой оболочке щек.
Веррукозная лейкоплакия
Встречается в двух клинических формах: бляшечной и бородавчатой.
При бляшечной форме очаги лейкоплакии выглядят как ограниченные бляшки, которые возвышаются над окружающей слизистой оболочкой, имеют неправильную форму, шероховатую поверхность и четкие границы.
Бородавчатая форма встречается чаще, чем бляшечная. При ней определяются бугристые образования, возникающие над окружающей слизистой оболочкой; иногда имеются отдельные бородавчатые нарастания.
Слизистая, окружающая очаг воспаления выглядит несколько ярче обычной, заметно хроническое воспаление. Регионарные лимфатические узлы не увеличены.
Очаговая гиперплазия
Заболевание поражает только слизистую оболочку рта, чаще всего внутреннюю часть губ, слизистую щек или дна рта. Тем не менее, в процесс также могут быть вовлечены десны и миндалины.
В динамике поражения могут уменьшаться и возрастать, соответствуя, по-видимому, периодам обострения течения инфекции. Более молодые пациенты, на ранней стадии имеют множественные узелковые очаги поражения, в то время как более старые пациенты имеют зачастую меньшее количество очагов или даже единственный очаг, представленный, как правило, плоской папулой.
Лейкоэдема
Проявляется пленчатыми или пятнистыми очагами с опалесцирующей, беловато-серого цвета морщинистой поверхностью, аналогичной лейкоплакии. При растяжении слизистой пятно приобретает нормальный цвет. Некоторыми авторами описывается как локальный отек эпителиального слоя.
Диагностика
Лабораторная диагностика
1. Основным методом, подтверждающим диагноз, является биопсия, которая может выполняться неоднократно. Инцизионная биопсия предпочтительнее браш- или аппликационной биопсии. Последним достижением считается обработка изображений биопсии с применением компьютерного анализа.
2. Лейкоплакия довольно часто сочетается с кандидозной инфекцией. Различные тесты на наличие кандидозной инфекции считаются необходимыми.
3. При очаговой гиперплазии эпителия и веррукозной лейкоплакии полезными могут считаться тесты (ПЦР) на выявление вируса папилломы человека различных типов.
Дифференциальный диагноз
Осложнения
Лечение
Общие принципы терапии
1. Прекращение курения, жевания табака, употребления алкоголя, а также коррекция других раздражающих факторов, если они выявлены. Модификация факторов, в некоторых случаях, может привести к спонтанному излечению.
3. Фотодинамическая терапия считается перспективным методом, но требует дальнейшего изучения.
4. Системное применение ретиноидов сопряжено с их высокой токсичностью. Имеются отдельные исследования, показывающие эффективность применения бета-каротина. По-видимому, эффект сохраняется только при непрерывном приеме. Допустимо начальное применение локальных ретиноидов в течение 3-6 недель с последующей оценкой и принятием решения об операции.
5. Применение локальных цитостатиков (изотретиноин гель, 0,1%) изучается, но пока не имеет достаточной однородности эффекта. Необходимо применять длительными курсами (более 8 недель).
6. Применение интерферонов (локально и системно) обсуждается при очаговой гиперплазии.
7. Диета богатая овощами и фруктами может предотвратить рак.
Прогноз
Лейкоэдема считается доброкачественной, склонной к самоизлечению патологией.
Фокальная гипертрофия эпителия очень редко, но может трансформироваться в рак.