глибомет или глюкофаж что лучше
Оценка эффективности отечественных гликлазида и метформина в различных схемах лечения сахарного диабета 2-го типа
В настоящее время прогрессирование распространенности сахарного диабета (СД) 2 го типа в мире приобрело характер «неинфекционной эпидемии».
В настоящее время прогрессирование распространенности сахарного диабета (СД) 2-го типа в мире приобрело характер «неинфекционной эпидемии». Важнейшая цель терапии СД 2-го типа — проведение интенсивной сахароснижающей терапии и достижение целевых значений показателей углеводного и липидного обмена у пациентов с СД для профилактики прогрессирования сосудистых осложнений, являющихся основной причиной летальности у этой категории больных. Традиционный вариант комбинированной терапии предполагает коррекцию двух ключевых звеньев патогенеза СД 2-го типа: инсулинорезистентности и дисфункции бета-клеток. Медикаментозное лечение начинают с препарата метформина с последующей титрацией дозы, требуемой для получения максимальной терапевтической эффективности. Но даже если у пациентов удалось достигнуть хорошего уровня гликемического контроля на монотерапии, в дальнейшем все равно возникает потребность в назначении комбинированного лечения для воздействия на основные звенья патогенеза СД.
Наиболее часто применяемой комбинацией пероральных сахароснижающих препаратов (ПССП) является сочетание метформина и препарата сульфонилмочевины [1]. Метформин снижает инсулинорезистентность, способствует нормализации показателей липидного обмена [2, 3]. В последнее время все больше работ подтверждают непрямое антиоксидантное действие метформина. Гликлазид модифицированного высвобождения действует медленно и равномерно в течение 24 часов, что позволяет применять его один раз в сутки. Исследование ADVANCE, в котором в качестве сахароснижающего препарата использовался гликлазид (Диабетон МВ), показало снижение риска микрососудистых осложнений, преимущественно нефропатии, при интенсивном лечении, и была выявлена тенденция к снижению макрососудистого риска. Также ранее было доказано, что гликлазид обеспечивает прямое превентивное действие на сердечно-сосудистую систему, связанное главным образом с уникальным антиоксидантным эффектом, приводящим к подавлению окисления ЛПНП и уменьшению выработки свободных радикалов [4].
В России препараты метформина и гликлазида производятся под названиями «Глиформин» и «Глидиаб МВ». Настоящее исследование было проведено с целью оценки терапевтической эффективности препарата Глидиаб МВ в монотерапии и в комбинации с препаратом Глиформин.
Цели исследования
Материалы и методы исследования
Математическая обработка полученных данных проводилась с использованием программного комплекса Statistica.
Дизайн исследования
После подписания информированного согласия, всем пациентам осуществлялось определение уровня гликированного гемоглобина (HbA1c ), после чего методом простой рандомизации они были распределены на три группы. Пациентам группы 1, исходно находившимся на монотерапии Диабетоном МВ (гликлазидом), назначался препарат Глидиаб МВ. Пациентам группы 2 без изменения дозы гликлазида, принимавшегося ранее в виде монотерапии, назначался препарат Глидиаб МВ и дополнительно к терапии был назначен препарат Глиформин в дозе от 500–850 мг до 1000 мг (в зависимости от исходных показателей гликемии и ИМТ). Пациентам группы 3, принимавшим ранее комбинацию препаратов метформина (Глюкофаж, Сиофор) и гликлазида (Диабетон МВ), были назначены Глидиаб МВ и Глиформин в эквивалентных либо увеличенных дозах в зависимости от исходных показателей углеводного обмена. Целевое значение гликемии натощак составляло 4,4–6,1 ммоль/л. По данным дневника самоконтроля, доза препаратов титровалась в течение периода наблюдения.
Всем пациентам исходно и на последнем визите проводилось измерение гликемии натощак и определение уровня гликированного гемоглобина, а также оценка антропометрических и лабораторных показателей.
Критериями исключения являлись стандартные противопоказания к использованию препаратов, а также нарушение функции печени и почек, выявленные при исследовании лабораторных показателей на визите скрининга.
Результаты исследования
Из 40 пациентов, включенных в исследование, 36 успешно завершили программу лечения. 4 пациента преждевременно выбыли из протокола наблюдения по причине развития нежелательного явления (1), неявки на визит (2) и отказа от лечения (1).
Из 36 пациентов, завершивших программу лечения, 8 были включены в группу 1, 9 — в группу 2, 19 — в группу 3.
Динамика показателей ИМТ, HbA1c и гликемии натощак представлена в табл. 1.
Глюкованс: преимущества лечения сахарного диабета 2 типа фиксированной комбинацией
Опубликовано в журнале:
«ДИАБЕТ. ОБРАЗ ЖИЗНИ», 2008, № 4, с. 17-18
Л. В. Кондратьева, к.м.н., доцент кафедры эндокринологии и диабетологии с курсом эндокринной хирургии ГОУ ДПО РМАПО Росздрава
В настоящее время хорошо известно, что сахарный диабет 2 типа — хроническое заболевание, имеющее прогрессирующее течение. Действительно, нарушение секреции инсулина р-клетками поджелудочной железы начинается примерно за десять лет до момента установления диагноза. Если считать, что в среднем скорость снижения секреции инсулина составляет примерно 6% в год, то к моменту выявления сахарного диабета нормально функционируют уже только около 50% общего количества р-клеток поджелудочной железы.
Согласно современным представлениям основу сахарного диабета 2 типа составляют сниженная чувствительность к действию инсулина и недостаточность продукции инсулина вследствие нарушения либо его синтеза, либо его секреции (рис. 1). Поэтому и лечение сахарного диабета 2 типа должно быть направлено на исправление этих основных патофизиологических дефектов.
Лечение сахарного диабета 2 типа, согласно стандартизованному алгоритму ADA/EASD 2006 года, начинают с модификации образа жизни пациента одновременно с назначением терапии препаратом метформин (глюкофаж), причем независимо от массы тела пациента.
Как известно, сахарный диабет 2 типа очень часто манифестирует на фоне ожирения, поэтому первоочередной задачей лечения является борьба с лишним весом. Уменьшение массы тела диктует необходимость изменения стиля жизни, включающего правильное питание, физические нагрузки, уменьшение стрессовых ситуаций. Пациентам с избыточной массой тела или ожирением рекомендуется низкокалорийное питание. При этом исключаются легкоусвояемые углеводы, уменьшается содержание жиров в суточном рационе до 30% и ограничивается потребление холестерина (менее 300 мг в сутки). Целесообразно в пищевой рацион включать продукты с высоким содержанием пищевых волокон, сократить прием алкоголя. Независимо от возраста, пациентам показаны ежедневные дозированные физические нагрузки. Адекватной нагрузкой считается ходьба в среднем в течение 30—60 минут, по крайней мере, пять дней в неделю. Как известно, физическая активность повышает поглощение глюкозы мышцами и улучшает чувствительность тканей к действию инсулина. Одновременно к изменению образа жизни пациента подключается медикаментозная терапия — метформин (Глюкофаж). Основное действие этого препарата направлено на повышение чувствительности к действию инсулина печени, мышц и жировой ткани, подавление повышенной продукции глюкозы печенью. Также препарат оказывает благоприятный эффект на липидный обмен посредством уменьшения концентрации свободных жирных кислот и триглицеридов. Важной особенностью в действии метформина является замедление всасывания углеводов из кишечника, что способствует уменьшению гипергликемии после приема пищи, которая ассоциируется с развитием сердечно-сосудистых заболеваний. Кроме того, показано, что метформин снижает свертываемость и вязкость крови, а также стабилизирует количество тромбоцитов, препятствуя образованию тромбов в сосудах. Положительное влияние метформина на систему гемостаза, реологические свойства крови, процессы метаболизма в значительной степени нивелирует риск развития и прогрессирования сердечно-сосудистых заболеваний у больных сахарным диабетом 2 типа. Необходимо также отметить, что метформин — это единственный препарат, который способствует снижению массы тела, что очень важно, поскольку за нормализацией веса, как известно, следует улучшение тканевой чувствительности к собственному инсулину. В свою очередь, это ведет к улучшению некоторых биохимическиъх параметров, в частности, снижению гиперинсулинемии, гипергликемии, гипертриглицеридемии. Все это в совокупности, возможно, и мотивирует пациента на продолжение дальнейшего лечения. Доза метформина увеличивается постепенно (в течение одного—двух месяцев) до максимально эффективной и переносимой. При отсутствии эффективности терапевтических мероприятий (о чем свидетельствует высокий уровень гликированного гемоглобина >7% в течение 2—3-х месяцев) рекомендуется интенсифицировать сахароснижающую терапию.
Для стимуляции секреции инсулина р-клетками поджелудочной железы используются препараты сульфанилмочевины (глибенкламид, глимепирид, гликвидон, гликлазид). Наиболее выраженной сахароснижающей активностью обладает глибенкламид. В последние годы все чаще применяют его микронизированную форму, когда в одной таблетке доза препарата меньше, но по своей сахароснижающей активности и абсорбции (всасыванию) она превосходит немикронизированный эквивалент. Основная цель сульфаниламидных препаратов заключается в нормализации глюкозы после приема пищи. Наверное, при чтении этой статьи читатели задумались над вопросом: «Какое количество таблеток и сколько раз их нужно принимать в течение суток, чтобы воздействовать на восстановление тех самых нарушенных механизмов, которые составляют основу сахарного диабета 2 типа?» Да, действительно, порой приходится принимать большое количество таблеток, и не только сахароснижающих, но и в связи с другими сопутствующими заболеваниями. Согласны мы и с тем, что это не повышает качество жизни больного человека и не утверждает его приверженность к проводимому лечению. И для нас не секрет, что пациенты не всегда четко следуют рекомендациям врача по приему препаратов. Мы прекрасно понимаем, что иногда можно случайно забыть принять таблетки, и особенно часто это случается с людьми пожилого возраста. В ряде случаев, как ни странно, пациенты сознательно пропускают прием препаратов: например, утром из-за их суммарно большого количества в один прием, либо переносят время приема лекарств на другие часы, когда суммарно их не так много (допустим, на вечер). Беда заключается в том, что, если это окажутся именно сахароснижающие препараты, то их суммарная доза уже удвоится. То, что за этим последует, не заставит себя долго ждать и, скорее всего, приведет к развитию гипогликемического состояния. Последствия гипогликемии, особенно у пациентов пожилого возраста, могут оказаться непредсказуемыми, вплоть до развития инфаркта миокарда, инсульта и т. д.
В настоящее время для улучшения качества жизни пациентов с сахарным диабетом 2 типа в клинической практике используют препараты с фиксированной комбинацией лекарственных компонентов. Одним из таких препаратов является Глюкованс. Что представляет собой этот препарат?
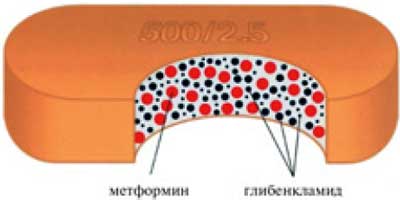
Глюкованс — это фиксированная комбинация метформина 500 мг и глибенкламида 2,5 мг и 5 мг в одной таблетке. Необходимо отметить, что глибенкламид в препарате Глюкованс представлен в виде микронизированной формы. Уникальная система доставки глибенкламида, который содержится в матриксе растворимого метформина в виде частиц строго определенного размера, способствует более быстрому его поступлению в кровоток после приема пищи, поэтому препарат можно принимать вместе с едой (рис. 2).
Рис. 2. Схематичное изображение таблетки Глюкованса.
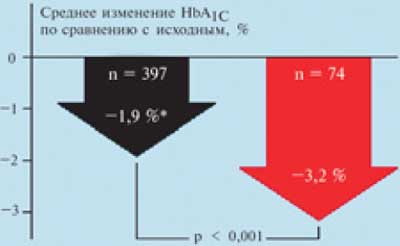
Также следует заметить, что активность глибенкламида в составе Глюкованса такая же, как и при приеме только глибенкламида, но пик концентрации глибенкламида наступает раньше. Как представлено на рис. 3, эффективность по достижению компенсации углеводного обмена на фоне применения Глюкованса значительно выше по сравнению с использованием монотерапии глибенкламидом и метформином.
Рис. 3. Глюкованс более эффективно снижает HbA1c, чем комбинация метформина и глибенкламида
Средние конечные дозы
| Глюкованс ® : метформин 764 мг глибенкламид 5 мг |
| Метформин+глибенкламид: метформин 1384 мг глибенкламид 10 мг |
Комбинация этих двух компонентов в составе препарата Глюкованс обеспечивает патогенетический подход в лечении сахарного диабета 2 типа, а также позволяет сократить количество таблеток в один прием, что безусловно, улучшает качество жизни пациентов сахарным диабетом 2 типа.
Инсулинорезистентность и пути ее коррекции при сахарном диабете 2 типа
Инсулинорезистентность — это недостаточный биологический ответ клеток на действие инсулина при его достаточной концентрации в крови. Биологические эффекты инсулина могут быть объединены в четыре группы: очень быстрые (секунды): гиперполяризация мембран
Инсулинорезистентность — это недостаточный биологический ответ клеток на действие инсулина при его достаточной концентрации в крови. Биологические эффекты инсулина могут быть объединены в четыре группы:
Таким образом, понятие инсулинорезистентности не сводится только к параметрам, характеризующим метаболизм углеводов, а включает также изменение метаболизма жиров, белков, функции эндотелия, экспрессии генов и др.
Можно выделить целый ряд заболеваний и физиологических состояний, сопровождающихся инсулинорезистентностью. Основные из них следующие (М. И. Балаболкин, 2001):
Термин «инсулинорезистентность» не следует отождествлять с «синдромом инсулинорезистентности» или «метаболическим синдромом», описанным G. Reaven (1988) и включающим в себя: нарушение толерантности к глюкозе (или СД 2 типа), артериальную гипертензию, гиперурикемию, гиперкоагуляцию, микроальбуминурию и некоторые другие системные нарушения.
Свое биологическое действие на уровне клетки инсулин осуществляет через соответствующий рецептор. Инсулиновый рецептор представляет собой белок, состоящий из двух α- и двух β-субъединиц. α-субъединица располагается на наружной поверхности клеточной мембраны, именно с ней связывается инсулин. β-субъединица является трансмембранным белком и обладает тирозинкиназной активностью, которая не проявляется при отсутствии инсулина. Присоединение инсулина к центру связывания на α-субъединицах активирует фермент, причем субстратом служит сам этот фермент, т. е. происходит аутофосфорилирование β-субъединицы рецептора инсулина по нескольким тирозиновым остаткам. Фосфорилирование β-субъединицы, в свою очередь, приводит к изменению субстратной специфичности фермента: теперь он способен фосфорилировать другие внутриклеточные белки — субстраты инсулинового рецептора (СИР). Известны СИР-1, СИР-2, а также некоторые белки семейства STAT (signal transducer and activator of transcription — переносчики сигнала и активаторы транскрипции). Фосфорилирование СИР ведет к плейотропной реакции клетки на инсулиновый сигнал. Мыши лабораторной линии, лишенные гена СИР-1, проявляют резистентность к инсулину и сниженную толерантность при нагрузке глюкозой. Инсулин при посредничестве СИР-1 активирует фосфатидилинозитол-3-киназу (ФИ-3-киназу). Активация ФИ-3-киназы является центральным звеном сигнального пути, стимулирующего транслокацию глюкозного транспортера ГЛЮТ-4 из цитозоля в плазматическую мембрану, а следовательно, и трансмембранный перенос глюкозы в мышечные и жировые клетки. Ингибиторы ФИ-3-киназы подавляют и базальное, и стимулированное инсулином потребление глюкозы; в последнем случае ингибируется транслокация ГЛЮТ-4 к мембране (M. Reaven Gerald, 1999).
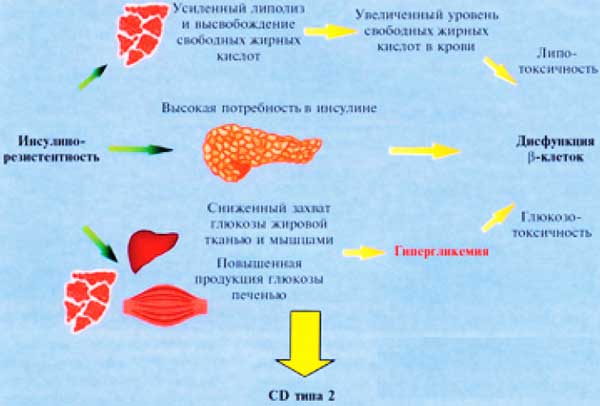
Согласно современным представлениям резистентность периферических тканей (мышечной, жировой и ткани печени) к действию инсулина лежит в основе патогенеза СД 2 типа. Нарушения обменных процессов, наблюдаемые вследствие инсулинорезистентности при СД 2 типа, представлены в таблице 1.
Инсулинорезистентность мышечной ткани является наиболее ранним и, возможно, генетически определяемым дефектом, который намного опережает клиническую манифестацию СД 2 типа. Результаты исследований с применением ядерной магнитно-резонансной спектроскопии (NMR) показали (G. I. Shulman, D. L. Rothman, 1990), что синтез гликогена в мышцах играет принципиальную роль в инсулинобусловленном усвоении глюкозы как в норме, так и при СД 2 типа, вместе с тем нарушение синтеза гликогена является вторичным по отношению к дефектам транспорта и фосфорилирования глюкозы.
Снижение концентрации инсулина в печени характеризуется отсутствием его ингибирующего влияния на процессы глюконеогенеза, снижением синтеза гликогена, активацией процессов гликогенолиза, что в конечном итоге приводит к повышению продукции глюкозы печенью (R. A. DeFronzo, 1990).
Другим звеном, играющим значительную роль в развитии гипергликемии, является резистентность жировой ткани к действию инсулина, а именно резистентность к антилиполитическому действию инсулина. В результате неконтролируемого окисления липидов освобождается большое количество свободных жирных кислот (СЖК). Повышение их уровня ведет к ингибированию процессов транспорта и фосфорилирования глюкозы и, как следствие, к снижению окисления глюкозы и синтеза гликогена в мышцах (M. M. Hennes, E. Shrago, 1990). Таким образом, изменения жирового обмена, а именно метаболизма СЖК, способствуют нарушению утилизации глюкозы тканями.
Избыток СЖК активизирует процессы глюконеогенеза, влияет на синтез липопротеидов в печени, приводя к повышенному образованию липопротеинов очень низкой плотности (ЛПОНП) и триглицеридов, что сопровождается снижением уровня липопротеинов высокой плотности (ЛПВП) (R. H.Unger, 1995).
Длительное повышение уровня СЖК оказывает прямое повреждающее действие на β-клетки поджелудочной железы, что описано как эффект липотоксичности, результатом которого является снижение секреторной способности β-клеток панкреатических островков.
Состояние инсулинорезистентности и высокий риск развития СД 2 типа характерен для лиц с висцеральным, а не с периферическим характером распределения жировой клетчатки. Возможно, это связано с биохимическими особенностями висцеральной жировой ткани: она слабо реагирует на антилиполитический эффект инсулина. В висцеральной жировой ткани отмечено усиление синтеза фактора некроза опухолей, который снижает активность тирозинкиназы инсулинового рецептора и фосфорилирование СИР-белков. Гипертрофия адипоцитов при абдоминальном типе ожирения приводит к изменению конформации молекулы инсулинового рецептора и нарушению процессов связывания его с инсулином.
Пока β-клетки поджелудочной железы способны вырабатывать достаточное количество инсулина для компенсации перечисленных дефектов и поддерживать состояние гиперинсулинемии, гипергликемия будет отсутствовать. Однако при истощении резервов β-клеток возникает состояние относительной недостаточности инсулина, что проявляется повышением уровня сахара крови и манифестацией диабета. Как показали результаты исследований (Levy et al., 1998), у больных СД 2 типа находящихся только на диете, через 5–7 лет от начала заболевания происходит значительное снижение функции β-клеток, в то время как чувствительность тканей к инсулину практически не меняется. Существует немало клинических доказательств тому, что гиперинсулинемия является независимым фактором риска развития ишемической болезни сердца как у лиц, не имеющих СД 2 типа, так и у больных с СД 2 типа (S. Lebto et al., 2000).
Тактика лечения СД 2 типа должна быть направлена на нормализацию патогенетических процессов, лежащих в основе заболевания, т. е. на уменьшение инсулинорезистентности и улучшение функции β-клеток.
В настоящее время существуют нефармакологические и фармакологические методы коррекции инсулинорезистентности. К нефармакологическим методам относятся низкокалорийная диета, направленная на снижение массы тела, и физические нагрузки — фундамент на котором базируется лечение всех больных СД 2 типа с инсулинорезистентностью. Снижение веса может быть достигнуто при соблюдении низкокалорийной диеты, содержащей менее 30% жиров, менее 10% насыщенных жиров и более 15 г/ккал клетчатки, а также при регулярном режиме физических нагрузок.
Больным могут быть рекомендованы регулярные аэробные физические нагрузки средней интенсивности (пешие прогулки, плавание, равнинные лыжи, велосипед) продолжительностью 30–45 мин от 3 до 5 раз в неделю, а также любой посильный комплекс физических упражнений (J. Eriksson, S. Taimela, 1997). Физические нагрузки стимулируют инсулиннезависимое поглощение глюкозы, при этом индуцированное упражнениями увеличение потребления глюкозы не зависит от действия инсулина. Более того, во время физических нагрузок происходит парадоксальное снижение уровня инсулина в крови. Потребление глюкозы мышцами увеличивается, несмотря на падение уровня инсулина, при этом физическая нагрузка сопровождается перемещением ГЛЮТ-4 из другого пула, нежели под действием инсулина (N. S. Peirce, 1999).
В период дебюта заболевания, до формирования стойкого снижения секреторной функции β-клеток поджелудочной железы, особенно при избыточной массе тела или ожирении, препаратами выбора являются средства, снижающие инсулинорезистентность периферических тканей. К этой группе препаратов относятся бигуаниды и тиазолидиндионы (глитазоны).
В России, как и во всех странах мира, из группы бигуанидов применяется только метформин (сиофор, глюкофаж, глиформин).
Основной механизм действия метформина направлен на устранение продукции глюкозы печенью, а также на снижение инсулинорезистентности мышечной и жировой ткани. Препарат обладает способностью подавлять глюконеогенез, блокируя ферменты данного процесса в печени. В присутствии инсулина бигуаниды увеличивают периферическую утилизацию глюкозы мышцами, активируя тирозинкиназу инсулинового рецептора и транслокацию ГЛЮТ-4 и ГЛЮТ-1 в мышечных клетках. Бигуаниды повышают утилизацию глюкозы кишечником (усиливая анаэробный гликолиз), что проявляется в снижении уровня глюкозы в крови, оттекающей от кишечника. Длительное применение метформина положительно влияет на липидный обмен: приводит к снижению уровня холестерина и триглицеридов в крови. Механизм действия метформина — антигипергликемический, а не гипогликемический. Препарат не снижает содержание глюкозы в крови ниже ее нормального уровня — вот почему при монотерапии метформином отсутствуют гипогликемические состояния. По данным ряда авторов, метформин обладает аноректическим действием. У больных, получающих метформин, наблюдается снижение массы тела, преимущественно за счет уменьшения жировой ткани. Доказано положительное влияние препарата и на фибринолитические свойства крови за счет подавления ингибитора активатора плазминогена-1.
Результаты проспективного исследования, проведенного в Великобритании (UKPDS), показали, что применение метформина с момента установления диагноза снижает смертность от причин, связанных с СД, на 42%, общую смертность — на 36%, а частоту диабетических осложнений — на 32% (Lancet, 1998). Полученные данные свидетельствует о том, что прием метформина достоверно улучшает выживаемость и снижает риск развития осложнений СД 2 типа. При этом в исследовании UKPDS средняя суточная доза метформина (глюкофаж) составляла для большинства пациентов 2000 мг и выше. Именно доза 2000 мг/сут является оптимальной суточной дозой, при которой наблюдается лучший контроль сахара крови.
Показанием к назначению метформина является СД 2 типа на фоне избыточной массы тела или ожирения, при неудовлетворительной компенсации углеводного обмена на фоне диеты и физической нагрузки.
Начальная суточная доза метформина — 500 мг. Через 1 нед от начала терапии при отсутствии побочных эффектов дозу препарата увеличивают. Максимальная суточная доза препарата составляет 3000 мг. Принимают препарат 2–3 раза в день во время еды, что чрезвычайно важно для максимальной эффективности применения. Длительность действия препарата составляет 8–12 ч.
Среди побочных эффектов действия метформина следует отметить диарею, диспепсические расстройства, металлический вкус во рту. Побочные эффекты обычно исчезают при снижении дозы препарата. Упорная диарея является противопоказанием для отмены препарата.
Угнетая глюконеогенез, бигуаниды способствуют увеличению содержания лактата, пирувата, аланина (веществ, являющихся предшественниками глюкозы в процессе глюконеогенеза), что в крайне редких случаях может привести к развитию лактацидоза. Риск развития лактацидоза увеличивается при приеме чрезмерно больших доз препарата, у больных с почечной и печеночной недостаточностью, а также при наличии состояний, сопровождающихся гипоксией тканей.
Противопоказаниями к назначению метформина являются нарушения функций почек (снижение клиренса креатинина ниже 50 мл/мин или повышение креатинина в крови выше 1,5 ммоль/л), злоупотребление алкоголем, беременность, лактация, а также гипоксические состояния любой природы: недостаточность кровообращения, дыхательная недостаточность, анемия, острые инфекции, острый инфаркт миокарда, шок, внутривенное введение йодсодержащих контрастных веществ.
Исследования последних лет показали, что частота летального повышения в крови уровня молочной кислоты на фоне длительного лечения метформином составляет лишь 0,084 случая на 1000 больных в год. Соблюдение противопоказаний к назначению метформина исключает риск развития данного осложнения.
Метформин может применяться как монотерапия или в сочетании с препаратами сульфонилмочевины у больных СД 2 типа. Комбинация бигуанидов и производных сульфонилмочевины является рациональной, поскольку влияет на оба звена патогенеза СД 2 типа: стимулирует секрецию инсулина и улучшает чувствительность тканей к инсулину. В настоящее время разработаны и активно используются комбинированные препараты с фиксированной дозой метформина и производных сульфонилмочевины:
Комбинированные препараты имеют ряд преимуществ. За счет более низких терапевтических доз комбинируемых препаратов отмечается лучшая их переносимость, а также наблюдается меньшее количество побочных эффектов, чем при монотерапии или при раздельном назначении комбинируемых препаратов. При приеме комбинированных препаратов отмечается более высокая комплаентность, поскольку уменьшается количество и кратность приема таблетированных препаратов. Использование комбинированных препаратов дает возможность назначения трехкомпонентной терапии. Наличие различных дозировок препаратов, входящих в состав комбинированного препарата (как для препарата глюкованс), делает возможным более гибкий подбор именно оптимального, нужного соотношения комбинируемых препаратов. Однако строго фиксированная доза препаратов вызывает вместе с тем и ряд трудностей при необходимости изменения дозы только одного из комбинируемых препаратов.
Также у больных СД 2 типа метформин может применяться в комбинации с инсулином в случае выраженной инсулинорезистентности, что позволяет улучшить компенсацию углеводного обмена.
Активация PPARγ изменяет экспрессию генов, вовлеченных в такие метаболические процессы, как адипогенез, передача инсулинового сигнала, транспорт глюкозы (Y. Miyazaki еt al., 2001), что приводит к снижению резистентности тканей к действию инсулина в клетках-мишенях. В жировой ткани действие глитазонов приводит к торможению процессов липолиза, к накоплению триглицеридов, результатом чего является снижение уровня СЖК в крови. В свою очередь, снижение уровня СЖК в плазме способствует усилению процессов поглощения глюкозы мышцами и уменьшает глюконеогенез. Поскольку СЖК оказывают липотоксическое действие на β-клетки, их снижение улучшает функцию последних.
Глитазоны способны увеличивать экспрессию и транслокацию глюкозного транспортера GLUT4 на поверхности адипоцита в ответ на действие инсулина, что усиливает утилизацию глюкозы жировой тканью. Глитазоны оказывают влияние на дифференцировку преадипоцитов, что приводит к увеличению доли более мелких, но более чувствительных к действию инсулина клеток. In vivo и in vitro глитазоны уменьшают экспрессию лептина, влияя таким образом опосредованно на массу жировой ткани (B. M. Spiegelman, 1998), а также способствуют дифференцировке бурой жировой ткани.
Глитазоны улучшают утилизацию глюкозы в мышцах. Как известно, у больных СД 2 типа наблюдается нарушение инсулинстимулированной активности ФИ-3-киназы инсулинового рецептора в мышцах. В сравнительном исследовании было показано, что на фоне терапии троглитазоном инсулинстимулированная активность ФИ-3-киназы возросла почти в 3 раза. На фоне же терапии метформином изменения активности данного фермента не наблюдалось (Yoshinori Miyazaki et al., 2003).
Результаты лабораторных исследований позволили предположить, что глитазоны (росиглитазон) обладают защитным эффектом в отношении β-клеток, препятствуют гибели β-клеток путем усиления их пролиферации (P. Beales еt al., 2000).
Действие глитазонов, направленное на преодоление инсулинорезистентности и улучшение функции β-клеток, приводит не только к поддержанию удовлетворительного гликемического контроля, но и предотвращает прогрессирование заболевания, дальнейшее снижение функции β-клеток и прогрессирование макрососудистых осложнений. Оказывая воздействие практически на все компоненты метаболического синдрома, глитазоны потенциально снижают риск развития сердечно-сосудистых заболеваний.
Рецепторы PPARγ присутствуют во всех клетках сосудистой стенки и участвующих в развитии атеросклероза: в эндотелиальных клетках, в гладкомышечных клетках сосудов (VSM), моноцитах и макрофагах. PPARγ лиганды ингибируют дифференцировку, пролиферацию и миграцию всех видов клеток. PPARγ лиганды ингибируют рост и миграцию VSM-клеток путем остановки клеточного цикла в фазу G1. Они также ингибируют два процесса, необходимые для движения VSM-клеток: миграцию, индуцированную хемоатрактантами и продукцию матриксной металопротеиназы. Помимо ингибирования миграции моноцитов, индуцированной белком хемотаксиса моноцитов (MCP)-1, PPARγ лиганды ингибируют экспрессию молекул адгезии в эндотелиальных клетках, что приводит к снижению адгезии моноцитов на эндотелиальных клетках и уменьшению воспалительного действия макрофагов (A. Greenberg et al., 2001).
В настоящее время зарегистрированы и разрешены к применению два препарата из группы тиазолидиндионов: пиоглитазон (актос) и росиглитазон (авандия).
Показанием к применению глитазонов в качестве монотерапии является впервые выявленный СД 2 типа с признаками инсулинорезистентности при неэффективности диеты и режима физических нагрузок. Глитазоны показаны в качестве комбинированной терапии в случае отсутствия адекватного гликемического контроля при приеме метформина или производных сульфонилмочевины. Для улучшения гликемического контроля может использоваться и тройная комбинация (глитазоны, метформин и производные сульфонилмочевины).
Рекомендуемые дозы тиазолидиндионов представлены в таблице 2. Препараты могут приниматься как вместе с едой, так и между приемами пищи 1 или 2 раза в день. Уровень глюкозы понижается постепенно, максимальный эффект развивается через 6–8 нед. Препараты являются эффективными и хорошо переносимыми также у пожилых больных СД 2 типа (старше 65 лет).
Противопоказаниями к применению тиазолидиндионов являются: СД 1 типа, беременность и лактация, кетоацидоз, повышение печеночных трансаминаз более чем в 2,5 раза, сердечная недостаточность III–IV класса.
Ни пиоглитазон, ни росиглитазон не обладают гепатотоксичностью.
Вместе с тем при назначении препаратов из группы глитазонов необходимо мониторировать функцию печени до начала лечения. Повышение уровня аланинаминотрансферазы (АЛТ) или аспартатаминотрансферазы (АСТ) более чем в 2,5 раза является противопоказанием для назначения глитазонов. Регулярный контроль ферментов АЛТ, АСТ в ходе лечения не показан, однако может проводиться по рекомендации врача при индивидуальных показаниях. Увеличение активности АЛТ на фоне лечения более чем в 3 раза требует прекращения дальнейшего приема препаратов.
Прием глитазонов сопровождался умеренной прибавкой массы тела, однако при этом отмечалось улучшение гликемического контроля и улучшение утилизации глюкозы тканями. В среднем при приеме росиглитазона отмечается увеличение массы тела на 1–4 кг в течение первого года. При приеме росиглитазона в комбинации с метформином прибавка массы тела была, как правило, меньше. Важно отметить, что увеличение массы тела происходит за счет увеличения подкожной жировой клетчатки, при этом масса абдоминального жира снижается.
У небольшого числа больных прием глитазонов может сопровождаться развитием анемии и отеками.
Представителем нового поколения глитазонов является росиглитазон (авандия). В отличие от пиоглитазона росиглитазон является более селективным в отношении PPARγ-рецепторов, обладает несравненно более высоким связующим сродством с PPARγ-рецепторами (в 40–100 раз выше, чем пиоглитазон) при меньшей концентрации препарата в крови. Различны и механизмы метаболизма этих двух препаратов. Росиглитазон метаболизируется изоферментными системами цитохрома P450, в основном CYP3С8, в меньшей степени — CYP2C9, в то время как пиоглитазон метаболизируется CYP3A. При терапевтических концентрациях росиглитазона в крови другие изоферменты цитохрома P450, включая CYP3A4, не угнетаются. Это означает, что вероятность взаимодействия росиглитазона с другими препаратами низка. В отличие от пиоглитазона росиглитазон не влияет на формакокинетику дигоксина, нифедипина, ранитидина, этинилэстрадиола, норэтиндрона.
Гипогликемическое действие глитазонов проявляется только в присутствии инсулина. При приеме глитазонов в качестве монотерапии наблюдается достоверное снижение не только базальной гликемии, но и постпрандиальной, при этом, что является несомненно важным, не отмечалось увеличения постпрандиальной гиперинсулинемии (G. Grunberger, W. M. Weston, 1999). Интересны данные, указывающие на более стойкий гипогликемический контроль, достигаемый при приеме росиглитазона, в сравнении с монотерапией глибенкламидом. Было показано, что при монотерапии росиглитазоном уровень НвА1с сохранялся неизменным в течение 30 мес без изменения терапии (B. Charbonnel, F. Lonnqvist, 1999). В проведенных исследованиях было показано, что росиглитазон улучшает функцию β-клеток и тем самым способен замедлять прогрессирование заболевания. Росиглитазон благоприятно влияет на функцию эндотелия и обладает способностью предупреждать развитие рестеноза после оперативных вмешательств на сосудах (T. Yoshimoto et al., 1999).
Сегодня получено много данных, указывающих на то, что применение глитазонов не только компенсирует углеводный обмен для больных диабетом, но и создает условия для блокирования механизмов, приводящих к развитию макро- и микроангиопатий, а значит, расширяются показания для применения этого препарата в клинических целях.
Эффективной и целесообразной является комбинация глитазонов и метформина. Оба препарата обладают сахароснижающим и гиполипидемическим действием, однако механизм действия росиглитазона и метформина различен (V. A. Fonseca et al., 1999). Глитазоны прежде всего усиливают инсулинобусловленное усвоение глюкозы в скелетных мышцах. Действие же метформина направлено на подавление синтеза глюкозы в печени. Как было показано в исследованиях, именно глитазоны, а не метформин способны увеличивать более чем в 3 раза активность ФИ-3-киназы, одного из основных ферментов передачи инсулинового сигнала. Помимо этого добавление глитазонов к терапии метформином приводит к значительному улучшению функции β-клеток в сравнении с терапией метформином.
Фирмой ГлаксоСмитКляйн разработан новый комбинированный препарат — авандамет. Предполагается две формы данного препарата с различной фиксированной дозой росиглитазона и метформина: росиглитазон 2 мг и 500 мг метформина и росиглитазон 1 мг в комбинации с 500 мг метформина. Рекомендуемый режим приема — 1–2 таблетки 2 раза в сутки. Препарат обладает не только более выраженным сахароснижающим действием по сравнению с действием каждого компонента в отдельности, но и уменьшает объем подкожной жировой клетчатки. В 2002 г. авандомет зарегистрирован в США, в 2003 г. — в странах Европы. В ближайшее время ожидается появление этого препарата в России.
Комбинация глитазонов с производными сульфонилмочевины позволяет воздействовать на два основных звена в патогенезе СД 2 типа: усиливать секрецию инсулина (производные сульфонилмочевины) и повышать чувствительность тканей к действию инсулина (глитазоны). В ближайшее время ожидается появление комбинированного препарата компании ГлаксоСмитКляйн — авандарила (росиглитазон и глимепирид).
Комбинация глитазонов и инсулина на сегодняшний день одобрена и рекомендована к применению во многих странах, в том числе и в России (P. Raskin, J. F. Dole, 1999). Вместе с тем результаты ряда исследований свидетельствуют об усилении проявления хронической сердечной недостаточности у больных СД 2 типа, получавших инсулин при добавлении к терапии росиглитазона, что требовало более частых обращений к врачу и коррекции проводимой терапии. Наиболее часто наблюдалось появление отеков нижних конечностей. Поэтому необходим более тщательный контроль состояния сердечно-сосудистой системы у больных с хронической сердечной недостаточностью при добавлении росиглитазона к инсулинотерапии. Глитазоны противопоказаны больным с хронической сердечной недостаточностью III и IV класса.
Воздействуя практически на все компоненты метаболического синдрома, глитазоны способствуют снижению риска развития и прогрессирования сердечно-сосудистых заболеваний.
Успешно разрабатываются препараты новой группы — глитазары. В отличие от глитазонов эти соединения являются двойными агонистами, т. е. стимулируют не только PPARγ-, но и PPARα-рецепторы. Препараты активно влияют на восстановление углеводного и жирового обмена у больных СД 2 типа, оказывают благоприятное воздействие на профилактику и течение сосудистых осложнений. Проведенные клинические исследования по применению тезаглитазара и мураглитазара показали их хорошую эффективность.
И. В. Кононенко, кандидат медицинских наук
О. М. Смирнова, доктор медицинских наук, профессор
ЭНЦ РАМН, Москва