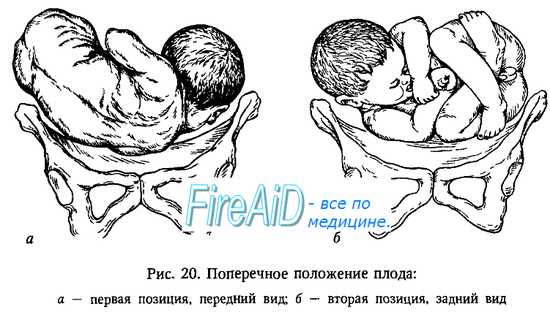
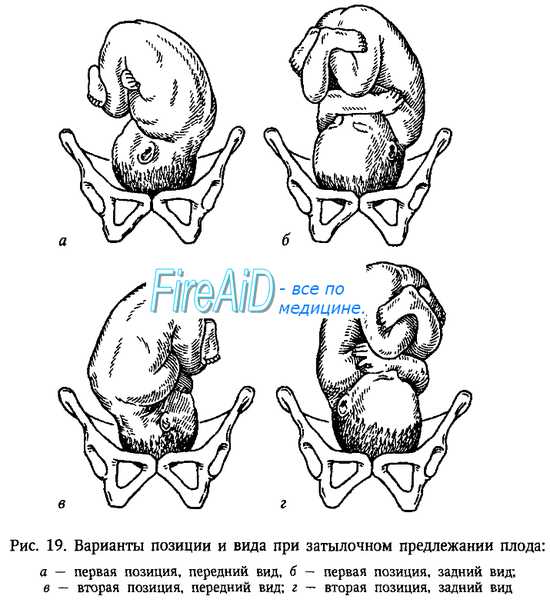
головка подвижна над входом в малый таз что это значит
Головка подвижна над входом в малый таз что это значит
Степень вставления головки плода в малый таз рекомендуется определять следующим образом. Проникнув при четвертом наружном приеме акушерского исследования пальцами обеих рук возможно глубже в таз и надавливая на головку, производят скользящее по ней движение в направлении к себе.
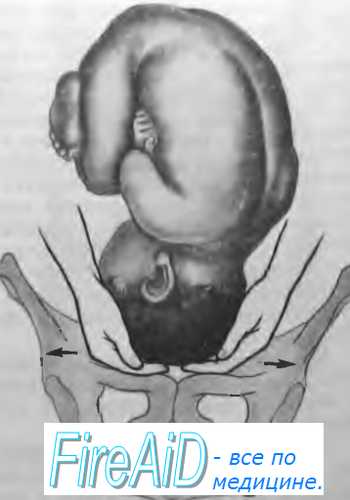
При высоком стоянии головки плода, когда она подвижна над входом, можно при наружном исследовании подвести под нее пальцы обеих рук и даже отодвинуть ее от входа (рис. 4.21).
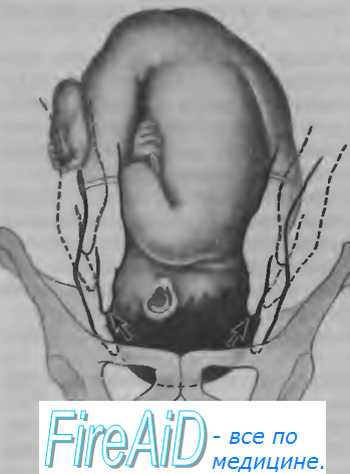
Если при этом пальцы рук расходятся, головка находится во входе в малый таз малым сегментом (рис. 4.22).
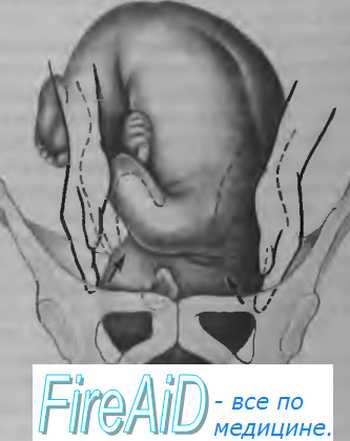
Если скользящие по головке кисти рук сходятся, то головка либо расположена большим сегментом во входе, либо прошла через вход и опустилась в более глубокие отделы (плоскости) таза (рис. 4.23).
Если же головка плода настолько глубоко проникает в полость малого таза, что полностью выполняет ее, то обычно прощупать головку наружными приемами уже не удается.
Тазовые предлежания плода
УЗИ аппарат RS85
Революционные изменения в экспертной диагностике. Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
Причины формирования тазовых предлежаний
Причины формирования тазовых предлежаний плода разнообразны, многочисленны и до конца ещё не изучены. К ним относятся следующие из перечисленных:
С другой стороны совершенно не обязательно, что при подтвержденном наличии перечисленых факторов обязательно сформируется тазовое предлежание плода. В целом ряде случаев бывает достаточно сложно установить очевидную причину тазового предлежания плода.
Различают ягодичные и ножные предлежания. Ягодичные предлежания в свою очередь делятся на чисто ягодичное (неполное) предлежание, когда во вход в малый таз обращены ягодицы плода, а его ноги вытянуты вдоль туловища, и смешанное ягодичное предлежание, при котором во вход в малый таз обращены ягодицы плода вместе с ногами, согнутыми в тазобедренных и коленных суставах.
Если при небольших размерах плода в чисто ягодичном предлежании, нормальных размерах таза роженицы, роды через естественные родовые пути возможны без осложнений, то при смешанном и ножном предлежании прогноз для здоровья и жизни новорожденного значительно ухудшается. Ножное предлежание плода является наиболее неблагоприятным вследствие частого возникновения в родах таких осложнений, как асфиксия плода, выпадение петель пуповины и тяжелая травма плода.
Диагностика тазовых предлежаний
Диагностика тазовых предлежаний, прежде всего, основывается на данных наружного акушерского и влагалищного исследования. Для уточнения диагноза используют ультразвуковое исследование. С помощью эхографии возможно определение не только самого тазового предлежания, но и в целом ряде случаев и его вида. Неоценимую помощь в диагностике тазовых предлежаний плода оказывает и трехмерная эхография.
Важно определить положение головки плода и степень её разгибания. Чрезмерное разгибание головки плода, которое не выявлено во время беременности, может привести к таким серьезным осложнениям в родах, как травма мозжечка, шейного отдела спинного мозга и другим повреждениям.
О состоянии плода позволяют судить и результаты функциональной оценки с помощью допплерографии и КТГ. Течение беременности при тазовых предлежаниях чаще, чем при головном, сопровождается различными осложнениями. Наиболее типичными среди них являются: угроза и преждевременное прерывание беременности, гестоз и фетоплацентарная недостаточность. Эти осложнения нередко сопровождаются гипоксией и задержкой развития плода, аномальным количеством околоплодных вод, обвитием пуповины.
Частота врожденных аномалий развития при тазовых предлежаниях почти в 3 раза выше, чем при головном. Среди них встречаются пороки развития центральной нервной системы, сердечно-сосудистой системы, желудочно-кишечного тракта, опорно-двигательного аппарата.
По данным допплерографии отмечается более частое и более выраженное нарушение маточно-плацентарного кровотока. Более чем в половине наблюдений выявляются признаки хронической фетоплацентарной недостаточности.
У пациенток, отнесенных к группе высокого риска по формированию тазовых предлежаний плода, следует проводить профилактику гестоза, преждевременных родов, перенашивания беременности и фетоплацентарной недостаточности.
Беременной необходим щадящий режим, полноценный ночной сон, дневной отдых. Особое внимание уделяют сбалансированному рациональному питанию для предупреждения развития крупного плода.
Беременную с тазовым предлежанием плода необходимо госпитализировать в акушерский стационар не позже, чем в 38 недель для полного обследования, определения срока родов, выбора оптимального метода родоразрешения и подготовки к родам.
В рамках обследования беременных в стационаре проводят следующие мероприятия: изучают анамнез пациентки и перенесенные заболевания, выясняют количество и характер течения предыдущих беременностей и родов; оценивают общее состояние беременной, её психосоматический статус, акушерские осложнения; уточняют срок беременности; определяют разновидность тазового предлежания плода, оценивают степень «зрелости» шейки матки и готовность организма к родам; определяют размеры и форму таза.
Кроме того, с помощью ультразвукового исследования определяют состояние плода, производят расчет предполагаемой массы плода, принимая при этом во внимание, что при массе более 3500 г плод при тазовом предлежании считают крупным. Эхография позволяет также выявить аномалии развития плода, оценить количество околоплодных вод, выявить опухолевидные образования матки и придатков матки. Важное место в диагностике занимает плацентография (расположение плаценты, структура плаценты, соответствие степени зрелости плаценты сроку беременности, толщина плаценты). С помощью допплерографии уточняют не только характер маточно-плацентарного, плодово-плацентарного и плодового кровотока. Эта методика в сочетании с цветовым допплеровским картированием позволяет выявить патологию пуповины и заподозрить обвитие пуповины вокруг различных частей тела плода.
Важно установить тип тазового предлежания плода, а также степень разгибания головы плода. Целесообразно также определить пол плода, так как плоды мужского пола значительно хуже переносят стресс родов. Более точная информация может быть получена при использовании трехмерной эхографии.
Выбор способа родоразрешения
Выбор способа родоразрешения требует весьма осторожного и индивидуального подхода. Так, в частности, расширение показаний к кесареву сечению при тазовых предлежаниях еще не является гарантией благоприятного исхода родов. Во время операции плод может получить родовую травму. В значительной степени риск травмы плода при кесаревом сечении увеличивается при недоношенном или крупном плоде, разогнутом положении его головы, при несвоевременном излитии околоплодных вод, при недостаточном операционном доступе. Оптимальная частота кесарева сечения составляет 60%-70%.
Следует подчеркнуть, что в подавляющем большинстве случаев сами по себе тазовые предлежания не являются показаниями к кесареву сечению. Однако достаточно часто имеет место сочетание с различными осложняющими факторами. Принимая во внимание, что роды в тазовом предлежании относятся к разряду патологических, в этих ситуациях существенно осложняется их течение и исход, что и заставляет решать вопрос в пользу кесарева сечения.
Кесарево сечение в плановом порядке при тазовых предлежаниях даже без сопутствующих осложнений показано при: ножном предлежании плода; заднем виде тазового предлежания; разгибательном положении головы плода.
Опасность ножного предлежания заключается в том, что после излития околоплодных вод ножки, а затем ягодицы и туловище плода начинают быстро продвигаться вперед по родовому каналу при недостаточно еще сглаженной и раскрытой шейке матки. При этом голова плода, как более плотная и крупная часть, не в состоянии пройти через недостаточно раскрытый или спазмированный шеечный зев, что приводит к асфиксии и травме плода или к его гибели.
Во время родов исходное разгибательное положение головы ещё больше усугубляется, нарушается биомеханизм родов, что приводит к значительной травме плода.
При заднем виде тазового предлежания также нарушается биомеханизм родов, существенно замедляется их течения, что приводит к асфиксии и травме плода.
Следует заблаговременно определить группу беременных с тазовыми предлежаниями плода, у которых имеются показания для выполнения кесарева сечения в плановом порядке. К этим показаниям относят: анатомически узкий таз и аномальные формы таза; разгибательное положение головы плода; ножное предлежание плода; задний вид тазового предлежания плода; смешанное ягодичное предлежание у первородящих; масса плода более 3500 или менее 2000г.; предлежание плаценты и низкое её расположение; предлежание пуповины; рубец на матке; рубцовые изменения шейки матки, влагалища и промежности; устранение мочеполовых и кишечно-половых свищей в анамнезе; выраженное варикозное расширение вен в области влагалища и вульвы; тяжелый гестоз; гемолитическая болезнь плода; задержка развития плода; выраженная фетоплацентарная недостаточность; тяжелые сопутствующие заболевания; миома матки больших размеров; аномалии развития матки; отсутствие биологической готовности организма к родам при доношенной беременности; отсутствие эффекта от подготовки шейки матки к родам; перенашивание беременности в сочетании с незрелой шейкой матки; возраст первородящей старше 30 лет; отягощенный акушерский анамнез (бесплодие, привычное невынашивание, рождение больного травмированного ребенка, преждевременные роды с гибелью новорожденных, мертворождение); наступление данной беременности после применения методов вспомогательной репродукции.
Особого внимания заслуживает предлежание мошонки плода. Прикосновение при влагалищном исследовании, механическое раздражение, возникающее при продвижении плода, рождение мошонки при высоко расположенных ягодицах и ножках, термическое и болевое раздражение вызывает преждевременное дыхание и аспирацию околоплодными водами, которые часто содержат меконий. Отмечено, что у мальчиков, рожденных в тазовом предлежании через естественные родовые пути, в последствии часто имеет место бесплодие из-за травмы яичек в родах. К сожалению, при тазовых предлежаниях не всегда удается до родов достоверно определить пол плода с помощью эхографии. Тем не менее, если выявлен плод мужского пола и имеются другие отягощающие обстоятельства при тазовых предлежаниях, то целесообразно решить вопрос о родоразрешении путем кесарева сечения в плановом порядке. В случае ведения родов через естественные родовые пути следует избегать затяжного течения II периода родов. Необходимо по возможности быстро и бережно извлечь плод с последующим оказанием соответствующей помощи новорожденному.
К благоприятной акушерской ситуации, при которой роды можно вести через естественные родовые пути, относят: удовлетворительное состояние беременной и плода; полную соразмерность таза матери и плода; достаточную биологическую готовность организма к родам; наличие чисто ягодичного или смешанного ягодичного предлежания; согнутую головку плода.
Если решен вопрос о ведении родов через естественные родовые пути, то беременной следует провести комплекс дородовой подготовки, включающий спазмолитики, седативные и общеукрепляющие препараты, витамины. Назначение этих препаратов необходимо для улучшения функции фетоплацентарного комплекса, профилактики аномалий родовой деятельности и послеродовых кровотечений.
Роды при тазовых предлежаниях плода определенным образом отличаются от таковых при головном предлежании и относятся к разряду патологических. В этой связи такие роды следует вести как категорию высокого риска по развитию перинатальной патологии, применяя профилактические мероприятия по предупреждению возможных осложнений.
Одной из важных задач в первом периоде родов при тазовых предлежаниях является сохранение целости плодного пузыря до полного или почти полного открытия шейки матки. С этой целью роженица должна соблюдать постельный режим, располагаясь на боку, соответствующем позиции плода (на стороне спинки плода).
Роды ведут под постоянным мониторным контролем за состояние плода и сократительной деятельностью матки с помощью кардиотокографии (КТГ). При открытии шейки матки на 4 см для профилактики аномалий родовой деятельности начинают внутривенное капельное введение спазмолитиков (но-шпа 4-6 мл в 400 мл 5% раствора глюкозы). Каждые 2-3 часа проводят профилактику гипоксии плода путем внутривенного введения препаратов, улучшающих микроциркуляцию и маточно-плацентарный кровоток.
В родах при тазовых предлежаниях с целью предотвращения родового стресса для роженицы и плода и для профилактики аномалий сократительной деятельности матки обязательным является обезболивание, которое начинают в активную фазу родов при открытии шейки матки на 3-4 см. С этой целью рекомендуется использование эпидуральной анестезии, которая обладает не только выраженным анальгетическим эффектом, но и способствует регуляции родовой деятельности, релаксации мышц тазового дна и защите плода от травмы. Ведение родов при использовании эпидуральной анестезии требует тщательного контроля за сократительной активностью матки.
В родах при тазовых предлежаниях плода частота осложнений превышает таковую при головном предлежании. Раскрытие шейки матки происходит более медленно даже при целом плодном пузыре. Ягодицы долго стоят над входом в таз. Не образуется пояс прилегания, разделяющий воды на передние и задние. Эти обстоятельства могут приводить к развитию наиболее типичных осложнений для первого периода родов при тазовых предлежаниях плода. К этим осложнениям относятся: несвоевременное излитие околоплодных вод; выпадение петли пуповины и мелких частей плода; аномалии родовой деятельности; затяжное течение родов; острая гипоксия плода; преждевременная отслойка нормально расположенной плаценты; хориоамнионит.
При несвоевременном излитии околоплодных вод, которое возникает в 40%-60% наблюдений, из-за отсутствия разграничения их на передние и задние воды изливаются полностью, что в свою очередь является предпосылкой для выпадения петли пуповины или мелких частей плода, создает условия для инфицирования плода и развития хориоамнионита в родах.
После того, как излились околоплодные воды, необходимо выяснить акушерскую ситуацию, выполнив влагалищное исследование, и исключить или подтвердить выпадение петель пуповины и мелких частей плода. В последнем случае следует пересмотреть тактику ведения родов в пользу кесарева сечения.
При полной готовности шейки матки к родам, дородовом излитии околоплодных вод, вполне удовлетворительном состоянии плода можно выждать 2-3 часа, пока самостоятельно разовьется родовая деятельность. В противном случае следует приступить к родовозбуждению. Если шейка матки после излития околоплодных вод незрелая или недостаточно зрелая, то к родовозбуждению приступать нельзя. В этом случае решают вопрос о кесаревом сечении.
Если на момент излития околоплодных вод шейка матки была зрелая, а родовая деятельность самостоятельно не началась в течение 2 часов, то приступают к родовозбуждению. При отсутствии эффекта от родовозбуждения в течение 2-3 часов или при ухудшении состояния плода следует решить вопрос о родоразрешении путем кесарева сечения.
Аномалии родовой деятельности, возникающие в 25-30% наблюдений, могут быть обусловлены незрелостью шейки матки, несвоевременным излитием околоплодных вод, пороками развития матки, исходным нарушением тонуса матки, миомой матки, нерациональным ведением родов, образованием клинически узкого таза. При слабости родовой деятельности проводят родостимуляцию путем внутривенного капельного введения препаратов, повышающих сократительную активность матки. Родостимуляцию проводят при открытии шейки матки более чем на 5 см. При меньшем открытии и развитии слабости сократительной деятельности матки роды в интересах плода необходимо закончить путем кесарева сечения. Если не наблюдается эффекта от родостимуляции в течение 2-3 часов или состояние плода ухудшается, то дальнейшая родостимуляция нецелесообразна, и также необходимо решить вопрос о родоразрешении в пользу кесарева сечения.
Особую опасность для плода при тазовых предлежаниях представляет дискоординация родовой деятельности. Дальнейшее консервативное ведение родов в данной ситуации следует считать неприемлемым вследствие нарастания тяжести гипоксии, увеличения продолжительности родов и безводного промежутка.
Таким образом, показаниями для выполнения кесарева сечения в экстренном порядке во время родов при тазовых предлежаниях плода являются: предлежание или выпадение петель пуповины и мелких частей плода; незрелая шейка матки при дородовом излитии околоплодных вод; развитие слабости родовой деятельности при открытии шейки матки менее чем на 5 см; отсутствие эффекта от родовозбуждения или родостимуляции в течение 2-3 часов; дискоординация родовой деятельности; острая гипоксия плода; преждевременная отслойка нормально расположенной плаценты.
Во втором периоде родов при полном открытии шейки матки тазовый конец плода должен находиться на тазовом дне. С этого момента начинаются потуги.
Пока плод не родится до пупка, роды ведут выжидательно, так как форсирование родов и потягивание за тазовый конец приводит к нарушению членорасположения плода, запрокидыванию ручек и разгибанию головы плода.
Роженица лежит на спине с согнутыми в тазобедренных и коленных суставах ногами, которые упираются в подставки. Такое положение позволяет поддерживать хорошую потужную деятельность, что является важным условием ведения периода изгнания при тазовых предлежаниях плода. Для усиления потуг и уменьшения угла наклона таза рекомендуется прижимать руками бедра к животу. Это особенно важно в конце периода изгнания, так как уменьшенный угол наклона таза способствует более легкому прохождению головки.
Во II периоде родов важным является контроль за состоянием плода. Сердцебиения выслушивают через каждую потугу. Физиологическим при тазовых предлежаниях является выделение мекония, который выдавливается из кишечничка в процессе продвижения плода по родовому каналу.
При прорезывании тазового конца выполняют рассечение промежности, что уменьшает препятствие со стороны вульварного кольца для рождающегося плода, снижает риск травмы плода и развития асфиксии, способствует ускорению второго периода родов, предупреждает разрыв промежности, облегчает выполнение ручных пособий.
С момента рождения плода до пупка начинается наиболее ответственный этап II периода родов. После рождения тазового конца родовые пути остаются плохо растянутыми для прохождения последующей головки. Когда голова плода вставляется во вход в малый таз и начинает проходить по родовому каналу, происходит прижатие петель пуповины к стенкам таза. Опасность увеличивается в момент рождения последующей головки. Время прижатия пуповины не должно превышать 3-5 минут. При задержке рождения головки, если этот период будет длиться дольше, то может произойти травма плода и развиться асфиксия. Прижатие пуповины более чем на 10 минут грозит гибелью плода. Другая опасность при задержке рождения головы заключается в возможности отслойки плаценты из-за уменьшения объема матки после рождения туловища плода. В этой связи используют соответствующие приемы и пособия, позволяющие бережно извлечь ребенка и благополучно закончить роды.
Течение и ведение последового и послеродового периодов практически не отличается от такового при головных предлежаниях. Важной является профилактика послеродовых кровотечений путем внутривенного введения препаратов, повышающих тонус матки. Следует внимательно с помощью зеркал осмотреть родовые пути для выявления возможной их травмы с последующим восстановлением их целостности.
Ведение новорожденных
Травмы родовых путей у женщин при родах в тазовом предлежании возникают значительно чаще, чем при головном предлежании плода. Наиболее типичными среди них являются разрывы шейки матки, вульвы, влагалища и промежности, а также повреждения таза.
Более высокая частота материнской заболеваемости после родов при тазовых предлежаниях обусловлена более частым несвоевременным излитием околоплодных вод, развитием аномалий родовой деятельности, затяжным течением родов и безводного промежутка, с инфицированием во время беременности и в родах, с более обширной травмой родовых путей, с травматичными оперативными вмешательствами, с повышенной кровопотерей.
Профилактика неблагоприятных исходов родов при тазовых предлежаниях плода
УЗИ аппарат RS85
Революционные изменения в экспертной диагностике. Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
Головка подвижна над входом в малый таз что это значит
Предлежание плода (ргаesentatio) — отношение крупной части плода (головки или ягодиц) ко входу в малый таз. Если над входом в таз матери находится головка плода — предлежание головное, если тазовый конец — предлежание тазовое. Головное предлежание встречается в 96 % родов, тазовое — в 3,5 %.
При поперечных и косых положениях плода позиция определяется не по спинке, а по головке: головка слева — первая позиция, справа — вторая позиция.
Предлежащей частью (pars praevia) называется та часть плода, которая расположена у входа в малый таз и первой проходит через родовые пути.
При головном предлежании ко входу в малый таз могут быть обращены затылок (затылочное предлежание), темя (переднелобное), лоб (лобное), личико (лицевое предлежание) плода. Типичным является затылочное предлежание (сгибательный тип). При переднеголовном, лобном и лицевом предлежаниях головка находится в различной степени разгибания. Разгибательный тип предлежания встречается в 1 % всех продольных положений плода.
При тазовом предлежании ко входу в таз матери могут быть обращены ягодицы плода (чистое ягодичное предлежание), ножки плода (ножное предлежание), ягодицы вместе с ножками (смешанное ягодично-ножное предлежание).
Публикации в СМИ
Роды при тазовом (ягодичном) предлежании плода
Тазовое предлежание классифицируют, исходя из положения ног и ягодиц плода • Чисто ягодичное предлежание. Предлежат ягодицы, ножки плода согнуты в тазобедренных суставах, разогнуты в коленных суставах и вытянуты вдоль туловища. Наблюдают в 60–65% случаев тазового предлежания • Смешанное ягодичное предлежание. Ножки полностью согнуты в коленных суставах и прижаты к животу плода. Наблюдают в 25–35% случаев тазового предлежания • Ножное предлежание. Предлежат одна или обе стопы либо (крайне редко) колени плода •• Различают полное и неполное ножные предлежания. При полном ножном предлежании предлежат обе ножки, при неполном — одна ножка или колени плода •• Наблюдают в 5% случаев тазового предлежания.
Статистические данные. Частота возникновения — 2,7–5,4% всех беременностей. В 15–30% случаев заканчивается рождением ребёнка с низкой массой тела (менее 2500 г).
Этиология • Сужение таза, аномальная форма таза • Пороки развития матки • Миоматозные узлы в нижнем сегменте матки • Пороки развития плода, например анэнцефалия, гидроцефалия • Предлежание плаценты • Атония матки, большое количество родов в анамнезе, опухоли матки, рубец на матке, узкий таз • Малая масса плода или недоношенность, многоплодие • Чрезмерная подвижность плода при многоводии.
Клиническая картина • Высокое стояние дна матки, обусловленное расположением тазового конца плода над входом в таз • С помощью приёмов Леопольда (см. Беременность нормальная) определяют, что головка плода (округлое плотное баллотирующее образование) расположена в дне матки, а ягодицы (крупная неправильной формы не баллотирующая предлежащая часть) — над входом в малый таз • Сердцебиение плода выслушивают выше пупка или на его уровне.
Специальные исследования • Влагалищное исследование во время родов •• При ягодичном предлежании предлежащая часть мягче, чем при головном. Можно пропальпировать борозду между ягодицами, крестец, половые органы плода •• При чисто ягодичном предлежании можно найти паховый сгиб •• При смешанном ягодичном предлежании рядом с ягодицами прощупывают стопу. С помощью пальпации крестца уточняют позицию и вид •• При ножных предлежаниях, чтобы ошибочно не принять ножку за выпавшую ручку (например, при поперечных положениях), необходимо помнить отличительные признаки конечностей плода ••• У ножки есть пяточная кость, пальцы ровные, короткие, большой палец не отставлен ••• Большой палец ножки нельзя прижать к подошве, в отличие от большого пальца ручки, легко прижимающегося к ладони; с ручкой можно «поздороваться» ••• Колено отличается от локтя подвижным надколенником, стопа переходит в голень под прямым углом •• По расположению подколенной ямки можно определить позицию плода. При первой позиции подколенная ямка обращена влево, при второй — вправо • При УЗИ легко диагностируют тазовое предлежание.
Механизм родов
• Первый момент — внутренний поворот ягодиц, он начинается при переходе ягодиц из широкой части полости таза в узкую. Поворот совершается таким образом, что в выходе таза поперечный размер ягодиц оказывается в прямом размере таза. Передняя ягодица подходит под лобковую дугу, образуя точку фиксации, задняя же устанавливается под копчиком.
• Второй момент — боковое сгибание поясничной части позвоночника плода. Дальнейшее поступательное движение плода приводит к большему боковому сгибанию позвоночника плода. При этом задняя ягодица выкатывается над промежностью и вслед за ней из-под лобкового сочленения окончательно рождается передняя ягодица. В это время плечики вступают своим поперечным размером в тот же косой размер входа в таз, через который прошли ягодицы.
• Третий момент — внутренний поворот плечиков и наружный поворот туловища. Этот поворот завершается установлением плечиков в прямом размере выхода. При этом спинка поворачивается в сторону, переднее плечико плода подходит под лобковую дугу, а заднее устанавливается впереди копчика над промежностью.
• Четвёртый момент — боковое сгибание шейно-грудной части позвоночника. С этим моментом связано рождение плечевого пояса и ручек.
• Пятый момент — внутренний поворот головки (затылком кпереди). Головка вступает малым косым размером в косой размер входа в таз, противоположный тому, в котором проходили плечики. При переходе из широкой в узкую часть таза головка совершает внутренний поворот, в результате которого сагиттальный (стреловидный) шов оказывается в прямом размере выхода, а подзатылочная ямка — под лобковым сочленением, где образуется точка фиксации.
• Шестой момент — сгибание головки. Следствием этого является прорезывание головки: последовательно выкатываются над промежностью подбородок, рот, нос, темя, затылок.
• При ножном предлежании сначала рождаются ножки. Впереди идёт ножка, обращённая к симфизу. Ягодицы вступают в малый таз после рождения ножек до колена. Дальнейшее течение родов такое же, как при ягодичном предлежании.
Тактика ведения беременности • С 35 нед беременности рекомендуют занятия лечебной корригирующей гимнастикой • Некоторые врачи рекомендуют проведение наружного акушерского поворота для превращения тазового предлежания в головное, однако акушерский поворот небезопасен — могут возникнуть отслойка плаценты, сдавление и обвитие пуповины, преждевременные роды • При тазовом предлежании следует решить вопрос, можно ли вести роды естественным путём или необходимо прибегнуть к кесареву сечению. В настоящее время в связи с опасностью травматизации плода при родоразрешающих операциях через естественные родовые пути большинство акушеров считают целесообразным расширение показаний к кесареву сечению при тазовых предлежаниях плода (в 80–90%).
Тактика ведения родов
• Первый период родов (период раскрытия). Проводят профилактику преждевременного разрыва плодного пузыря. Показан строгий постельный режим. После отхождения околоплодных вод — влагалищное исследование (уточнение диагноза, исключение выпадения пуповины).
• Второй период родов. После рождения плода до уровня пупка головка прижимает пуповину. Если роды не заканчиваются в течение 10 мин, плод погибает от асфиксии. Поэтому после рождения нижней части туловища необходима быстрая акушерская помощь •• Ручное пособие при чисто ягодичном предлежании по методу Цовьянова применяют для предупреждения осложнений. Метод основан на сохранении нормального членорасположения плода. Техника. После прорезывания ягодицы захватывают следующим образом: большие пальцы располагают на прижатых к животу ножках, а остальные пальцы обеих рук — вдоль крестца, чтобы предотвратить преждевременное выпадение ножек. По мере рождения туловища руки продвигают по направлению к половой щели роженицы, продолжая прижимать вытянутые ножки к животу до момента рождения плечевого пояса. Если после рождения плечиков ручки не выпадают сами, плечевой пояс устанавливают в прямом размере таза и отклоняют туловище плода вниз (кзади). При этом рождается передняя ручка. Затем туловище отклоняют вверх (кпереди), после чего рождаются задняя ручка и ножки (пятки) плода. При рождении головки туловище плода также направляют вверх •• Ручное пособие при ножных предлежаниях по методу Цовьянова. Метод основан на удерживании ножек во влагалище до полного раскрытия зева. Техника. Наружные половые органы женщины покрывают стерильной салфеткой. На вульву кладут ладонь, задерживая рождение ножек, что приводит к полному раскрытию зева. Таким образом плод из ножного предлежания переходит в смешанное ягодичное. После полного раскрытия зева роды ведут как при ягодичном предлежании •• Иногда во время применения ручного пособия по Цовьянову всё-таки происходит преждевременное выпадение ножек. В таких случаях применяют классическое ручное пособие (совокупность приёмов, направленных на освобождение ручек и головки плода) •• Если рождение головки задерживается, её освобождают приёмом Морисо–Левре-Лашапелль — метод извлечения головки плода в тазовом предлежании, при котором головка сгибается введённым в рот плода указательным пальцем одной руки с последующей тракцией туловища другой рукой. Техника. Туловище плода кладут верхом на предплечье руки, II или III палец этой же руки вводят во влагалище роженицы, следуя по его задней стенке, а затем в рот плода. Второй рукой плод охватывают за плечики и освобождают головку.
• Третий период родов при тазовом предлежании ведут как обычно.
Извлечение плода за тазовый конец считают не пособием, а акушерской операцией, потому что в процессе манипуляций искусственно воспроизводят все 4 этапа родов, прикладывая влекущую силу. Плод извлекают от пяток до макушки.
• Показания к операции •• Необходимость срочного влагалищного родоразрешения в связи с тяжёлым состоянием роженицы (например, эклампсия) •• Острая гипоксия плода и отсутствие условий для кесарева сечения •• Предшествующий классический поворот плода на ножку.
• Условия проведения •• Полное раскрытие шейки матки •• Отхождение околоплодных вод •• Соответствие размеров плода и таза роженицы.
• Техника операции •• Первый момент. Различают 2 способа ••• Извлечение плода за паховый сгиб. Указательным пальцем руки захватывают переднюю ножку плода за паховый сгиб, влечение производят во время потуги. Для захватывания тазового конца большие пальцы рук располагают на ягодицах, указательные — на паховом сгибе, а остальные — на бёдрах плода. Извлекают плод до пупочного кольца ••• Извлечение плода за ножку. Ножку захватывают всей рукой в области коленного сустава и тянут вниз. Вторая ножка рождается самостоятельно •• Второй момент. Плод извлекают до уровня нижнего угла лопаток. Этот момент выделяют по двум причинам ••• К высвобождению ручек можно приступить лишь после рождения плода до уровня нижнего угла лопаток ••• После рождения плода до уровня пупка головка, входя в малый таз, может ущемить пуповину, что грозит гипоксией •• Третий и четвёртый моменты. Ручки и головку плода высвобождают как при классическом ручном пособии.
Кесарево сечение
• Показания к операции кесарева сечения при тазовых предлежаниях (дополнение к абсолютным показаниям при любом предлежании) •• Сочетание тазового предлежания с отягощённым акушерско-гинекологическим анамнезом (бесплодие, мертворождения, рождение ребёнка с травмой), миомой матки, пороками развития матки, сужением таза, гестозами, переношенной беременностью, возрастом первородящей 30 лет и более •• Рубец на матке •• Крупный плод •• Выпадение петель пуповины •• Частичное предлежание плаценты.
• Противопоказания •• Внутриутробная гибель плода •• Уродство или глубокая недоношенность плода •• Острое инфекционное заболевание у женщины. Кесарево сечение нежелательно при длительном безводном периоде (свыше 12 ч).
• Условия проведения кесарева сечения •• Плод жив и жизнеспособен (не всегда выполнимо при абсолютных показаниях) •• Женщина согласна на операцию (если нет жизненных показаний) •• У беременной нет признаков инфицирования.
• Подготовка пациентки •• Если Ht меньше 30%, проводят инфузионную терапию для возмещения дефицита жидкости •• Необходимо подготовиться к возможному переливанию плазмы, крови во время операции •• Мочевой пузырь женщины должен быть опорожнён.
• Анестезия может быть ингаляционной (общей) или регионарной (спинномозговой или эпидуральной). Общая анестезия часто приводит к угнетению жизнедеятельности новорождённого, поэтому при проведении общего обезболивания интервал времени от начала наркоза до момента извлечения плода не должен превышать 10 мин.
• Ход операции •• Рассечение брюшной стенки •• Вскрытие и отсепаровка пузырно-маточной складки брюшины, обнажение миометрия •• Рассечение миометрия (разрез по Керру–Гусакову, по Селлхайму или по Сангеру) ••• Разрез по Керру–Гусакову (низкий поперечный) в настоящее время применяют наиболее широко. Разрез производят в нижнем сегменте матки, что снижает вероятность разрыва или расхождения краёв рубца при следующих беременностях. Недостаток — опасность повреждения близлежащих сосудов ••• Разрез по Сангеру (классический, или корпоральный, в настоящее время используют редко, по показаниям) — продольный разрез на передней поверхности дна матки ••• Разрез по Селлхайму (низкий вертикальный) начинают в несократимой части матки и продолжают на тело матки •• Ребёнка бережно извлекают руками •• Извлекают отделившийся послед со всеми оболочками •• Матку часто выводят из брюшной полости с целью массажа дна, обследования придатков и визуализации разреза при наложении швов. Для уменьшения кровопотери в мышцу матки вводят сокращающие матку средства (окситоцин, метилэргометрин, энзапрост и др.). После отделения плаценты необходимо ручное обследование полости матки для диагностики подслизистой миомы или для удаления остатков оболочек •• Однорядное ушивание матки. Пузырно-маточную складку брюшины подшивают тонким рассасывающимся шовным материалом, а разрез брюшной стенки зашивают обычным способом.
Наблюдение • Во время родов следует осуществлять постоянный контроль за ЧСС плода • Наблюдение за родильницей проводят как и после других родов.
Профилактика. Лечебная корригирующая гимнастика при тазовом предлежании плода показана до 35 нед беременности.
Осложнения • Запрокидывание ручек • Несвоевременное излитие околоплодных вод • Аномалии родовой деятельности • Выпадение пуповины и мелких частей плода • Спазм маточного зева с ущемлением туловища или шеи плода • Разгибание головки • Травмы головы и мягких тканей, плечевого сплетения и спинного мозга плода • Асфиксия плода.
Течение и прогноз • Перинатальная заболеваемость и смертность выше в случае родов при тазовом предлежании плода • При массе плода менее 1 500 г риск кровоизлияния в мозг, а также перинатальная смертность значительно выше в случае родов через естественные родовые пути, чем после кесарева сечения.
МКБ-10 • O32.1 Ягодичное предлежание плода, требующее предоставления медицинской помощи матери • O64.1 Затрудненные роды вследствие ягодичного предлежания • O80.1 Самопроизвольные роды в ягодичном предлежании • O82 Роды одноплодные, родоразрешение посредством кесарева сечения
Примечания • Абсолютные показания к проведению кесарева сечения •• Полное предлежание плаценты •• Абсолютно узкий таз •• Несоответствие размеров таза женщины и головки плода •• Неполное предлежание плаценты при неподготовленных родовых путях и сильном кровотечении •• Преждевременная отслойка нормально расположенной плаценты при неподготовленных родовых путях и кровотечении •• Опухоли органов малого таза, препятствующие рождению ребёнка •• Грубые рубцовые изменения шейки матки и влагалища •• Угрожающий или начинающийся разрыв матки •• Тяжёлый гестоз при неэффективности консервативного лечения и неподготовленных родовых путях •• Несостоятельность рубца на матке •• Экстрагенитальный рак и рак шейки матки •• Серьёзная экстрагенитальная патология (например, отслойка сетчатки, осложнённая миопия, тяжёлые заболевания ССС).
Код вставки на сайт
Роды при тазовом (ягодичном) предлежании плода
Тазовое предлежание классифицируют, исходя из положения ног и ягодиц плода • Чисто ягодичное предлежание. Предлежат ягодицы, ножки плода согнуты в тазобедренных суставах, разогнуты в коленных суставах и вытянуты вдоль туловища. Наблюдают в 60–65% случаев тазового предлежания • Смешанное ягодичное предлежание. Ножки полностью согнуты в коленных суставах и прижаты к животу плода. Наблюдают в 25–35% случаев тазового предлежания • Ножное предлежание. Предлежат одна или обе стопы либо (крайне редко) колени плода •• Различают полное и неполное ножные предлежания. При полном ножном предлежании предлежат обе ножки, при неполном — одна ножка или колени плода •• Наблюдают в 5% случаев тазового предлежания.
Статистические данные. Частота возникновения — 2,7–5,4% всех беременностей. В 15–30% случаев заканчивается рождением ребёнка с низкой массой тела (менее 2500 г).
Этиология • Сужение таза, аномальная форма таза • Пороки развития матки • Миоматозные узлы в нижнем сегменте матки • Пороки развития плода, например анэнцефалия, гидроцефалия • Предлежание плаценты • Атония матки, большое количество родов в анамнезе, опухоли матки, рубец на матке, узкий таз • Малая масса плода или недоношенность, многоплодие • Чрезмерная подвижность плода при многоводии.
Клиническая картина • Высокое стояние дна матки, обусловленное расположением тазового конца плода над входом в таз • С помощью приёмов Леопольда (см. Беременность нормальная) определяют, что головка плода (округлое плотное баллотирующее образование) расположена в дне матки, а ягодицы (крупная неправильной формы не баллотирующая предлежащая часть) — над входом в малый таз • Сердцебиение плода выслушивают выше пупка или на его уровне.
Специальные исследования • Влагалищное исследование во время родов •• При ягодичном предлежании предлежащая часть мягче, чем при головном. Можно пропальпировать борозду между ягодицами, крестец, половые органы плода •• При чисто ягодичном предлежании можно найти паховый сгиб •• При смешанном ягодичном предлежании рядом с ягодицами прощупывают стопу. С помощью пальпации крестца уточняют позицию и вид •• При ножных предлежаниях, чтобы ошибочно не принять ножку за выпавшую ручку (например, при поперечных положениях), необходимо помнить отличительные признаки конечностей плода ••• У ножки есть пяточная кость, пальцы ровные, короткие, большой палец не отставлен ••• Большой палец ножки нельзя прижать к подошве, в отличие от большого пальца ручки, легко прижимающегося к ладони; с ручкой можно «поздороваться» ••• Колено отличается от локтя подвижным надколенником, стопа переходит в голень под прямым углом •• По расположению подколенной ямки можно определить позицию плода. При первой позиции подколенная ямка обращена влево, при второй — вправо • При УЗИ легко диагностируют тазовое предлежание.
Механизм родов
• Первый момент — внутренний поворот ягодиц, он начинается при переходе ягодиц из широкой части полости таза в узкую. Поворот совершается таким образом, что в выходе таза поперечный размер ягодиц оказывается в прямом размере таза. Передняя ягодица подходит под лобковую дугу, образуя точку фиксации, задняя же устанавливается под копчиком.
• Второй момент — боковое сгибание поясничной части позвоночника плода. Дальнейшее поступательное движение плода приводит к большему боковому сгибанию позвоночника плода. При этом задняя ягодица выкатывается над промежностью и вслед за ней из-под лобкового сочленения окончательно рождается передняя ягодица. В это время плечики вступают своим поперечным размером в тот же косой размер входа в таз, через который прошли ягодицы.
• Третий момент — внутренний поворот плечиков и наружный поворот туловища. Этот поворот завершается установлением плечиков в прямом размере выхода. При этом спинка поворачивается в сторону, переднее плечико плода подходит под лобковую дугу, а заднее устанавливается впереди копчика над промежностью.
• Четвёртый момент — боковое сгибание шейно-грудной части позвоночника. С этим моментом связано рождение плечевого пояса и ручек.
• Пятый момент — внутренний поворот головки (затылком кпереди). Головка вступает малым косым размером в косой размер входа в таз, противоположный тому, в котором проходили плечики. При переходе из широкой в узкую часть таза головка совершает внутренний поворот, в результате которого сагиттальный (стреловидный) шов оказывается в прямом размере выхода, а подзатылочная ямка — под лобковым сочленением, где образуется точка фиксации.
• Шестой момент — сгибание головки. Следствием этого является прорезывание головки: последовательно выкатываются над промежностью подбородок, рот, нос, темя, затылок.
• При ножном предлежании сначала рождаются ножки. Впереди идёт ножка, обращённая к симфизу. Ягодицы вступают в малый таз после рождения ножек до колена. Дальнейшее течение родов такое же, как при ягодичном предлежании.
Тактика ведения беременности • С 35 нед беременности рекомендуют занятия лечебной корригирующей гимнастикой • Некоторые врачи рекомендуют проведение наружного акушерского поворота для превращения тазового предлежания в головное, однако акушерский поворот небезопасен — могут возникнуть отслойка плаценты, сдавление и обвитие пуповины, преждевременные роды • При тазовом предлежании следует решить вопрос, можно ли вести роды естественным путём или необходимо прибегнуть к кесареву сечению. В настоящее время в связи с опасностью травматизации плода при родоразрешающих операциях через естественные родовые пути большинство акушеров считают целесообразным расширение показаний к кесареву сечению при тазовых предлежаниях плода (в 80–90%).
Тактика ведения родов
• Первый период родов (период раскрытия). Проводят профилактику преждевременного разрыва плодного пузыря. Показан строгий постельный режим. После отхождения околоплодных вод — влагалищное исследование (уточнение диагноза, исключение выпадения пуповины).
• Второй период родов. После рождения плода до уровня пупка головка прижимает пуповину. Если роды не заканчиваются в течение 10 мин, плод погибает от асфиксии. Поэтому после рождения нижней части туловища необходима быстрая акушерская помощь •• Ручное пособие при чисто ягодичном предлежании по методу Цовьянова применяют для предупреждения осложнений. Метод основан на сохранении нормального членорасположения плода. Техника. После прорезывания ягодицы захватывают следующим образом: большие пальцы располагают на прижатых к животу ножках, а остальные пальцы обеих рук — вдоль крестца, чтобы предотвратить преждевременное выпадение ножек. По мере рождения туловища руки продвигают по направлению к половой щели роженицы, продолжая прижимать вытянутые ножки к животу до момента рождения плечевого пояса. Если после рождения плечиков ручки не выпадают сами, плечевой пояс устанавливают в прямом размере таза и отклоняют туловище плода вниз (кзади). При этом рождается передняя ручка. Затем туловище отклоняют вверх (кпереди), после чего рождаются задняя ручка и ножки (пятки) плода. При рождении головки туловище плода также направляют вверх •• Ручное пособие при ножных предлежаниях по методу Цовьянова. Метод основан на удерживании ножек во влагалище до полного раскрытия зева. Техника. Наружные половые органы женщины покрывают стерильной салфеткой. На вульву кладут ладонь, задерживая рождение ножек, что приводит к полному раскрытию зева. Таким образом плод из ножного предлежания переходит в смешанное ягодичное. После полного раскрытия зева роды ведут как при ягодичном предлежании •• Иногда во время применения ручного пособия по Цовьянову всё-таки происходит преждевременное выпадение ножек. В таких случаях применяют классическое ручное пособие (совокупность приёмов, направленных на освобождение ручек и головки плода) •• Если рождение головки задерживается, её освобождают приёмом Морисо–Левре-Лашапелль — метод извлечения головки плода в тазовом предлежании, при котором головка сгибается введённым в рот плода указательным пальцем одной руки с последующей тракцией туловища другой рукой. Техника. Туловище плода кладут верхом на предплечье руки, II или III палец этой же руки вводят во влагалище роженицы, следуя по его задней стенке, а затем в рот плода. Второй рукой плод охватывают за плечики и освобождают головку.
• Третий период родов при тазовом предлежании ведут как обычно.
Извлечение плода за тазовый конец считают не пособием, а акушерской операцией, потому что в процессе манипуляций искусственно воспроизводят все 4 этапа родов, прикладывая влекущую силу. Плод извлекают от пяток до макушки.
• Показания к операции •• Необходимость срочного влагалищного родоразрешения в связи с тяжёлым состоянием роженицы (например, эклампсия) •• Острая гипоксия плода и отсутствие условий для кесарева сечения •• Предшествующий классический поворот плода на ножку.
• Условия проведения •• Полное раскрытие шейки матки •• Отхождение околоплодных вод •• Соответствие размеров плода и таза роженицы.
• Техника операции •• Первый момент. Различают 2 способа ••• Извлечение плода за паховый сгиб. Указательным пальцем руки захватывают переднюю ножку плода за паховый сгиб, влечение производят во время потуги. Для захватывания тазового конца большие пальцы рук располагают на ягодицах, указательные — на паховом сгибе, а остальные — на бёдрах плода. Извлекают плод до пупочного кольца ••• Извлечение плода за ножку. Ножку захватывают всей рукой в области коленного сустава и тянут вниз. Вторая ножка рождается самостоятельно •• Второй момент. Плод извлекают до уровня нижнего угла лопаток. Этот момент выделяют по двум причинам ••• К высвобождению ручек можно приступить лишь после рождения плода до уровня нижнего угла лопаток ••• После рождения плода до уровня пупка головка, входя в малый таз, может ущемить пуповину, что грозит гипоксией •• Третий и четвёртый моменты. Ручки и головку плода высвобождают как при классическом ручном пособии.
Кесарево сечение
• Показания к операции кесарева сечения при тазовых предлежаниях (дополнение к абсолютным показаниям при любом предлежании) •• Сочетание тазового предлежания с отягощённым акушерско-гинекологическим анамнезом (бесплодие, мертворождения, рождение ребёнка с травмой), миомой матки, пороками развития матки, сужением таза, гестозами, переношенной беременностью, возрастом первородящей 30 лет и более •• Рубец на матке •• Крупный плод •• Выпадение петель пуповины •• Частичное предлежание плаценты.
• Противопоказания •• Внутриутробная гибель плода •• Уродство или глубокая недоношенность плода •• Острое инфекционное заболевание у женщины. Кесарево сечение нежелательно при длительном безводном периоде (свыше 12 ч).
• Условия проведения кесарева сечения •• Плод жив и жизнеспособен (не всегда выполнимо при абсолютных показаниях) •• Женщина согласна на операцию (если нет жизненных показаний) •• У беременной нет признаков инфицирования.
• Подготовка пациентки •• Если Ht меньше 30%, проводят инфузионную терапию для возмещения дефицита жидкости •• Необходимо подготовиться к возможному переливанию плазмы, крови во время операции •• Мочевой пузырь женщины должен быть опорожнён.
• Анестезия может быть ингаляционной (общей) или регионарной (спинномозговой или эпидуральной). Общая анестезия часто приводит к угнетению жизнедеятельности новорождённого, поэтому при проведении общего обезболивания интервал времени от начала наркоза до момента извлечения плода не должен превышать 10 мин.
• Ход операции •• Рассечение брюшной стенки •• Вскрытие и отсепаровка пузырно-маточной складки брюшины, обнажение миометрия •• Рассечение миометрия (разрез по Керру–Гусакову, по Селлхайму или по Сангеру) ••• Разрез по Керру–Гусакову (низкий поперечный) в настоящее время применяют наиболее широко. Разрез производят в нижнем сегменте матки, что снижает вероятность разрыва или расхождения краёв рубца при следующих беременностях. Недостаток — опасность повреждения близлежащих сосудов ••• Разрез по Сангеру (классический, или корпоральный, в настоящее время используют редко, по показаниям) — продольный разрез на передней поверхности дна матки ••• Разрез по Селлхайму (низкий вертикальный) начинают в несократимой части матки и продолжают на тело матки •• Ребёнка бережно извлекают руками •• Извлекают отделившийся послед со всеми оболочками •• Матку часто выводят из брюшной полости с целью массажа дна, обследования придатков и визуализации разреза при наложении швов. Для уменьшения кровопотери в мышцу матки вводят сокращающие матку средства (окситоцин, метилэргометрин, энзапрост и др.). После отделения плаценты необходимо ручное обследование полости матки для диагностики подслизистой миомы или для удаления остатков оболочек •• Однорядное ушивание матки. Пузырно-маточную складку брюшины подшивают тонким рассасывающимся шовным материалом, а разрез брюшной стенки зашивают обычным способом.
Наблюдение • Во время родов следует осуществлять постоянный контроль за ЧСС плода • Наблюдение за родильницей проводят как и после других родов.
Профилактика. Лечебная корригирующая гимнастика при тазовом предлежании плода показана до 35 нед беременности.
Осложнения • Запрокидывание ручек • Несвоевременное излитие околоплодных вод • Аномалии родовой деятельности • Выпадение пуповины и мелких частей плода • Спазм маточного зева с ущемлением туловища или шеи плода • Разгибание головки • Травмы головы и мягких тканей, плечевого сплетения и спинного мозга плода • Асфиксия плода.
Течение и прогноз • Перинатальная заболеваемость и смертность выше в случае родов при тазовом предлежании плода • При массе плода менее 1 500 г риск кровоизлияния в мозг, а также перинатальная смертность значительно выше в случае родов через естественные родовые пути, чем после кесарева сечения.
МКБ-10 • O32.1 Ягодичное предлежание плода, требующее предоставления медицинской помощи матери • O64.1 Затрудненные роды вследствие ягодичного предлежания • O80.1 Самопроизвольные роды в ягодичном предлежании • O82 Роды одноплодные, родоразрешение посредством кесарева сечения
Примечания • Абсолютные показания к проведению кесарева сечения •• Полное предлежание плаценты •• Абсолютно узкий таз •• Несоответствие размеров таза женщины и головки плода •• Неполное предлежание плаценты при неподготовленных родовых путях и сильном кровотечении •• Преждевременная отслойка нормально расположенной плаценты при неподготовленных родовых путях и кровотечении •• Опухоли органов малого таза, препятствующие рождению ребёнка •• Грубые рубцовые изменения шейки матки и влагалища •• Угрожающий или начинающийся разрыв матки •• Тяжёлый гестоз при неэффективности консервативного лечения и неподготовленных родовых путях •• Несостоятельность рубца на матке •• Экстрагенитальный рак и рак шейки матки •• Серьёзная экстрагенитальная патология (например, отслойка сетчатки, осложнённая миопия, тяжёлые заболевания ССС).