гордокс для чего назначают кошкам
Гордокс для кошек: инструкция по применению, состав, дозировка и цена
Независимо от породы кошек у всех животных могут развиться болезни пищеварительного тракта. Некоторые патологии протекают в хронической форме и доставляют дискомфорт питомцу.
Поэтому ветеринар назначает лекарства. Для экстренной остановки крови при травмах или в хирургической операции применяют Гордокс для кошек и котов. Кроме этого стоит знать точное назначение и дозировку лекарства, исходя из инструкции и рекомендаций врача.
Что входит в состав лекарства?
Активным компонентом в «Гордокс» считается апротинин, воздействующий на клетки крови. В ампуле находится 100 000 КИЕ действующего вещества. Вспомогательными компонентами в состав входят:
Натрия хлорид – 85 мг.
Бензилловый спирт – 100 мг.
Вода – 10 мл.
Действующий в составе компонент помогает улучшить свёртываемость крови. Лекарство не используют без назначения доктора. Если неправильно применять данное средство, то это приводит к появлению осложнений и побочных эффектов. Кроме этого стоит внимательно изучать инструкцию.
Фармакологическое действие «Гордокс»
Каждый компонент в составе препарата воздействует на организм следующим образом:
антипротеолитическим действием;
действие, снижающее фибринолитическую активность крови;
кровоостанавливающим действием.
После введения лекарства происходит снижение активности следующих ферментов:
трипсина;
химотрипсина;
кинингеназы;
калликреина.
Снижается активность основных и отдельных протеолитических протеаз (ферментов). Такое действие после применения помогает при поражениях пищеварительных органов, где находится повышенное содержание калликреина и других элементов в крови и тканях. Действующее вещество снижает фибринолиз. Поэтому оказывается гемостатическое воздействие.
Инструкция по применению препарата «Гордокс» для кошек
Средство направлено на внутривенное введение. Пациент во время инъекции должен находиться лёжа. Если происходит первичное использование препарата, то вкалывают пробную дозу. Для этого потребуется 1 мл медикамента сделать инфузию, чтобы определить чувствительность к действующему веществу.
Лекарство измеряется в КИЕ (единица препятствования калликреина) и начальная доза не должна превышать 50 000 единиц. Поэтому препарат вводят по 5 мл в течение 1 минуты. Затем могут использовать лекарство при помощи капельницы. Этот же объём медикамента вводят на протяжении часа.
В показаниях Гордокс указываются следующие заболевания и состояния:
панкреатит в любой форме;
панкреонекроз;
диагностика заболеваний;
операция на поджелудочной железе.
В качестве профилактической меры паротита в послеоперационный период делают инъекцию препарата. Кроме этого помогает остановить кровотечения после хирургического вмешательства или при ангионевротическом отёке. Для домашнего питомца препарат назначают, если диагностировали глубокую рану мягких тканей или повреждениях кости.
Дозировка и правила введения
Назначение курса лечения лекарством «Гордокс» для кошек проходит у ветеринара. Дозировка прописывается, когда питомцу провели ультразвуковое обследование брюшины. Для кошек введение препарата осуществляется с применением катетера. Иначе используют медицинский шприц и делают прокол под кожу в области холки.
Если у питомца проявляется панкреатит в острой форме, то «Гордокс» применяется первые 2 дня внутривенно. Этот период позволяет наблюдать, чтобы определить, нет ли рвотных позывов. Затем лекарство используют подкожно 1 раз в течение 1 недели.
Для больных кошек или котят до 5 кг назначают лекарство по 0,5 мл. Если питомец превышает вес в 5 кг, то дозировка «Гордокс» составляет 1 мл. Крупным животным свыше 15 кг дозу препарата высчитывают индивидуально у ветеринара.
Стоимость лекарства и цена за ампулу
Препарат продаётся поштучно или в упаковке. Цена 25 ампул в аптеках по России доходит до 5100 рублей. Если покупать поштучно, то в аптечных сетях цена составляет 180-250 рублей. Поэтому для питомца «Гордокс» требуется покупать на определённый курс лечения, оговоренный ветеринаром.
Противопоказания и меры предосторожности
Медикамент нельзя применять при непереносимости действующего вещества или аллергии на белок крупного рогатого скота. При передозировке «Гордокс» снижается артериальное давление (АД) и возникает тахикардия. Кроме этого происходит воздействие на центральную нервную систему. Поэтому наблюдаются следующие состояния:
галлюцинации;
психотические реакции.
Аллергия на препарат у кошек проявляется постоянным зудом, из-за чего питомец почёсывается. Кроме этого появляются выделения из глаз (конъюнктивит). При сильной непереносимости вещества наблюдаются анафилактические реакции. «Гордокс» негативно сказывается на пищеварительной системе, вызывая у питомца рвоту. Это часто происходит из-за быстрого введения медикамента. Если инъекция проводится длительное время, то возникает тромбофлебит.
Когда появляются побочные действия, то инъекцию прекращают вводить. Чтобы не возникала аллергия назначают антигистаминные глюкокортикоиды (ЛС) или глюкокортикостероиды (ГКС). Если у пациента противопоказания по длительному введению медикамента, то дозировку препарата разделяют на весь день. Поэтому инфузию проводят через каждые 2 или 3 часа.
«Гордокс» нельзя вводить вместе с другими ЛС. Под исключение попадают растворы из электролитов и декстрозы. Использование апротинина вместе с реомакродексом позволяет усилить оба действующих вещества.
Условия хранения
Медикамент находится в ампулах. Поэтому содержать «Гордокс» рекомендуется в тёплом месте с температурным режимом в пределах 15-30С. Хранить медикамент требуется в тёмном месте до 5 лет. Открытая ампула длительному содержанию не подлежит.
Заходите в профильный раздел нашего форума Медосмотр или оставляйте свои отзывы в комментариях ниже. Больше мнений — полезней информация, кому-нибудь пригодится. Если есть хорошие и интересные видеоролики по теме статьи, напишите — вставлю в данную публикацию.
Современные возможности терапии хронического панкреатита
Хронический панкреатит — длительно протекающее воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и/или стойкое снижение функции поджелудочной железы. При хроническом панкреатит
Хронический панкреатит — длительно протекающее воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и/или стойкое снижение функции поджелудочной железы. При хроническом панкреатите морфологические изменения поджелудочной железы сохраняются после прекращения воздействия этиологического агента. В настоящее время распространенность хронического панкреатита, по данным аутопсий, составляет от 0,01 до 5,4%, в среднем — 0,3-0,4%, при этом за последние 40 лет заболеваемость выросла примерно в два раза, что связывают с тем, что население стало употреблять больше алкогольных напитков, а также с воздействием вредных факторов окружающей среды (см. диаграмму 1).
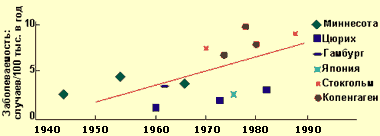 |
| Диаграмма 1. Заболеваемость ХП в 1945—1985 гг. (Worning H., 1990) |
В патогенезе хронического панкреатита важную роль играют несколько факторов. Одним из основных является обструкция главного панкреатического протока при конкрементах, воспалительном стенозе или опухолях. При алкогольном панкреатите повреждение поджелудочной железы связано с повышением содержания белка
в панкреатическом секрете, что приводит к возникновению белковых пробок и обструкции мелких протоков железы. Другим фактором, влияющим на патогенез алкогольного панкреатита, является изменение тонуса сфинктера Одди: его спазм вызывает внутрипротоковую гипертензию, а релаксация способствует рефлюксу дуоденального содержимого и внутрипротоковой активации панкреатических ферментов.
Разрушение экзокринной части поджелудочной железы вызывает прогрессирующее снижение секреции бикарбонатов и ферментов, однако клинические проявления нарушения переваривания пищи развиваются лишь при деструкции более 90% паренхимы органа. В первую очередь возникают проявления недостаточности липазы в виде нарушения всасывания жиров, жирорастворимых витаминов: A, D, E и K, что нечасто проявляется поражением костей, расстройствами свертывания крови. У 10–30% больных хроническим панкреатитом развивается сахарный диабет, обычно на поздних стадиях заболевания, нарушение толерантности в глюкозе наблюдается гораздо чаще. Для таких больных характерно развитие гипогликемических реакций на инсулин, недостаточное питание или злоупотребление алкоголем. Кетоацидоз развивается редко, что связано с одновременным снижением продукции инсулина и глюкагона.
Приступ хронического панкреатита проявляется иррадиирующими в спину болями в верхней половине живота, развивающимися после приема пищи, которые могут продолжаться в течение многих часов или нескольких дней. Нередко наблюдается тошнота, рвота, у 30–52% пациентов — снижение веса, у 16–33% — желтуха. Преходящая желтуха возникает вследствие отека железы при обострениях хронического панкреатита, постоянная — связана с обструкцией общего желчного протока вследствие фиброза головки поджелудочной железы. При разрывах протоков поджелудочной железы, на месте предыдущего некроза ткани происходит скопление секрета, что приводит к формированию псевдокист. Кисты могут быть бессимптомными или вызывать боли в верхней половине живота. При длительном течении заболевания, при уменьшении объема функционирующей паренхимы до 10% от нормы появляются признаки мальабсорбции (полифекалия, жирный стул, похудание).
В течении хронического панкреатита можно выделить несколько стадий (Lankisch P.G., Moessner Y.), умение различать которые важно для правильного подбора терапии. Так, на первой стадии заболевания клиническая симптоматика отсутствует: в этот период характерные для ХП изменения данных КТ или ЭРХПГ выявляются лишь при случайном обследовании.
На второй стадии возникают начальные проявления, характеризующиеся частыми эпизодами обострения ХП (которые могут быть ошибочно расценены как острый панкреатит). Заболевание видоизменяется от повторных приступов боли в животе до постоянных умеренных болей и похудания. С течением времени рецидивы становятся менее тяжелыми, но симптоматика сохраняется в периоды между приступами. На этой стадии может существенно ухудшаться качество жизни. Вторая стадия обычно продолжается на протяжении четырех—семи лет. Иногда заболевание быстро прогрессирует, развивается атрофия ПЖ, и нарушается функция органа.
У больных на третьей стадии постоянно присутствует симптоматика ХП, прежде всего — абдоминальная боль. Пациенты могут стать зависимыми от анальгетиков, значительно сокращают объем принимаемой пищи из-за опасения усиления боли. Появляются признаки экзокринной и эндокринной панкреатической недостаточности.
Особенность панкреатита на четвертой стадии — это атрофия ПЖ, развитие экзокринной и эндокринной недостаточности, что проявляется стеатореей, похуданием и сахарным диабетом. Снижается интенсивность боли, прекращаются острые приступы заболевания, могут развиваться тяжелые системные осложнения ХП и аденокарцинома поджелудочной железы.
Терапия панкреатита проводится по нескольким направлениям: отказ от употребления алкоголя; соблюдение диеты с низким содержанием жира (до 50–75 г/сут) и частым приемом небольших количеств пищи; купирование боли; ферментная заместительная терапия, борьба с витаминной недостаточностью; лечение эндокринных нарушений.
Лечение приступа хронического панкреатита, а также острого панкреатита проводиться по аналогичной схеме. Обязательные компоненты терапии: внутривенное введение растворов электролитов и коллоидов, голодная диета (полное голодание до двух дней) и анальгезия (например, меперидин). Рекомендуется введение свежезамороженной плазмы или альбумина. Диуретики не показаны большинству больных: олигурия разрешается при исчезновении гиповолемии и нормализации перфузии почек. Для облегчения рвоты, купирования пареза желудочно-кишечного тракта и уменьшения стимуляции поджелудочной железы может быть использована аспирация содержимого желудка через назогастральный зонд. Коагулопатия, возникающая при панкреатите, обычно требует назначения гепарина, свежей плазмы. В последние годы при остром панкреатите показана эффективность антагониста тромбоцит-активирующего фактора лексипафанта (60–100 мг/сут), однако его действие при хроническом панкреатите еще нуждается в уточнении.
Применение ингибиторов протеолитических ферментов (например, апротинина, габексата) является спорным. Исследования показывают, что при остром панкреатите не наблюдается дефицита ингибиторов протеаз, кроме того, проведенные клинические исследования не выявили преимуществ этих препаратов по сравнению с плацебо. Однако существуют данные, что габексат, низкомолекулярный ингибитор трипсина, эффективно используется для профилактики развития острого панкреатита, связанного с ЭРХПГ.
Ингибиторы секреции поджелудочной железы: глюкагон, соматостатин, кальцитонин, ингибиторы карбоангидразы, вазопрессин, изопреналин, также было предложено применять для лечения острого панкреатита, однако их эффективность к настоящему времени не получила достаточного подтверждения. Препараты пищеварительных ферментов можно использовать для лечения как в разгар заболевания с целью подавления панкреатической секреции, так и в период выздоровления, когда пациент снова получает возможность принимать пищу орально.
При билиарном обструктивном панкреатите должна быть проведена своевременная эндоскопическая декомпрессия желчных путей. Выполняется папиллосфинктеротомия, дилатация или стентирование панкреатического протока. Хирургическое лечение обструктивного панкреатита, безусловно, является основным методом, в то же время целесообразность проведения вмешательства в первые сутки после развития тяжелого приступа должна быть признана спорной. После стихания остроты воспаления целесообразно проведение холецистэктомии.
Схему длительной терапии при хроническом панкреатите можно разделить на две основные части, в соответствии с ведущими клиническими синдромами (см. диаграмму 2).
Боль могут облегчить большие дозы панкреатических ферментов. Попадание ферментов поджелудочной железы (прежде всего — трипсина) в двенадцатиперстную кишку по механизму отрицательной обратной связи вызывает снижение панкреатической секреции, снижение внутрипротокового давления и уменьшает боль. Традиционно для этой цели использовались порошок или таблетированные препараты панкреатина.
Если болевой синдром резистентен к терапии, при расширении главного протока более 8 мм, у 70–80% пациентов облегчение может принести латеральная панкреатоеюностомия. В случаях, когда панкреатический проток не расширен, показано проведение дистальной панкреатэктомии (при преимущественном поражении хвоста железы) или операция Уиппла (Whipple) (при поражении в основном головки железы). Альтернативой операции является чрезкожная денервация солнечного сплетения введением алкоголя, однако эффект этой процедуры сохраняется лишь в течение нескольких месяцев. Весьма перспективно эндоскопическое лечение под контролем эндоскопического УЗИ (дренирование псевдокист, невролиз солнечного сплетения).
Показаниями для заместительной терапии экзокринной панкреатической недостаточности являются исключительно клинические показатели: похудание, стеаторея, метеоризм. Классическая рекомендация, предусматривающая определение содержания жира в кале перед назначением лечения, в настоящее время потеряла свое значение из-за трудоемкости и низкой чувствительности данного метода. Для купирования внешнесекреторной панкреатической недостаточности используют различные препараты экстрактов поджелудочной железы (см. таблицу 1).
При выборе препарата для заместительной терапии следует учитывать следующие показатели:
Способность препарата активироваться только в щелочной среде — очень важное свойство, которое резко повышает эффективность ферментов; так, при использовании препарата, имеющего энтеросолюбильную оболочку, всасывание жиров повышается в среднем на 20% по сравнению с такой же дозой обычного средства. Однако при хроническом панкреатите происходит значительное снижение продукции бикарбонатов, что приводит к нарушению щелочной среды в двенадцатиперстной кишке. Это создает несколько проблем. Первая касается нарушения активации частиц ферментного препарата, покрытых энтеросолюбильной оболочкой. Вторая проблема заключается в том, что в кислой среде происходит преципитация желчных солей и нарушение эмульгации жира, что делает его малодоступным для расщепления липазой. Поэтому эффективность ферментной терапии (см. рисунок 1) может быть повышена благодаря одновременному назначению антацидов за 30 мин до и через 1 ч после еды или антисекреторных препаратов (Н2-блокаторы, омепразол), но необходимо помнить, что антациды, содержащие кальций или магний, ослабляют действие ферментных препаратов. Возможно использование препаратов, содержащих протеолитические ферменты растительного происхождения, которые сохраняют активность в гораздо более кислой среде, чем животные.
Значительное снижение качества жизни больного панкреатитом связано с такой проблемой, о которой обычно забывают, как стойкое вздутие живота. Нередко вздутие не купируется даже при приведении заместительной терапии высокими дозами ферментов. В этом случае к проводимой терапии необходимо добавить адсорбенты (симетикон, диметикон) или использовать комбинированные ферментные препараты, содержащие адсорбирующие вещества.
Разовая доза ферментов, которая рекомендуется для лечения внешнесекреторной панкреатической недостаточности, должна содержать не менее 20–40 тыс. ед. липазы. Обычно пациенту назначают две—четыре капсулы препарата (по 20—25 тыс. ед. липазы) при основных приемах пищи и по одной-две капсуле (по 8—10 тыс. ед. липазы) или таблетки панкреатина при употреблении небольшого количества пищи. При клинически выраженной панкреатической недостаточности обычно не удается полностью устранить стеаторею даже с помощью высоких доз препаратов, поэтому критериями адекватности подобранной дозы пищеварительных ферментов являются: прибавка веса, нормализация стула (менее трех раз в день), снижение вздутия живота.
Причины неэффективности заместительной терапии могут быть связаны как с неточной диагностикой заболевания, так и с неадекватным назначением терапии больному (см. рисунок 2).
Побочные эффекты ферментной терапии (см. рисунок 3) обычно не носят тяжелого характера, наиболее известный опасный побочный эффект — развитие фиброзирующей колопатии — возникает при длительном приеме очень высоких доз ферментов в виде микротаблеток: более 50 тыс. ед. липолитической активности на 1 кг веса тела в сутки.
Таким образом, терапия хронического панкреатита должна проводиться дифференцированно, в зависимости от ведущего клинического синдрома и стадии заболевания. Заболевание, которое удается обнаружить на первой стадии, как правило, не требует медикаментозной коррекции, в этом случае обычно достаточно изменения образа жизни и диетотерапии. Лечение ХП на второй стадии включает назначение таблетированного панкреатина, антисекреторных препаратов и спазмолитиков. Третья стадия обычно требует использования всего арсенала средств, которые имеются у врача для купирования панкреатической боли: микрогранулы панкреатина, антисекреторные препараты, октреотид, спазмолитики, мощные анальгетики, психотропные препараты. На последней, четвертой, стадии лечение основывается, прежде всего, на использовании микрогранул панкреатина в высокой дозе с целью проведения заместительной терапии.
По вопросам литературы обращайтесь в редакцию
А. В. Охлобыстин, кандидат медицинских наук
Э. Р. Буклис, кандидат медицинских наук
ММА им. И. М. Сеченова, Москва
Гордокс® (Aprotinin)
Инструкция
Торговое название
Международное непатентованное название
Лекарственная форма
Раствор для инъекций, 100000 КИЕ, 10 мл
Состав
10 мл раствора содержит
активное вещество – апротинин, раствор концентрированный, 100 000 КИЕ,
вспомогательные вещества: натрия хлорид, спирт бензиловый, вода для инъекций.
Описание
Прозрачный, бесцветный или слегка окрашенный раствор.
Фармакотерапевтическая группа
Гемостатики. Ингибиторы протеинолиза. Апротинин
Фармакологические свойства
Фармакокинетика
После внутривенного введения апротинин быстро распределяется по всему внеклеточному компартменту, что сопровождается быстрым снижением концентрации апротинина в плазме; время полувыведения составляет от 0,3 до 0,7 часа. Позднее, в частности, через 5 часов после введения, наступает терминальная фаза элиминации, при которой время полувыведения составляет от 5 до 10 часов.
Плацента, вероятно, не полностью непроницаема для апротинина, однако пенетрация, по-видимому, происходит крайне медленно.
Во время операции средние равновесные концентрации препарата в плазме у пациентов, получавших апротинин во время операции на сердце, составляли от 175 до 281 КИЕ/мл при использовании следующей схемы:
2 миллиона КИЕ в качестве первичной дозы внутривенно; 2 миллиона КИЕ в раствор первичного заполнения насоса и 500000 КИЕ в час в виде непрерывной внутривенной инфузии на протяжении операции. Средняя равновесная концентрация препарата в плазме во время операции после введения половины этой дозы составляла от 110 до 164 КИЕ/мл.
Данные фармакокинетических исследований апротинина у здоровых добровольцев, у кардиологических пациентов, которым проводилась операция в условиях искусственного кровообращения, и у женщин, которым проводилась гистерэктомия, свидетельствуют о том, что фармакокинетические параметры в диапазоне доз от 50000 КИЕ до 2 миллионов КИЕ имеют линейный характер.
Связывание с белками плазмы было изучено ex vivo в плазме крыс с помощью ультрацентрифугирования. Около 20% антифибринолитической активности было обусловлено несвязанной формой в безбелковом слое, а 80% препарата находилось в связи с белками сыворотки.
В равновесной фазе объем распределения составлял около 20 литров, а общий клиренс из организма у человека составлял около 40 мл в минуту.
Апротинин накапливался в почках и, в меньшей степени, в хрящевой ткани.
Накопление препарата в почках является результатом связывания апротинина с щеточной каймой эпителиальных клеток проксимальных канальцев, а также кумуляции в фаголизосомах этих клеток. Кумуляция в хряще обусловлена аффинностью основного апротинина к кислым протеогликанам.
В других органах концентрация препарата в основном не отличалась от содержания в сыворотке. Наименьшая концентрация препарата наблюдалась в головном мозге; апротинин практически не поступал в спинномозговую жидкость.
Лишь небольшое количество апротинина проникает через плацентарный барьер. Плацента не может считаться полностью непроницаемой для апротинина, однако скорость пенетрации крайне низка.
Проникновение апротинина в грудное молоко не исследовалось. Однако в связи с тем, что апротинин не всасывается после перорального приема, апротинин, присутствующий в грудном молоке, не может нанести вред грудному младенцу, независимо от его количества.
Метаболизм, элиминация и экскреция
Молекула апротинина в почках под действием лизосомальных ферментов расщепляется на более короткие пептиды или аминокислоты. У человека с мочой экскретируется менее 5% от введенной дозы апротинина. После внутривенного введения здоровым добровольцам апротинина с меткой 131I от 25% до 40% помеченного вещества экскретировалось в течение 48 часов с мочой в форме метаболитов. Эти метаболиты не обладали никакой фермент-ингибирующей активностью.
Данных о применении препарата у пациентов с терминальной стадией почечной недостаточности не имеется; однако у пациентов с нарушением функции почек не наблюдалось клинически значимых фармакокинетических изменений или очевидных побочных эффектов. В связи с этим специальной коррекции дозы в таких случаях не требуется.
Фармакодинамика
Апротинин представляет собой молекулу ингибитора протеаз широкого спектра, обладающую антифибринолитической активностью. Образуя обратимый стехиометрический комплекс фермент-ингибитор, апротинин у человека ингибирует трипсин, плазмин, калликреин в плазме и тканях, что приводит к ингибированию фибринолиза. Кроме того, он ингибирует контактную фазу активации свертывания крови, которая является фактором запуска процесса коагуляции и стимуляции фибринолиза.
Апротинин используется во время операций в условиях искусственного кровообращения, поскольку он ослабляет воспалительные реакции, что приводит к снижению потребности в трансфузии аллогенной крови и снижению кровопотери, а также к уменьшению необходимости повторного исследования средостения по поводу кровотечения.
Показания к применению
Апротинин показан для профилактики интраоперационной кровопотери и уменьшения объема гемотрансфузии у взрослых пациентов с высоким риском больших кровопотерь при проведении изолированного сердечно-легочного шунтирования (т.е. шунтирования коронарных артерий, не сопровождающегося другими сердечно-сосудистыми вмешательствами).
Перед применением апротинина необходимо тщательно оценить соотношение «польза/риск» и возможности альтернативного лечения.
Способ применения и дозы
Перед началом введения у всех пациентов необходимо провести тест на антитела IgG, специфичные к апротинину.
Вследствие риска развития аллергической (анафилактической) реакции, всем пациентам следует ввести внутривенно 10000 КИЕ (калликреин-ингибирующих единиц) апротинина (1 мл) как минимум за 10 минут до введения начальной дозировки. Если начальная дозировка 1 мл не вызвала аллергической реакции, то можно ввести терапевтическую дозировку.
Антагонисты H1 и H2 можно вводить за 15 минут до проведения теста с апротинином. Необходимо иметь в наличии оборудование для проведения стандартного экстренного лечения анафилактических и аллергических реакций.
Во время операций на открытом сердце (с аппаратом искусственного кровообращения) для снижения кровопотери и потребности в гемотрансфузии
После введения в наркоз (но до проведения стернотомии) рекомендуется ввести нагрузочную дозу от 1 до 2 миллионов КИЕ путем медленной внутривенной инъекции или инфузии в течение 20 – 30 минут. Следующие 1 – 2 миллиона КИЕ следует вводить после включения аппарата искусственного кровообращения. С целью избежания физической несовместимости апротинина и гепарина, добавляемого к раствору первичного заполнения насоса, каждый препарат следует добавлять к раствору первичного заполнения насоса в процессе рециркуляции, для того чтобы обеспечить достаточное разведение обоих препаратов до того, как они смешаются друг с другом. После первоначальной болюсной инфузии в высокой дозе следует вводить от 250000 до 500000 КИЕ в час путем непрерывной инфузии до окончания операции.
В целом общее количество апротинина, введенного в течение лечебного цикла, не должно превышать 6 миллионов КИЕ, что связано с содержанием бензилового спирта в инъекционном растворе.
Апротинин для внутривенного введения следует вводить через центральный венозный катетер, который не следует использовать для введения какого-либо другого лекарственного препарата.
Гордокс® можно вводить только пациентам, находящимся в положении лежа; введение должно проводиться медленно (максимальная скорость – от 5 до 10 мл в минуту) путем внутривенной инъекции или краткосрочной инфузии.
Пациенты с нарушением функции почек: согласно накопленному к настоящему времени клиническому опыту, коррекция дозы не требуется.
Применение в педиатрии: грудные дети, дети младшего возраста, дети и подростки: эффективность и безопасность препарата в этой возрастной группе пациентов не установлена.
Применение у пожилых пациентов: в соответствии с имеющимся к настоящему времени клиническим опытом, у пожилых пациентов не наблюдается какой-либо особой реакции на лекарственный препарат.
Побочные действия
У пациентов, получающих апротинин впервые, развитие аллергических или анафилактических реакций маловероятно. В случае повторного введения частота развития аллергических (анафилактических) реакций может достигать 5 %. При ретроспективном анализе аллергических (анафилактических) реакций было показано, что их частота повышается в случае, если повторное введение имеет место в течение 6 месяцев после первичного лечения (частота составляет 5% при повторной экспозиции в течение 6 месяцев и 0,9% при повторной экспозиции после истечения 6 месяцев). Кроме того, при ретроспективном анализе было показано, что частота тяжелых анафилактических реакций дополнительно увеличивается у пациентов, которые в течение 6 месяцев получали апротинин более двух раз. Даже в том случае, если пациент хорошо перенес повторное лечение апротинином, следующее введение может вызвать тяжелую аллергическую реакцию или, в крайне редких случаях, фатальный анафилактический шок.
Аллергические или анафилактические реакции, затрагивающие отдельные системы органов, проявляются в следующих формах:
— сердечно-сосудистая система: гипотензия
— пищеварительная система: тошнота
— дыхательная система: астма (бронхоспазм)
— кожа и ее придатки: зуд, крапивница, сыпь
Если аллергическая реакция развивается во время инъекции или инфузии, то введение препарата необходимо немедленно прекратить. Следует использовать стандартные меры экстренной помощи, в том числе введение адреналина, замещение объема и кортикостероиды.


