густая кровь у новорожденного что это значит
Густая кровь у новорожденного: причины, симптомы и методы лечения
Чем опасна
Если в теле ребенка кровь станет более густой, чем в норме, она будет с трудом перемещаться по сосудам. Поскольку при излишне густой крови она будет недостаточно насыщаться кислородом, то транспорт питательных веществ и кислорода к тканям нарушается. Это грозит ухудшением работы внутренних органов, а также склеиванием клеток крови между собой с образованием тромбов. В результате у ребенка повышается риск инсультов, инфарктов, некроза кишечника и других патологий.
Лечение народными средствами
Лучшие народные рецепты для разжижения крови
Эффективны при вязкости крови лекарственные травы, которые используют в народной медицине.
Причины густой крови у детей
Состояние, при котором у человека густая кровь, называется синдромом повышенной вязкости крови или гипервискозным синдромом. Он возникает и у новорожденных, и взрослых пациентов, и у пожилых людей.
Эта патология вызывается нарушением соотношения плазмы по отношению к кровяным клеткам. При этом главная функция крови – доставка кислорода и питательных веществ ко всем органам и клеткам организма – значительно страдает.
Причины возникновения повышенной вязкости крови у детей:
У новорожденных малышей
Сгущение крови у новорожденного малыша – абсолютно нормальное явление. Когда кроха еще находится в утробе матери, у него наблюдается повышенное содержание эритроцитов. Это нужно, чтобы детский организм до рождения получал кислород в необходимом количестве. После появления малыша на свет эритроциты разрушаются и приводят к физиологической желтухе, вязкость крови постепенно уменьшается, к году она приходит в норму.
У детей старшего возраста
Переживать и обязательно показать малыша специалисту нужно, если гиперкоагуляция обнаруживается после 1 года. Это может говорить о серьезных нарушениях в организме.
Заболеваниями крови занимается врач-гематолог, именно к нему на консультацию направит участковый педиатр при обнаружении проблем с густотой крови. Чем раньше вы обратитесь к нему, тем благоприятнее для малыша будет прогноз в лечении заболевания.
Режим еды и питья
Специальный режим питья назначается врачом. В среднем, человеку требуется выпивать около 3% воды от собственного веса. При массе 70 кг-это около 2 л воды, а при весе в 30 кг, приблизительно, 1 л. Воду можно частично заменить травяными чаями и соками
Потребление мучного и сладкого, солений и копчёностей, жирных мясных продуктов, надо ограничить. Не следует увлекаться употреблением зеленых листовых овощей, которые содержат много витамина К, способствующего сгущению крови.
Традиционным препаратом, разжижающим кровь является ацетилсалициловая кислота (аспирин). Но, у фармацевтического препарата немало побочных действий. Поэтому, лучше принимать природные салицилаты, содержащиеся в ягодах, фруктах (исключая бананы) и овощах. Продукты для разжижения крови вкуснее и безопаснее.

Методы лечения
При назначении терапии гематолог в первую очередь определит причину, вызвавшую сгущение крови у малыша. Лечение должно быть комплексным, включающим медикаментозные средства, соблюдение специальной диеты, организацию правильного питьевого режима. Раннее выявление патологии позволит вовремя начать лечение и не допустить возникновения опасных осложнений.
Прием препаратов
Для разжижения густой крови назначаются те же препараты, что и для взрослых пациентов при подобных проблемах. Разница заключается только в дозировке. Обычно назначается Гепарин, Трентал, Варфарин, Ривароксабан. Какое именно средство подойдет вашему ребенку, определит специалист.
Кроме того, немаловажно выявить и устранить фактор, который привел к появлению густой крови у больного. Можно обойтись и без лекарств, если причина, например, заключается лишь в нарушении питьевого режима или диеты.
Правила питания
В детский рацион обязательно включаются продукты, которые способствуют разжижению крови:
Из меню полностью исключите жирные, жареные, копченые блюда, хлебобулочные изделия, бананы, гречку, сладкие газированные напитки. Особое внимание уделите потреблению достаточного количества жидкости. Норма воды в сутки для ребенка определяется возрастом. Для грудничка это 100-200 мл, для малыша до 3 лет – 50 мл на килограмм массы тела, для детей от 4 лет – 1,2-1,7 л. Точное количество жидкости подскажет врач. Рекомендуется употреблять простую воду без добавок, зеленый чай, фруктовые и овощные соки.
Народные средства
Применять народные средства при столь серьезной патологии без согласования с лечащим врачом запрещено. Обязательно проконсультируйтесь с ним, прежде чем дать ребенку средство, не входящее в список выписанных препаратов.
Народные целители предлагают такие средства для разжижения крови:
Густая кровь — что это?
Когда говорят: «густая кровь» — это значит, что пренебрегать этой проблемой опасно. На что указывает густая кровь?
Как густая кровь влияет на здоровье? Является ли это следствием генов или на плотность крови влияют, например, образ жизни и диета?
Есть ли способ изменить плотность крови?
Хотя термин этот скорее «бытовой», а не медицинский, врачи постоянно напоминают: густую кровь необходимо разжижать. Что для этого необходимо?
Густая кровь — что это?
Проблема густой крови в том, что она медленнее течет по кровеносной системе и задерживает транспортировку питательных веществ и кислорода к клеткам.
Кроме того, когда ваша кровь гуще, вы становитесь более склонными к образованию сгустков, которые могут блокировать кровеносные сосуды в вашем сердце,
головном мозге или легких. Как и многое другое в организме, баланс крови важен для поддержания надлежащей консистенции. Если есть дисбаланс белков и
клеток, ответственных за кровь и свертывание, кровь может стать слишком густой.
Хотя человеческая кровь может казаться однородной, она состоит из комбинации различных клеток, белков и факторов свертывания.
Причины, повышающие плотность крови:
• старение
• сидячий образ жизни,
• генетика,
• тяжелые металлы,
• недостаток незаменимых жирных кислот,
• токсины окружающей среды, в том числе электромагнитное поле,
• курение,
• бактерии, вирусы и паразиты.
Когда слишком много факторов свертывания, ваши эритроциты попадают в «фибриновую сеть». Стенки артерий травмируются и склонны к повреждению, а
кровь становится липкой, что приводит к образованию комков и сгустков. Эти фибриновые волокна вносят основной вклад в повышение вязкости, образование
бляшек и, в конечном итоге, закрытие кровеносных сосудов (тромб).
Густая кровь — симптомы
Проблема часто протекает бессимптомно. Однако в некоторых случаях густая кровь может вызывать симптомы, напоминающие тромб.
Эти симптомы зависят от причины заболевания и его локализации и могут включать:
• помутнение зрения,
• головокружение,
• головные боли,
• легкие синяки,
• повышенное артериальное давление,
• недостаток энергии, усталость,
• трудности с концентрацией внимания,
• одышка,
• анемия, когда в крови низкий уровень нормальных эритроцитов.
Что стоит сделать?
Определенная диета и особый питьевой режим помогут сделать кровь более жидкой. Кроме чистой воды, врачи советуют включать в рацион зеленый
или травяной чай (если нет противопоказаний к употреблению травяных напитков), не забывать про натуральные соки из овощей и фруктов.
Для разжижения крови также рекомендуется употреблять виноград. Благодаря особым соединениям (в частности, биофлавоноидам) этот продукт считают
одним из лучших для кардио-сосудистой системы.
А как насчет того, чтобы пить 10-12 стаканов воды в день как метод разжижения крови? Это много воды, хотя она, безусловно, может снизить вязкость крови.
Исследования показывают, что те, кто выпивает 5 или более стаканов воды в день, с меньшей вероятностью умрут от болезни по сравнению с теми, кто выпивает
2 или меньше стаканов воды в день.
Ешьте и пейте продукты, разжижающие кровь, такие как чай с гранатом, имбирь, куркума, тмин, чеснок, лук, зеленый чай, холодноводную рыбу, такую как
дикий лосось, тофу и грецкие орехи.
Упражнения: густая кровь заставляет кровеносные сосуды становиться более жесткими, менее гибкими и они часто кальцифицируются с возрастом.
Один из ключевых способов поддерживать движение крови — это упражнения.
Лекарства для разжижения крови и чрезмерного скопления тромбоцитов
Лечение гиперкоагуляции и ее симптома — густоты крови — заключается в применении разжижающих препаратов, то есть препаратов, подавляющих агрегацию
тромбоцитов. Как разжижить кровь? Наиболее часто применяемыми препаратами от гиперкоагуляции являются гепарин и аценокумарол.
Гепарин — это разжижающий кровь препарат, который действует очень быстро и чаще всего используется в экстренных случаях, в исключительных ситуациях,
таких как длительный перелет или операция.
С другой стороны, аценокумарол можно использовать постоянно. Однако длительный прием этого препарата требует постоянного контроля МНО в крови.
Повышенный гемоглобин у ребенка: что это значит?
Определенные медицинские условия и факторы образа жизни могут вызывать высокий уровень гемоглобина у детей.
Что такое высокий уровень гемоглобина?
Гемоглобин содержит железо, которое придает крови красный цвет. Подсчет гемоглобина является косвенным измерением количества эритроцитов в детском организме. Когда уровень гемоглобина выше нормы, это может быть признаком проблем со здоровьем.
Нормальный уровень гемоглобина у детей составляет от 110 до 150 г/л (грамм на литр). Уровень гемоглобина зависит от многих факторов, включая возраст, расу, пол и общее состояние здоровья человека.
Гемоглобин обычно измеряется как часть общего анализа крови, а также гематокрита (процент крови, который состоит из эритроцитов), чтобы помочь диагностировать медицинские состояния и узнать больше о здоровье ребенка.
Что может вызвать высокий уровень гемоглобина?
Многие факторы могут влиять на уровень гемоглобина. Иногда высокое содержание гемоглобина является результатом образа жизни или побочным эффектом приема лекарств.
Медицинские условия, которые могут вызвать высокий уровень гемоглобина, включают:
Что можно ожидать, когда врач обнаружит высокий уровень гемоглобина?
Врачи обычно обнаруживают высокий уровень гемоглобина при проведении анализов по другим проблемам со здоровьем. Ваш врач может выполнить дополнительные анализы, чтобы определить причину более высокого уровня гемоглобина. Эти тесты могут искать условия, которые заставляют детский организм вырабатывать слишком много красных кровяных клеток, или расстройства, которые ограничивают поступление кислорода.
Что такое полицитемия у детей?
Генетические мутации в клетках костного мозга вызывают это заболевание. Некоторые формы могут быть переданы от родителей к детям, но большая их часть не наследуется.
Каковы симптомы полицитемии вера у ребенка?
Некоторые дети не имеют симптомов, и полицитемия может быть обнаружена при проведении анализов крови по другим причинам. Симптомы чаще встречаются у взрослых.
Симптомы могут возникать немного по-разному у каждого ребенка. Они могут включать в себя:
Симптомы полицитемии могут быть похожи на другие проблемы здоровья.
Как диагностируется полицитемия вера у ребенка?
Врач спросит вас о симптомах вашего ребенка и истории болезни. Он проведет вашему ребенку медицинский осмотр.
Ваш ребенок может также пройти тесты, такие как:
Как лечится полицитемия вера у ребенка?
Лечение будет зависеть от симптомов вашего ребенка, возраста и общего состояния здоровья. Это также будет зависеть от того, насколько серьезным является состояние. Врач, скорее всего, направит вас к гематологу, специалисту по заболеваниям крови. Лечение может включать в себя:
Ваш лечащий врач будет следить за изменениями результатов анализа крови или признаками и симптомами осложнений. Ребенок с таким диагнозом должен избегать сильной жары, например, от горячей ванны. Жара может усилить некоторые симптомы, такие как зуд и жжение. И он должны воздерживаться от спорта и занятий, которые могут вызвать травмы. Травмы могут увеличить риск кровотечения.
Гемолитическая болезнь новорожденных
Гемолитическая болезнь новорождённого. Звучит страшно, пугающе — особенно в сочетании с трогательным словом «новорожденный». И это действительно тяжелая патология, которая требует срочного медицинского вмешательства. По прогнозам более 90 % детей, получивших своевременное лечение, впоследствии не имеют неврологических нарушений. Поэтому медлить нельзя, нужно вовремя диагностировать и принимать меры.
Поскольку, как правило, ГБН проявляется в первые дни жизни ребёнка, лечение назначают сразу, пожалуйста, доверяйте и не препятствуйте действиям врачей!
Итак, что же это за заболевание — ГБН? Это разрушение эритроцитов новорожденного ребенка антителами его матери. И причина его — несовместимость материнской и детской крови по антигенам красных кровяных клеток (эритроцитов), как правило, по резус-фактору и системе групп крови, и, иногда, по другим факторам крови.
В чем же причина?
Если у матери резус-отрицательная кровь, а у ребёнка резус-положительная, то возникает резус-несовместимость. Из-за этого иммунная система матери эритроциты плода может определить как потенциально опасные, инородные, и начнет вырабатывать антитела против резус-фактора, расположенного на них. Прикрепившись к эритроцитам ребёнка, антитела разрушают их. Причем начинается этот процесс еще в период внутриутробного развития плода и после рождения ребенка продолжается. Если же у плода кровь резус-отрицательная, а у мамы — резус-положительная, то это ситуации не возникает.
Как не пропустить симптомы гемолитической болезни
Пока мама беременна, признаки несовместимости крови никак себя не проявляют ни у матери, ни у плода. А уже после рождения ГБН клинически проявляется по-разному, в зависимости от того, какую форму примет: анемическую, желтушную и отёчную. Бывают также случаи сочетания этих форм. Давайте рассмотрим их отдельно.
1. Анемическая форма. Считается наиболее лёгкой. Ее проявления — бледность кожных покровов, неврологические нарушения, например, слишком продолжительный сон, вялость, апатичность, плохой аппетит, вялый сосательный рефлекс. Кроме того, присутствуют признаки увеличения селезёнки и печени, наблюдающиеся в динамике.
2. Желтушная форма. Наиболее часто встречающаяся форма. Она диагностируется почти в 90 % случаев. При этой форме желтуха самый главный симптом. Желтый оттенок буквально в первые часы жизни приобретает кожа, слизистые оболочки, возможны увеличения печени и селезёнки. От распространенности по телу и интенсивности желтухи определяют степень тяжести желтушной формы. Это определяется визуально по шкале Крамера. Всего степеней пять, при первой поражены лицо и шея, при пятой — уже все тело. Зависит интенсивность желтухи от уровня билирубина, который придает коже жёлтый. Критический уровень этого фермента способен поразить нейроны головного мозга, его структуры, и вызвать серьезного грозного осложнения, биллирубиновой энцефалопатии.
3. Отёчная форма («водянка плода»). Это наиболее тяжёлая форма, чаще всего диагностируемая ещё внутриутробно. Желтушная окраска плодных оболочек, околоплодных вод, пуповины не остался врачами незамеченными. У ребенка с момента рождения отеки по всему телу — подкожные, брюшной полости, грудной клетки. Состояние новорожденного тяжелое. Детям, у которых диагностируется именно эта форма заболевания, требуется интенсивное лечение, в том числе переливание крови.
Сразу после рождения детям, особенно из группы риска, важно определить группу крови. Дети, у которых не совпали группы крови или резус-принадлежности с мамой, первые сутки жизни должны быть осмотрены врачом несколько раз.
Мама может и сама заметить желтушность, также как и чрезмерную бледность слизистых и кожи. В этом случае необходимо незамедлительно сообщить врачу.
ГБН нельзя путать с другими заболеваниями новорождённых:
Точную диагностику может провести только врач, не пытайтесь сами поставить диагноз или преуменьшить его важность.
Как лечат ГБН?
В лечении используются два подхода — консервативный и оперативный. К первому относят фототерапию и инфузионную терапию с внутривенными иммуноглобулинами, ко второму — заменное переливание крови. Формы лечения в зависимости от степени тяжести определяют врачи.
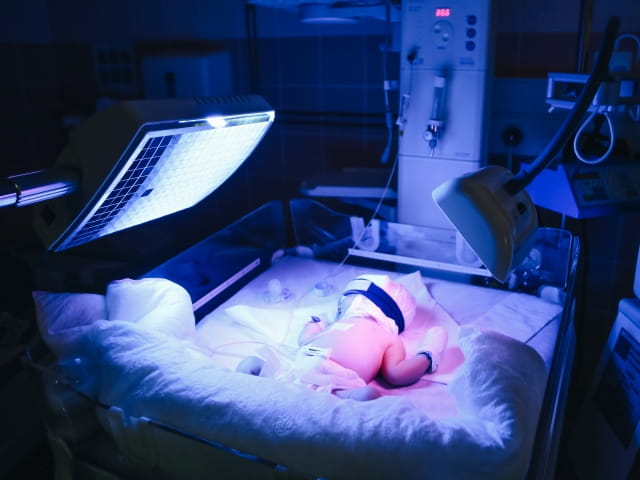
Конечно, фототерапия самый эффективный и безопасный метод лечения. В его основе — лечебное воздействие ультрафиолетовых лучей с определенной длиной волны, проникающих через кожу малыша и помогающих образовываться нетоксичной водорастворимой форме билирубина, которая в последствии легко выводится из организма. Как следствие, уровень билирубина в крови ребёнка падает, и организм не страдает от его токсического воздействия.
После постановки диагноза фототерапия проводится «нон-стоп». При этом ребенок теряет много жидкости, и восполняют ее как раз за счет внутривенного введения, частого прикладывания к груди и восполнения питьем.
В качестве побочных эффектов от лечения могут наблюдаться мелкоточечная сыпь и окрашивание мочи, кала и кожи в бронзовый цвет, все это не требует специального лечения, и проходят через некоторое время.
Операция заменного переливания крови проводится при тяжёлых формах гемолитической болезни новорождённых, и выполняется в условиях реанимационного отделения.
Поскольку средняя форма тяжести ГБН встречается довольно часто, мамам необходимо не только полагаться на врачей, но и самим быть внимательным к малышу, наблюдать за ним, особенно если ребенок относится к группе риска по группе крови и резусу. Нельзя списывать все проблемы на «желтушку новорожденных», как ее называют, и игнорировать эти серьезные симптомы.
Желтуха у новорожденных
Желтуха у новорожденных (чаще всего физиологическая) – состояние, при котором кожа и белки глаз желтеют вследствие высокого содержания в крови вещества под названием билирубин. У большинства младенцев развивается на 2-3 сутки после рождения. Билирубин представляет собой желтое вещество, являясь результатом разрушения гемоглобина в процессе естественной замены эритроцитов. В нормальном состоянии он должен быстро перерабатываться в печени. По медицинской статистике, желтуха у новорожденных, появившихся на свет в срок, диагностируется в 50-60% случаев, а у недоношенных – в 80%. Билирубин в избыточном количестве имеет токсическое действие на внутренние органы.
Информация о заболевании и его причинах
Несмотря на то, что заболевание распространено среди новорожденных, следить за уровнем билирубина в этот период нужно. В среднем требуется 1-2 недели для нормализации показателей. В группе риска находятся дети, перенесшие внутриутробную инфекцию, родовую гипоксию или асфиксию.
Причины развития болезни у младенцев
Желтуха у новорожденных может иметь следующие причины:
Какие проявляются симптомы у младенцев
Проявление симптомов может быть от легких до тяжелых. Это зависит от уровня показателей билирубина в крови и длительности протекания болезни. Причины и последствия желтухи у новорожденных могут быть разными, но есть одна общая характеристика – желтушность кожи и склер. Стоит отметить, что глаза быстрее проявляют симптоматику. У младенца может наблюдаться повышенная сонливость со снижением сосательного рефлекса. Возможно появление судорог. Без лечения запущенная желтуха может стать причиной глухоты, умственной отсталости и паралича.
Основные и редко встречающиеся виды заболевания
Повышенный билирубин у младенцев считается нормой, но только в первые несколько суток. Постепенно показатели снижаются. Если этого не происходит, речь идет о развитии патологического процесса.
Виды желтухи у новорожденных (зависит от причин ее появления и тяжести протекания):
Классификация желтух новорожденных позволяет точно поставить диагноз и определить направление лечения. В неосложненных случаях самочувствие хорошее. В 60-70% у младенцев возникает физиологическая желтуха. Еще ее называют временной конъюгационной. Проявляется на 3-4 день (у недоношенных на 5-6 день) после рождения без признаков анемии и гемолиза. Проходит в течение 7-14 дней.
Конъюгационная желтуха развивается из-за незрелости какого-либо компонента системы метаболизма билирубина. Возникает со 2 по 10 сутки после рождения. Длится заболевание от 14 до 30 дней. Дифференциальная диагностика сложная, признаки могут быть схожими с другими видами желтухи. Рекомендуется стационарное наблюдение молодой мамы и младенца.
Гемолитическая желтуха у новорожденных возникает из-за наличия других заболеваний в анамнезе. Это могут быть: инфаркт легкого, поражения печени, септический эндокардит, опухоли злокачественного характера, малярия. Токсическое воздействие на организм также может стать причиной развития этой формы болезни. Диагностика показывает повышенный уровень стеркобилина в составе кала и наличие гипербилирубинемии.
Неонатальная желтуха новорожденных провоцируется незрелостью клеток печени, повышенной выработкой билирубина и низкой способностью сыворотки крови к его связыванию. Если тенденция убывания показателей не наблюдается, необходимо проведение диагностики для определения причин. Неонатальная желтуха характеризуется недостаточным количеством ферментов, которые нужны для нейтрализации избыточного билирубина в крови.
Паренхиматозный тип – тяжелая форма болезни, требующая немедленной медицинской помощи. Имеет гепатитную природу происхождения. Механическая желтуха является патологическим синдромом, причиной которого могут быть нарушения метаболизма металлов, белков, анатомические дефекты и нарушения проходимости желчных путей. Проявляется с первых дней жизни. Выздоровление возможно ко второму полугодию при условии неосложненной формы заболевания.
Обтурационная (подпеченочная) форма заболевания развивается на фоне непроходимости желчных путей. Возможны опухоли брюшной полости в анамнезе. У младенцев цвет кожи имеет зеленовато-жетый оттенок, каловые массы – белесые, моча – темная. Патологическая желтуха в неонатальном периоде развивается стремительно – в первые сутки после рождения. Диагностируется увеличение селезенки и печени, возникновение самопроизвольных синяков по телу. Может наблюдаться усиленный гемолиз, если в анамнезе зафиксирована несовместимость по резус-фактору между матерью и младенцем.
Какие предпринимать меры профилактики
Дети, которые родились у матери с отрицательным резус-фактором крови (Rh-), находятся в группе риска. В период беременности необходимо проводить тесты на наличие резус-антител. В первые часы после появления на свет необходимо сделать анализ крови для контроля уровня билирубина. Если развитие желтухи не связано с патологиями, лучшей профилактикой считается частое кормление малыша грудью для вывода из организма мекония.
Информация о лечении заболевания 
Желтуха у новорожденных лечится – это самое главное. В каждом отдельном случае тактика зависит от показаний, симптомов и вида болезни. В большинстве случаев при физиологическом типе заболевания требуется частое кормление грудью (не меньше 8-12 раз в сутки), а при патологической – фототерапия. Средняя продолжительность лечения около 96 часов. Если светолечение не дает результата, в качестве предотвращения осложнений может быть назначено заменное переливание крови.
Диагностические мероприятия
Признаки желтухи у новорожденных проявляются сразу или постепенно. Общий симптом – пожелтевшие склеры глаз и кожи. Для определения уровня билирубина не обязательно сдавать кровь на анализ. Можно провести безболезненный билитест. Его также используют для повторного контроля показателей. При подозрении на патологическую желтуху кровь сдают обязательно, включая печеночные пробы, и проводят другие исследования для определения причины заболевания.
Ответы на частые вопросы
Желтуха у новорожденных сколько длится?
Неонатальная желтуха лечение требует в сложных случаях. В зависимости от разновидности длительность заболевания может составлять от нескольких дней до полугода. В среднем от 96 часов до 14-30 дней.
Чем опасна желтуха у новорожденного ребенка?
Опасность заболевания состоит в токсичности билирубина относительно внутренних органов. Самым тяжелым осложнением желтухи является поражение головного мозга. Лечение желтухи у новорожденных дает положительные результаты при своевременно поставленном диагнозе.
Почему у новорожденных желтуха?
Заболевания у младенцев провоцируется разными факторами. Один из них – резус-фактор Rh- матери, когда у нее в крови нет антигена Rho(D), инфекционные поражения печени, врожденный гепатит, реакция на грудное молоко и др. Если печень у новорожденного работает неправильно, этот фактор также провоцирует желтуху. Детский организм борется с избытком билирубина посредством связывания его с белком крови альбумином, но не всегда этот процесс эффективен. Это и становится причиной возникновения желтушности склер глаз и кожи.