как узнать что у тебя перелом руки
Как узнать что у тебя перелом руки
Признаки ушибов, растяжений, вывихов и переломов очень похожи между собой и поэтому многие теряют драгоценное время, пытаясь лечить разрывы связок и переломы в домашних условиях. Между тем, самостоятельно лечить, накладывая повязку или холодный компресс на больное место, можно только те травмы, если есть полная уверенность в том, что у пострадавшего нет перелома, разрыва или вывиха.
Нарушение функции при ушибе обычно происходит по мере нарастания отека и гематомы. Способность двигать поврежденной частью тела также теряется постепенно. Например, человек не может сам согнуть поврежденную ногу или руку из-за резкой боли, но если ему это делать помогает другой, то конечность сгибается, хотя это тоже болезненно. Этим ушибы отличаются от переломов и вывихов, при которых двигать травмированной конечностью невозможно сразу, как самостоятельно, так и с помощью другого человека.
Лечить ушибы можно и самостоятельно. Для уменьшения развития отека и гематомы сразу после травмы нужно наложить на поврежденное место холодный компресс и обеспечить ему покой. Можно ушибленное место поместить под холодную проточную воду, забинтовать мокрым полотенцем, приложить лед или бутылку с холодной водой. Для уменьшения движений в область суставов следует наложить давящую повязку, а затем конечность расположить на возвышенном положении.
Растяжения обычно возникают при движениях в суставе, которые несвойственны ему или превышают его физиологический объем. Чаще всего встречаются повреждения связки суставов, например, голеностопного при подворачивании стопы. Признаки растяжений сильно напоминают симптомы ушиба в области сустава: гематома, припухлость и боль. Но нарушение функции при растяжениях выражено ярче, чем при ушибе.
Разрывы связок могут быть как самостоятельной травмой, так и сопровождать переломы и вывихи. Наиболее часто разрывы связок происходят в области коленного и голеностопного сустава. При разрывах также возникает сильная боль, отек, гематома и заметное ограничение функции сустава. Если разрыв связок сопровождается кровоизлиянием в полость коленного сустава, он становиться визуально опухшим и горячим на ощупь, а при нажатии на надколенник пальцами там чувствуется «пустота» глубиной 1-2 см, тогда как он должен сразу упираться в кость. Надколенник как бы «плавает» на поверхности жидкости, образовавшийся из излившей в сустав крови.
На практике чаще всего встречаются разрыв икроножной мышцы, четырехглавой мышцы бедра и двуглавой мышцы плеча. При неполном разрыве мышцы появляется сильная боль в зоне повреждения и гематома, но функция мышцы частично сохраняться. При полном разрыве на месте травмы появляется «ямка», а функция мышцы полностью отсутствует.
При разрыве сухожилия боль умеренная, в зоне повреждения также отмечается припухлость, а сгибать и разгибать сустав самостоятельно невозможно, хотя пассивные движения сохраняются. Например, при разрыве сухожилия сгибателя пальца, невозможно согнуть палец, но это легко делать, если помогает другой человек или врач.
При переломах ни в коем случае нельзя пытаться выпрямлять, вправить и производить другие манипуляции с поврежденным местом. К месту повреждения можно приложить лед, бутылку с холодной водой или специальный охлаждающий пакет только после того, как он будет обездвижен, а при открытом переломе в первую очередь надо остановить кровотечение.
Вывод: если у вас нет уверенности в том, что у вас или вашего близкого обычный ушиб или растяжение, накладывайте иммобилизацию по правилам лечения перелома и вызывайте скорую помощь, чтобы врач-травматолог осмотрел место повреждения и поставил точный диагноз.
Видео №1: Неотложная помощь при открытом переломе
Видео №2: Первая и неотложная помощь при закрытом переломе
— Рекомендуем посетить наш раздел с интересными материалами на аналогичные тематики «Травматология»
Ушиб или перелом: как отличить?
Обзор
Никогда ни с чем не перепутаешь перелом со смещением, а уж тем более — открытый перелом, когда из раны видны костные отломки. В этих случаях сразу бросается в глаза деформация поврежденной части тела. Ясно, что без врачебной помощи не обойтись: нужно придать костям правильное положение, надежно их зафиксировать, а при открытой ране провести её обработку. Такие переломы обычно случаются при повреждении рук и ног.
Если в момент травмы вы не слышали зловещего хруста, а после того, как пришли в себя, видимых деформаций на теле не обнаружили, установить тяжесть травмы будет достаточно сложно. Какие критерии для этого используют?
Признаки перелома
Есть мнение, что перелом сильнее болит, чем ушиб. На самом деле — это не так. Болевые рецепторы везде одинаковые: что в мышцах, коже и связках, что в надкостнице. Поэтому по интенсивности болевых ощущений проводить диагностику бессмысленно. Мало того, некоторые переломы почти не болят, и первое время человек может вовсе не догадываться о тяжести произошедшего. Так, например, бывает у пожилых людей при некоторых видах переломов шейки бедра.
Второй признак — отечность тканей и размеры гематомы (синяка). Действительно, переломы обычно сопровождаются более массивным повреждением, а значит выраженной припухлостью и большим кровоподтеком. Причем отек и гематома могут увеличиваться в течение нескольких часов после падения и даже на следующий день. Но бывают и исключения. Например, при ушибах частей тела, где мало жировой клетчатки, но много кровеносных сосудов (грудная клетка, лодыжка, передняя поверхность голени, голова и лицо). Место травмы буквально надувается на глазах, а затем эта огромная гематома может еще и сползать вниз, под действием силы тяжести, раскрашивая кожу в разные оттенки багрового и сине-зеленого цвета на приличном протяжении. Выглядят последствия таких травм страшно, хотя кости целы и ничего здоровью не угрожает. И наоборот, при переломах костей, скрытых под толстым слоем мышц, отечность может быть едва заметной, а кровоподтек и вовсе отсутствовать.
Третий признак — нарушение движения в поврежденной части тела. Кость при переломе теряет прочность, а значит не выполняет свою опорную функцию, поэтому движения невозможны. Однако это правило не работает при поднадкостничных переломах, трещинах костей и вколоченных переломах.
Таким образом, голословно утверждать, что это всего лишь ушиб или целый перелом в большинстве случаев — глупо. Вы можете ошибиться с вероятностью 50 на 50. Единственный способ точной диагностики — рентгеновский снимок. Другой вопрос, насколько опасны подобные переломы? Могут ли они серьезно навредить здоровью, если их симптомы так похожи на обычный ушиб?
Нужно ли обращаться к врачу, если подозреваете перелом?
В большинстве случаев, нетяжелые переломы срастаются самостоятельно, без обследования, гипса и медицинской помощи. Для этого достаточно щадить место удара и обеспечить ему неподвижность. В практике травматологов нередки случаи, когда пациент, сделав рентген свежего перелома, узнает о том, что рядом есть уже сросшийся, о котором он и не догадывался ранее. Но не всегда подобные травмы проходят без последствий.
Случай из жизни. Банщик чистил ступеньки ото льда, поскользнулся и больно ударился грудью. Женская интуиция супруги подсказала ей, что лучше перестраховаться и вызвать скорую помощь. Однако фельдшер, приехав на вызов, предложил мужчине лишний раз не «светиться» на рентгене — все равно гипс при переломе ребер не накладывают. Оставил все как есть и уехал. Утром, неловко повернувшись, мужчина почувствовал укол в груди и стал раздуваться, как воздушный шарик. Несколько минут — и дышать стало трудно. Если бы не оперативная работа другого коллектива медиков, банщик бы умер от пневмоторакса — травмы легкого, причиной которой стал осколок ребра, повредивший мягкие ткани. На работу банщик вернулся после операции, в середине весны, когда ступеньки ото льда чистить было уже не нужно.
Не менее опасные ситуации возникают при вколоченных переломах шейки бедра, если с размаху упасть на бок. Внешние признаки травмы могут быть незначительными, боль — терпимой, что позволяет человеку продолжать ходить и даже бегать. Но в определенный момент костные отломки могут сместится, что значительно утяжеляет состояние. Во-первых, потребуется операция для их сопоставления, во-вторых, возможно полное разрушение головки бедренной кости из-за нарушения кровоснабжения. А итог — протезирование или полная неподвижность.
Компрессионный перелом позвоночника может привести к хроническим болям в спине, парезам и параличам из-за сдавления межпозвоночных нервов и даже спинного мозга. Невнимательное отношение к перелому пальца на ноге может впоследствии привести к его деформации. И вы уже не сможете носить модельную обувь.
Конечно, все эти осложнения редки. Поэтому в крайнем случае можно уповать на везение и не обращаться за медицинской помощью, шанс самостоятельно «зализать раны» при неосложненных переломах достаточно высокий. Но все же, если вы ушиблись не на краю света, а где-то в цивилизации, лучше сделать снимок в любом ближайшем травмпункте. А в случае перелома принять все необходимые меры к его скорейшему заживлению.
Другие статьи по темам:
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительных целей и носят рекомендательный характер. При появлении симптомов, пожалуйста, обратитесь к врачу.
Как ушиб отличить от перелома
Поскользнулся на обледеневшем тротуаре либо споткнулся, упал – и почувствовал резкую боль. Что это? Ушиб или, возможно, перелом?
Надо ли срочно отправляться в травмпункт или можно обойтись домашними средствами? Попробуем разобраться.
Ушиб – что это?
Ушиб – это травма, при которой не происходит нарушения целостности и структуры тканей. При ушибе нет большой открытой раны или сильного кровотечения, возможны только ссадины, которые быстро проходят. А вот кровоподтек вполне вероятен. Он вызван внутренним кровоизлиянием: сдавленные при ушибе ткани прижимаются к костям, повреждают кровеносные сосуды и последние лопаются. Результат – сине-багровое пятно, которое со временем становится желто-зеленым.
Еще один признак – отек, образующийся на месте ушиба, который ограничивает движения в поврежденном органе.
И конечно, основным проявлением ушиба бывает боль – разная по интенсивности, от небольшой до сильнейшей.
Как проявляется перелом?
При переломе полностью либо частично (трещина) повреждается костная ткань. Травмированная кость может в некоторых случаях разрывать кожу, выходя на поверхность, – это открытый перелом.
При закрытом переломе отломки кости могут смещаться (тогда говорят о переломе со смещением) либо оставаться на месте (перелом без смещения).
Перелом характеризуется в первую очередь болью, резкой и сильной в момент получения травмы, иногда даже можно слышать характерный хруст ломающейся кости.
В случае перелома тоже возможны отек и кровоподтек. И все же отличия его от ушиба имеются.
Как отличить?
Понятно, что открытый перелом виден сразу – по костям, торчащим из раны. Трудности возникают при определении закрытого перелома, особенно если отломки кости не сместились.
Боль от ушиба постепенно утихает, и через пару часов наступает облегчение. Если же на травмированный участок положить лед, то отек спадет.
При переломе отек не спадает, а боль не уменьшается и может даже усилиться.
Если сломана рука или нога, то опереться на поврежденную конечность невозможно, если поврежден палец, то его никак не согнуть. При ушибе стопы можно ходить, правда, с сильной болью. Если стопа сломана, то невозможно и шагу ступить.
Сломанное ребро дает о себе знать болью при любых движениях туловища, кашле и даже вдохе.
Если перелом со смещением и отломок кости расположен близко к коже, то он может выступить под кожей в виде выпуклости, болезненной при касании. Сломанная рука (нога) висит или неестественно согнута. В месте травмы может наблюдаться патологическая подвижность кости. Если ушиб сильный, порваны мышцы, конечность тоже может не действовать, ее нельзя согнуть
Определить перелом можно с помощью синдрома осевой нагрузки. Травмированного просят попробовать опереться на больную руку, перенести вес тела на больную ногу, сжать кулак и постучать по нему, то есть приложить силу к травмированной кости в продольном направлении. При переломе это вызовет сильнейшую боль, если же это ушиб, то боли не будет.
Это связано с тем, что при переломе повреждается надкостница, а в ней расположено большое число нервных рецепторов. Они и вызывают боль.
Перелом руки
Общие сведения
Под переломами кости принято подразумевать частичное/полное нарушение целостности костной ткани, образующееся в результате травмы (падения, прямого удара), при которой разрушение костной ткани обусловлено воздействием механической силы, которая превышает твердость костей. Реже перелом является результатом ряда заболеваний, для которых характерно изменением структуры костной ткани (патологический перелом при остеопорозе). При этом, при переломе кости может происходить разрыв подкожной ткани/кожи, повреждение нервных волокон, сосудов, сухожилий, а места перелома соприкасаться с внешней средой (открытый перелом) и переломы без повреждения прилегающих тканей (закрытый перелом). При повреждении кости в двух/более местах речь идет о сложном переломе, который часто сопровождается смещением костных сегментов; при повреждении кости без разделения ее на сегменты говорят о простом переломе (трещине). Тяжесть и тип перелома определяются механизмом повреждения, направлением силы и мощности действия на кость, свойств кости (тип кости, прочность).
Перелом руки относится к наиболее часто встречаемой патологии, на долю которой приходится около 65% от всех переломов костей, а среди костей руки чаще встречаются переломы костей предплечья (локтевой кости, в частности, локтевого/венечного отростка локтевой кости) и лучевой кости — диафиза лучевой кости, шиловидного отростка). Реже встречаются переломы сразу обеих костей предплечья.
Еще одной часто встречаемой проблемой является переломы костей кисти, причиной которых является падение с упором на кисть костей/удар по кисти. Наиболее часто встречаются переломы пальца на руке (фаланг пальцев), реже переломы пястных костей (перелом Роланда/Беннета) и достаточно редко — переломы костей запястья руки (ладьевидной, гороховидной и полулунной кости). Среди переломов фаланг пальцев наиболее часто встречаются перелом ногтевой фаланги, преимущественно безымянного пальца и мизинца. При этом, при переломах диафиза фаланг зачастую происходит смещение пальца с открытым углом к тылу. Особенно часто смещение пальца сопровождает перелом мизинца на руке. Реже встречается перелом со смещением.
Переломы локтевого сустава
Перелом локтевого сустава возникает при падении/ударе по локтю, реже — при падении на выпрямленную руку. Особенностью локтевого сустава является его сложность. По сути, это один из самых сложных суставов, который образован тремя костями: плечевой, лучевой и локтевой, движущихся в разных плоскостях, суставные поверхности которых невелики и чрезвычайно хрупкие. Соответственно, даже при незначительных смещениях их поверхностей происходит изменение объема/структуры сустава, что практически сразу блокирует любые движения в нем, если перелом происходит с образованием фрагментов костей/хряща, они сразу заполняют его полость, а при открытом переломе сустава — часто повреждаются прилегающие нервные волокна и сосуды. Из-за сложного строения локтевого сустава могут происходит переломы различных структур сустава: перелом надмыщелков плечевой кости; локтевого отростка; венечного отростка лучевой кости; шейки/головки лучевой кости, каждый из которых имеет свои клинические проявления. На практике значительно чаще встречается перелом локтевого сустава у ребенка.
Патогенез
Значительно реже в основе патогенетического механизма перелома кости лежат структурно-количественные изменения непосредственно в костной ткани, которые негативно сказываются на прочности кости. К таким изменениям относятся структурные изменения, проявляющиеся нарушениями в структуре микроархитектоники трабекул, накоплением микропереломов в трабекулах/увеличением пор кортикальной кости, что оказывает существенное влияние на прочность кости. Еще одним патогенетическим механизмом перелома кости является уменьшение ее массы, что приводит к снижение механической прочности.
Классификация
В основу классификации переломов костей руки положено несколько факторов, в соответствии с чем принято выделять различные виды переломов.
По происхождению: врождённые, полученные при травме живота в период беременности или в процессе родов и приобретённые, среди которых выделяют травматические переломы и патологические.
По наличию/отсутствия повреждения целостности кожи и прилегающих тканей: открытый и закрытый перелом.
По расположению перелома:
По сложности перелома (положению костных отломков): со смещением и без смещения.
По отношению к продольной оси кости: поперечный, косой, продольный, спиральный, оскольчатый, вколоченный.
Причины
Наиболее часто встречаемой причиной перелома костей руки является травма различного генеза (на производстве, в быту, при занятиях спортом). Это преимущественно падение человека на вытянутую/отведенную руку, значительно реже травма обусловлена сильным ударом по руке. Реже встречаются переломы в основе патологического процесса которых лежит остеопороз.
К факторам, существенно увеличивающим риск перелома относятся:
Симптомы
В клинической картине перелома костей, независимо от ее вида принято выделять абсолютные и относительные признаки перелома руки. К абсолютным признакам перелома кости относятся: патологическая подвижность, сильно выраженный болевой синдром, особенно при физикальном обследовании, наличие в месте перелома деформации продольной оси конечности и крепитации костных отломков. К абсолютным признакам, позволяющими определить перелом кости относятся боль при давлении, отёк в месте перелома, боль при пальпации кости, мышечный спазм, изменение цвета кожи. Это общие признаки перелома костей, однако при переломе конкретной кости появляются специфические симптомы. В силу большого количества костей, формирующих верхнюю конечность и возможности перелома любой из них рассмотрим ниже лишь несколько, наиболее часто встречающихся переломов руки.
Перелом головки лучевой кости
Характерным признаком является появление резкой боли в локтевом суставе, усиливающееся при попытке согнуть/повернуть руку, а также при пальпации. Объективно визуально определяется гемартроз/отек, ограниченность движений, особенно при попытке совершить ротационное (круговое) движение предплечья, деформация сустава. При сочетанном переломе головки луча и вывиха предплечья отмечается более грубая деформация, практически отсутствую движения в суставе, зачастую присутствуют нарушения чувствительности и кровоснабжения, что проявляется онемением пальцев.
При переломе диафиза лучевой кости симптомы относительно стертые и манифестируют припухлостью в области перелома, болью, усиливающейся при попытке совершить ротационные движения и пальпации костного перелома. Как правило, подвижность кости и крепитация отсутствуют, поскольку фрагменты лучевой кости удерживаются межкостной мембраной.
Перелом лучевой кости в типичном месте (фото ниже)
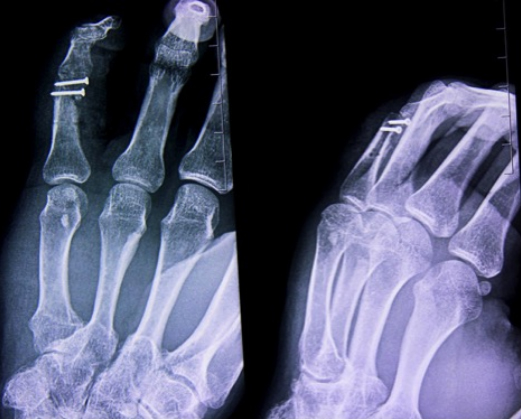
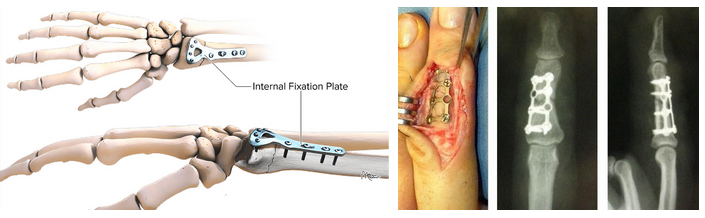
Перелом фаланг пальцев (фото ниже)
Признаки перелома пальца свойственны типичным проявления большинства переломов — патологическая подвижность, деформация, отек, выраженная боль при осевой нагрузке, подкожная гематома. Отличить перелом от ушиба пальца руки достаточно легко по отсутствию таких симптомов. Кроме того, при переломах диафиза фаланги пальцев, как правило, формируется смещение фаланги с открытым углом к тылу.
Относительно редким симптомом является укорочение руки, которое появляется в случаях перелома двух костей предплечья (лучевой/локтевой кости) и наличии смещения фрагментов кости по ее длине.
Анализы и диагностика
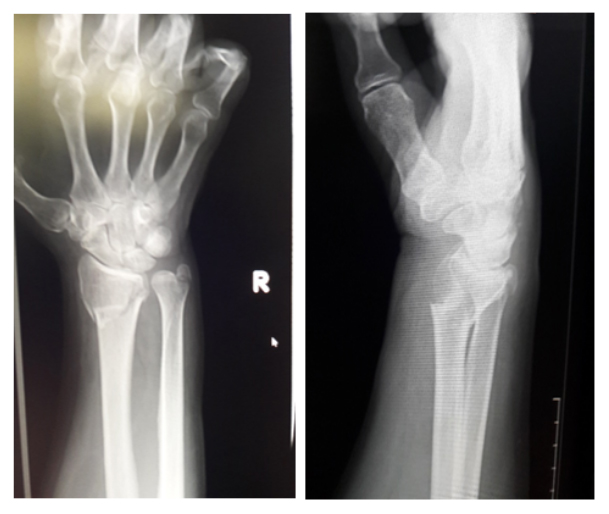
Диагноз «перелом той или иной кости руки» ставится на основании физикального обследования пациента, сбора анамнеза и при наличии характерных симптомов. В основе диагностики перелома костей лежат инструментальные методы обследования: рентгенографическое исследование, позволяющее выявить локализацию перелома, оценить степень его тяжести и особенности (наличие смещения, фрагментов кости, внутрисуставных повреждений). В случаях подозрения на повреждение мягких тканей, нервных волокон, кровеносных сосудов) дополнительно проводится МРТ или КТ. При обширных открытых переломах и загрязнении раны может проводиться лабораторный анализ крови и бактериологический анализ содержимого раны.
Лечение
Лечение перелома костей руки направлено на восстановление целостности кости и сохранение функции кисти/руки и профилактику осложнений. Врачебная тактика определяется переломом конкретной кости (например, перелом запястья руки, пальца на руке, лучевой кости и др.), видом перелома, его локализацией, степенью/характером повреждения кости и прилегающих мягких тканей, в том числе сосудов и нервных волокон.
Но независимо от вида и особенностей перелома на стадии оказания первой медицинской помощи необходимо назначение препаратов, купирующих болевой синдром — НПВС инъекционно/таблетированные лекарственные формы (Ибупрофен, Кетонал, Кеторолак, Диклофенак и др.); анальгетиков ненаркотических (Баралгин/Анальгин); анальгетиков опиоидных (Трамадол или Тримеперидин).
В случаях перелома костей без смещения/незначительного смещения, например, лучевой кости в типичном месте лечение проводится консервативно. Лечение включает мероприятия, перечисленные ниже.
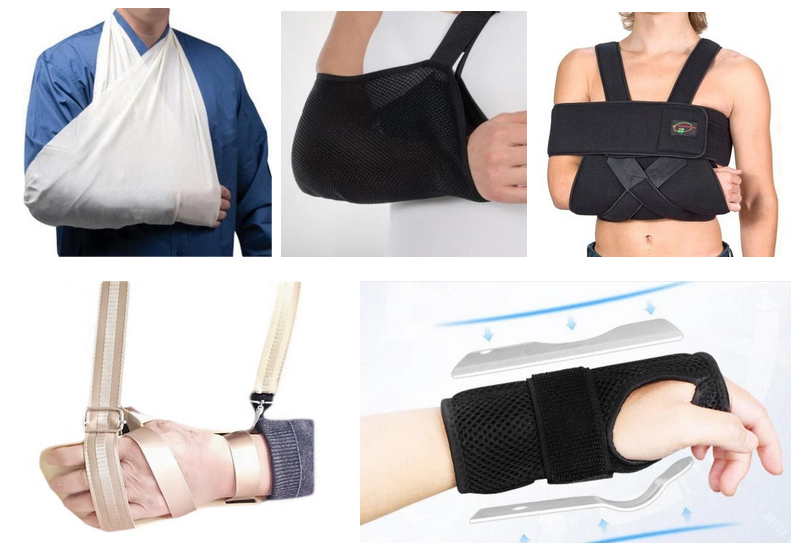
Сопоставление костных отломков. Чаще используется метод закрытой ручной репозиции кости с иммобилизацией на несколько дней (до момента спадения отека) для чего используется гипсовая лонгетка, а после накладывается гипсовая повязка на 1-1,5 месяца. Для минимизации риска вторичного смещения кости и создании покоя для руки используется регулируемая поддерживающая повязка — косынка. В последнее время для этой цели широкое применение находит специально выпускаемый бандаж и фиксатор для руки (локтевого/лучезапястного сустава), который можно купить в аптечной сети (фото ниже).
К отрицательным моментам способа ручной экспозиции относится трудность проведения точной репозиции кости в месте перелома, особенно, если имеет место перелом руки со смещением (даже минимальный). Неточное сопоставление фрагментов кости может приводить к развитию в последующем остеоартроза кости. Кроме того, иммобилизация гипсовыми повязками не всегда позволяет стабильность костных фрагментов, что может приводить ко вторичному смещению. Поэтому в ряде случаев предпочтение отдается методу закрытого остеосинтеза, для чего используются спицы, фиксирующие костные фрагменты (чрескожная фиксация спицами) с рентгенологическим контролем.
При сильном смещении кости, наличии осколков проводится открытая операция — репозиция с фиксацией фрагментов кости пластинами/винтами, что позволяет обеспечить более прочную фиксацию, чем спицы. Пластины из титана жестко/прочно удерживают отломки в необходимом положении, что позволяет зачастую избегать наложения гипсовой повязки.
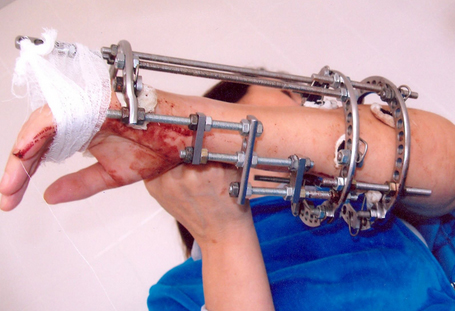
В сложных случаях (открытые переломы с множественными осколками и нарушениями целостности мягких тканей, когда присутствует высокий риск инфицирования раны) используются аппараты внешней фиксации (аппарат компрессионно-дистракционного остеосинтеза).
Сколько носить гипс при переломе руки
Длительность ношения гипса при переломах руки определяется врачом и зависит от множества факторов (вида/характера, качества иммобилизации, скорости процесса срастания кости). В общем, длительность ношения гипсовой повязки варьирует в пределах 1-2 месяцев и на протяжении этого периода необходимо посещать травматолога, а при необходимости должны проводиться контрольные рентгенологические исследования, что позволит своевременно выявить под гипсовой повязкой вторичное смещение и предпринять необходимые меры по устранению.
К сожалению, использование гипсовых повязок имеет некоторые недостатки:
В современной ортопедии существует эффективная альтернатива гипсу, которая заключается в использовании вместо гипса различных полимерных композиций (искусственный гипс). Наиболее известными из них являются:

Сколько заживает перелом кости руки и как ускорить срастание костей
Срок срастания кости руки зависят от множества факторов и варьирует в среднем в пределах 4-6 недель, однако в случаях неудачной репозиции срок срастания кости увеличивает. Однако образование первичной мозоли и полное обызвествление кости — процесс длительный, занимающий 5-6 месяцев. Также на снижение скорости срастания кости могут влиять такие факторы, как:
Можно ли и если да, то как процесс срастания кости? Для стимуляции остеогенеза рекомендуется принимать ряд лекарственных препаратов. Наиболее часто для этой цели используются препараты для лечения остеопороза, в частности, Альфакальцидол, Остеогенон (таблетированная форма), которые эффективно стимулируют процесс пролиферации остеобластов, фибробластов и хондроцитов, ускоряя тем самым две первые стадии сращения перелома.
Эффективны препараты фосфора/кальция в форме гидроксиапатита (Остеомед, Кальцемин Адванс, Кальцемин, Кальций Д3 Никомед). Крайне полезны комбинированные лекарственные препараты, например, Кальций-М, в состав которого входят другие фосфор, цинк, магний, поскольку цинк способствует ускорению формирования костной мозоли; магний — удержанию в костях кальция, а недостаток фосфора повышает хрупкость костей. Также необходим прием препаратов-аналогов витамина D3: Аквадетрим, Альфадол, Альфа Д3 Тева, поскольку именно витамин D доставляет кальций в кости и способствует усвоению витаминов С, А и К.
Полезен прием такого натурального иммуномодулятора, как мумие, в составе которого широкий спектр минералов, аминокислот и витаминов, оказывающего выраженный стимулирующий, противовоспалительный, общеукрепляющий и антибактериальный эффект.
Для купирования воспалительного процесса вокруг места перелома может назначаться нестероидная мазь (Нимид гель, Диклофенак, Вольтарен, Диклак, Индовазин, Долобене, Кетонал) или таблетки: Ибупрофен, Кеторолак, Ксефокам, Кетонал, Найз, Ксефокам рапид, Нимесулид; при боевом синдроме — мази с анестетиками: Лидокаин мазь, Анестезиновая мазь. Для устранения отека — Гепариновая мазь, Гепатромбин. В случаях внутрисуставного перелома (лучезапястного/локтевого) показан прием хондроитина и глюкозамина, например, Терафлекса, являющихся структурными элементами хрящей и костной ткани и способствующих их обновлению. В случаях развития местного инфекционного процесса при открытых переломах назначаются антибиотики (Цефтриаксон, Цефазолин, Цефуроксим и др.).
Как разрабатывать руку после перелома
После срастания кости необходимым и обязательным этапом полного восстановления функции руки является реабилитация. В эффективных реабилитационных мероприятиях, позволяющим в полном объеме восстановить объем движений, и не допустить развитие осложнений в виде необратимой контрактуры особенно нуждаются лица после перелома локтевого сустава, сложных переломах костей, особенно запястья и кисти. С этой целью лучше использовать методы лечебной гимнастики (ЛФК), в состав которой входят специальные пассивные/пассивно-активные и статические упражнения для разработки руки при переломе конкретной кости или сустава (кинезотерапия), ЛФК на тренажерах, механотерапия, бобат-терапия и др. Разработка реабилитационной программы проводится врачам ЛФК индивидуально и начинается через 2-3 дня после наложения гипса. Для ускорения восстановления показан массаж руки, способствующий регенерации поврежденных тканей, восстановлению нормального кровоснабжения, повышению тонуса мышц, предотвращению спаек/контрактур.
Как долго нужно разрабатывать руку после перелом? Точно сказать, сколько времени занимает период разработки достаточно трудно. Все зависит от вида перелома, его локализации, степени/характера функциональных нарушений, в частности, уровня снижения мышечной силы или ограничения объема движений в суставе. Как показывает практика, наиболее длительный период занимает разработка локтевого сустава и восстановление перелома запястья. Так, например, для полного восстановления функции верхней конечности при переломе лучезапястного сустава требуется 16-24 недели. Следует учитывать, что игнорирование этапа реабилитации чревато развитием т различного рода осложнений (формирование ложного сустава, деформации поврежденного сустава, тугоподвижности (контрактур), развития артритов/артрозов с постоянным болевым синдромом.