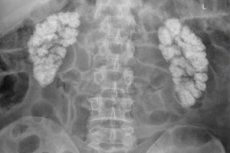
кальциноз почек что это такое
Нефрокальциноз
Нефрокальциноз (греч. nephros почка + кальциноз) — диффузное отложение солей кальция в ткани почек, сопровождающееся воспалительно-склеротическими изменениями и почечной недостаточностью.
Различают первичный Н., возникающий в ранее не измененных почках, и вторичный Н., при котором инкрустируется солями некротизированная ткань почек.
Первичный Н. развивается при заболеваниях, сопровождающихся различными нарушениями фосфатно-кальциевого обмена с гиперкальциемией, в т.ч. при поражении костей (остеогенная нефропатия), в связи с чрезмерным поступлением кальция в организм, недостаточным извлечением его из крови или патологическим осаждением в тканях. Н. встречается при врожденных и приобретенных заболеваниях почек, когда нарушена деятельность канальцев (различные тубулопатии) в отношении кальций-фосфорного гомеостаза. Наиболее часто Н. развивается при гипервитаминозе D, саркоидозе, гиперпаратиреозе, остеопорозе, гипофосфатазии, оксалозе, цистинозе.
Вторичный Н. развивается при ишемическом кортикальном некрозе почек, радиационном нефросклерозе, отравлении солями ртути, злоупотреблении сульфаниламидами, фенацетином, тиазидовыми, антраниловыми, этакриновыми диуретинами, при применении амфотерицина В. Способствуют развитию Н. почечные и внепочечные нарушения кислотно-щелочного равновесия с гиперкальциемией, иногда также с гиперкальциурией.
Усиленный приток кальция к почкам сопровождается накоплением его внутри клеток почечного эпителия. Когда концентрация внутриклеточного кальция достигает определенного предела, наступает дистрофия клеток, отложения кальция перемещаются в интерстициальное пространство или в просвет канальцев. Формирующиеся при этом цилиндры закупоривают канальцы, что способствует их дилатации и атрофии. Солевые депозиты в интерстиции вызывают лимфопролиферативную реакцию с последующим нефросклерозом. Н. предрасполагает к камнеобразованию и инфицированию, в связи с чем нередко возникают пиелонефрит и гидронефроз. При первичном Н. поражается вначале проксимальный отдел нефрона; дистальный отдел и клубочек вовлекаются в процесс позднее. При вторичном Н. кальций откладывается одновременно и в дистальном отделе нефрона.
Клинические проявления при Н. обычно сочетаются с симптомами основного заболевания и сопутствующей им гиперкальциемии. Наблюдаются общая слабость, утомляемость, анорексия, тошнота, рвота, жажда, сухость кожи, зуд, запор, боль в суставах и их деформация, кератоконъюнктивит, психические нарушения, атаксия, судорожные припадки, укорочение продолжительности систолы на ЭКГ, обусловленные преимущественно интоксикацией кальцием. На поражение почек с нарушением транспорта веществ в канальцах и потерей чувствительности их к антидиуретическому гормону указывают полиурия, изостенурия (см. Диурез), полидипсия. Могут наблюдаться тупые боли в поясничной области и приступы почечной колики, связанные с отхождением конкрементов (см. Мочекаменная болезнь). Мочевой осадок бывает стойко измененным и содержит много лейкоцитов, бактерий, эритроцитов, солевых цилиндров. Протеинурия, отеки и артериальная гипертензия появляются позднее, когда уже могут быть выявлены клинические и лабораторные признаки почечной недостаточности.
Кальциноз почек что это такое
а) Терминология:
1. Синонимы:
• Медуллярный нефрокальциноз, кортикальный нефрокальциноз
2. Определение:
• Рентгенопозитивные диффузные отложения кальция в почечной паренхиме
2. Рентгенологические признаки нефрокальциноза:
• Рентгенография:
о Мелкая точечная кальцификация в почечных пирамидах
о Крупная сливная кальцификация
о Точечная или по типу «трамвайной линии» кальцификация коркового вещества
• Внутривенная пиелография:
о Медуллярный нефрокальциноз: кальцификация в почечных пирамидах на нативных рентгенограммах
о Можно визуализировать линейную исчерченность и кистозные полости в сосочках у пациентов с губчатой почкой
3. КТ при нефрокальцинозе:
• Бесконтрастная КТ:
о Точечная или сливная кальцификация в почечной паренхиме
о Кольцевидный рисунок из-за относительно повышенной кальцификации в кортико-медуллярном сегменте
4. МРТ при нефрокальцинозе:
• Кальцификация имеет низкую ИС на Т1-ВИ и Т2-ВИ
• Участки плотной кальцифицированной паренхимы, не накапливающие контраст
5. УЗИ при нефрокальцинозе:
• Исследование в режиме серой шкалы:
о Медуллярный нефрокальциноз: эхогенные почечные пирамиды:
— Может быть представлен в виде кольца с повышенной эхогенностью по периферии пирамиды
— Наличие задней тени варьирует в зависимости от количества и плотности кальцификаций
о Кортикальный нефрокальциноз:
— Гиперэхогенное по периферии корковое вещество с акустической дорожкой
6. Рекомендации по визуализации:
• Лучший метод визуализации:
о Бесконтрастная КТ
• Рекомендации по протоколу визуализации:
о Выявление нефрокальциноза на рентгенограммах оптимизировано техникой низкого напряжения
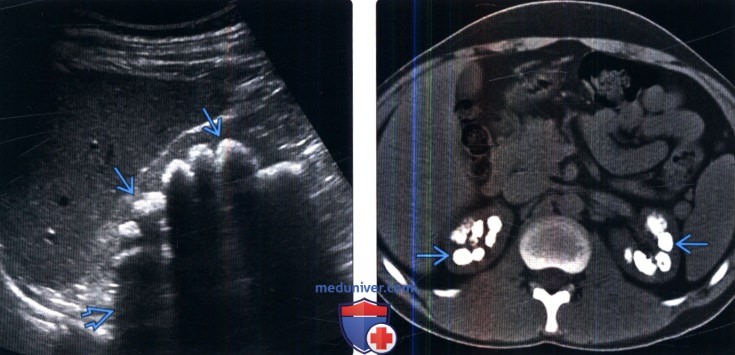
(Справа) Бесконтрастная КТ, аксиальная проекция: у этого же пациента выявлены распространенные плотные кальцификаты в мозговом веществе обеих почек. Медуллярный нефрокальциноз, вызванный гиперпаратиреозом и ацидозом почечных канальцев, обычно очень плотный (в отличие от губчатой почки).
в) Дифференциальная диагностика нефрокальциноза:
1. Технические артефакты:
• Бесконтрастная КТ: остаточный контраст
2. Папиллярный некроз почки:
• Чаще при аналгетической нефропатии
• Криволинейный, кольцевидный или треугольный кальцификат в некротизированных сосочках
• Кальцификаты расположены по дуге, соответствующей положению верхушек сосочков
• Может быть неотличим от нефрокальциноза
3. Туберкулез почки:
• Очаговая аморфная кальцификация в почке в очагах казеозной инфекции
• Диффузная: плотная кальцификация по всей аутонефрэктомической почки («пластинчатая» почка)
4. Внелегочная инфекция, вызванная Pneumocystis carinii или Mycobacterium avium-intracellulare у пациентов с СПИДом:
• Возможно наличие как кортикальной, так и медуллярной точечной кальцификации
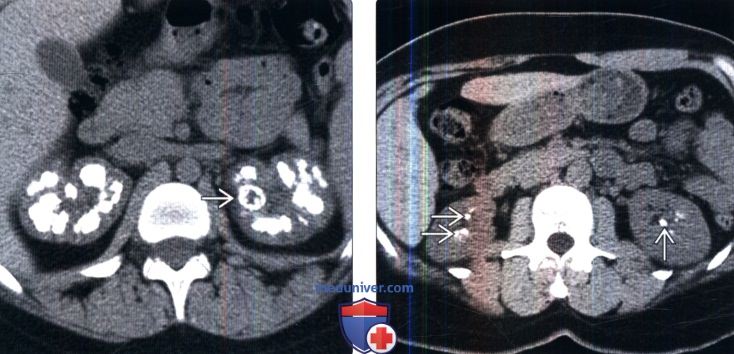
(Справа) Бесконтрастная КТ, аксиальная проекция: у пациента с медуллярной губчатой почкой обнаружены множественные очаговые кальцификации в мозговом веществе обеих почек. Медуллярная губчатая почка обычно приводит ко многоочаговой, но не диффузной кальцификации мозгового вещества около верхушек почечных пирамид.
2. Макроскопические и хирургические признаки:
• Зависят от этиологии нефрокальциноза
3. Микроскопия:
• Отложение кальция в интерстиции, клетках канальцевого эпителия, вдоль базальных мембран:
о Кроме того, отложение кальция в просвете канальцев
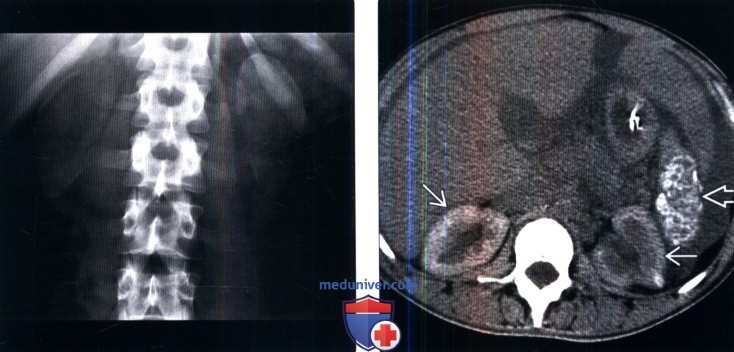
(Справа)Бесконтрастная КТ, аксиальная проекция: у молодой женщины с серповидноклеточной анемией и кортикальным нефрокальцинозом выявлены диффузная кальцификация коркового вещества обеих почек и диффузная кальцификация атрофированной селезенки с хроническим инфарктом.
д) Клинические особенности:
1. Клиническая картина нефрокальциноза:
• Наиболее частые признаки/симптомы:
о Чаще протекает бессимптомно
о Другие признаки/симптомы:
— Боль в боку, гематурия при наличии связи с уролитиазом
• Клинический профиль: кортикальный нефрокальциноз:
о Острый кортикальный некроз:
— Острое повреждение сосудов (шок, отслойка плаценты)
— Нефротоксичные препараты (этиленгликоль, анестезия метоксифлураном, амфотерицин В)
о Хронический гломерулонефрит
о Синдром Альпорта: наследственный нефрит и нервная глухота
• Клинический профиль: медуллярный нефрокальциноз:
о Скелетная деоссификация:
— Первичный и вторичный гиперпаратиреоз
— Метастазы в костях
— Пролонгированная иммобилизация
о Увеличение всасывания кальция в кишечнике:
— Саркоидоз
— Молочно-щелочной синдром
о Губчатая почка
о Гипероксалурия:
— Наследственный тип (оксалоз)
— Приобретенный: вторичный по отношению к заболеваниям тонкой кишки или бариатрической хирургии
о Ацидоз почечных канальцев первого типа (дистальный):
— Первичный или вторичный по отношению к другим системным заболеваниям (синдром Шегрена, системная красная волчанка и др.)
— Дистальный каналец не способен секретировать ионы водорода
— Метаболический ацидоз с pH мочи более 5,5
— Ацидоз почечных канальцев второго типа (проксимальный) никогда не вызывает нефрокальциноз
2. Демография:
• Возраст:
о Любой
• Эпидемиология:
о Заболеваемость: 0,1-6%
о Губчатая почка: встречают в 0,5% экскреторных урограмм
3. Течение и прогноз:
• Зависит от основной причины развития нефрокальциноза
4. Лечение нефрокальциноза:
• Методы, риски, осложнения:
о Медуллярный нефрокальциноз часто осложняется уролитиазом
о Пациентам с гиперпаратиреозом рекомендуют резекцию паращитовидных желез:
— Даже если сывороточный кальций в пределах нормы, особенно при наличии камней в почках:
У пациентов с гиперпаратиреозом распространенность мочекаменной болезни повышается в четыре раза
е) Диагностическая памятка:
1. Следует учесть:
• Очаговые области дистрофической кальцификации в объемном образовании или локализации инфекции не рассматривают как нефрокальциноз
2. Советы по интерпретации изображений:
• Объемный плотный медуллярный нефрокальциноз обычно служит результатом ацидоза почечных канальцев первого типа
• Односторонний или сегментарный медуллярный многоочаговый нефрокальциноз: губчатая почка
ж) Список использованной литературы:
1. Shavit L et al: What is nephrocalcinosis? Kidney Int. ePub, 2015
2. Koraishy FM et al: CT urography for the diagnosis of medullary sponge kidney. Am J Nephrol. 39(2):165-70, 2014
3. Fabris A et al: Medullary sponge kidney: state of the art. Nephrol Dial Transplant. 28(5):111 1-9,2013
4. Hida T et al: MR imaging of focal medullary sponge kidney: case report. Magn Reson MedSci. 1 1 (1):65-9, 2012
5. Venkatanarasimha N et al: Imaging features of ductal plate malformations in adults. Clin Radiol. 66(11):1086-93, 2011
6. Eddington H et al: Vascular calcification in chronic kidney disease: a clinical review. J Ren Care. 35 Suppl 1:45-50, 2009
7. Bobrowski AEetakThe primary hyperoxalurias. Semin Nephrol. 28(2): 152-62, 2008
8. Heher EC et al: Adverse renal and metabolic effects associated with oral sodium phosphate bowel preparation. Clin J Am Soc Nephrol. 3(5)4 494-503, 2008
9. Muthukrishnan J et al: Distal renal tubular acidosis due to primary hyperparathyroidism. Endocr Pract. 14(9): 1 133-6, 2008
10. Suh JM et al: Primary hyperparathyroidism: is there an increased prevalence of renal stone disease?. AJR Am J Roentgenol. 191 (3):908—1 1,2008
11. Diallo O et al: Type 1 primary hyperoxaluria in pediatric patients: renal sonographic patterns. AJR Am J Roentgenol. 183(6)4 767-70, 2004
12. Chen MY et al: Abnormal calcification on plain radiographs of the abdomen. Crit Rev Diagn Imaging. 40(2-3):63-202, 1999
13. Dyer RB et al: Abnormal calcifications in the urinary tract. Radiographics. 18(6)4405-24, 1998
— Вернуться в оглавление раздела «Лучевая медицина»
Редактор: Искандер Милевски. Дата публикации: 4.10.2019
НЕФРОКАЛЬЦИНОЗ
Нефрокальциноз (греч. nephros почка + кальциноз) — диффузное отложение солей кальция в ткани почек, сопровождающееся воспалительно-склеротическими изменениями и почечной недостаточностью.
«Кальциевые метастазы» в почках наблюдал впервые Р. Вирхов. Термин «нефрокальциноз» ввел в 1934 г. Олбрайт (F. Albright). Из отечественных исследователей Нефрокальциноз изучали А. В. Русаков, О. K. Тиктинский. Цоллингер и Михач (H. U. Zollinger, М. J. Mihatsch, 1978) выявили Нефрокальциноз в 0,87% случаев (на 2080 биопсий почки).
Различают первичный Нефрокальциноз, возникающий в ранее не измененных почках, и вторичный Н., при к-ром инкрустируется солями некротизированная ткань почек. Выделяют также так наз. почечные кальцификаты, представляющие собой очаговые обызвествления некротизированной ткани в зоне ишемического инфаркта, туберкулезной каверны или опухоли. Сюда же следует отнести случаи тотального обызвествления одной почки при тяжелом поражении ее туберкулезом («омелотворенная почка»).
Содержание
Этиология и патогенез
Различают следующие этиологические факторы первичного нефрокальциноза. 1. Состояния, сопровождающиеся чрезмерным поступлением кальция в организм,— гипервитаминоз D, семейная и идиопатическая гиперкальциемия новорожденных, синдром Лайтвуда—Фанкони, синдром Бернетта, саркоидоз, болезнь Аддисона, неконтролируемое интравенозное введение солей кальция. 2. Состояния, сопровождающиеся мобилизацией кальция из костей,— гиперпаратиреоз, опухоли костей и нек-рых других органов, метастазы опухолей в кости, миеломная болезнь, острый, постклимактерический, посткастрационный и кортикостероидный остеопороз, множественные переломы костей, остеомиелит, иммобилизация, нейроплегия, болезнь Педжета, тиреотоксикоз. 3. Нарушение связывания кальция в костях — гипофосфатазия. 4. Патологическое осаждение кальция в тканях — оксалоз, цистиноз, кальцифилаксия. 5. Тубулопатии и другие заболевания, сопровождающиеся ацидозом,— преходящий канальцевый ацидоз Лайтвуда, хрон, канальцевый ацидоз Баттлера — Олбрайта, глюкозо-фосфат-аминоацидурия де Тони — Дебре — Фанкони, окулоцереброренальный синдром Лоу, гликогеноз Гирке, респираторный ацидоз, гиперхлоремический ацидоз.
Первичный Н. встречается при заболеваниях, сопровождающихся различными нарушениями кальциевого обмена, напр, чрезмерным поступлением кальция в организм, усиленной его резорбцией в кровь из костей, недостаточным извлечением из крови или патологическим осаждением в тканях. Весьма часто Н. встречается при врожденных и приобретенных заболеваниях почек, когда нарушена деятельность канальцев в отношении кальций-фосфорного гомеостаза.
Вторичный Н. развивается при ишемическом кортикальном некрозе почек; радиационном нефросклерозе; отравлении солями ртути; злоупотреблении сульфаниламидами, фенацетином, тиазидовыми, антраниловыми, этакриновыми диуретикамb; при применении амфотерицина.
К развитию Н. ведут почечные и внепочечные нарушения кислотнощелочного равновесия, гл. обр. респираторный и метаболический ацидоз (см.), реже метаболический алкалоз (см.). Почти при каждом из этих заболеваний наблюдается повышение уровня кальция в крови в сочетании с повышенной его экскрецией с мочой (гиперкальциурия) или без нее. Степень кальциурии может достигать 400—600 мг в 1 сут.
Усиленный приток кальция к почкам сопровождается накоплением его внутри клеток почечного эпителия. Когда концентрация внутриклеточного кальция достигает определенного предела, наступает дистрофия клеток, отложения кальция перемещаются в интерстициальное пространство или в просвет канальцев. Формирующиеся при этом цилиндры закупоривают канальцы, что способствует их дилатации и атрофии. Солевые депозиты в интерстиции вызывают лимфопролиферативную реакцию с последующим нефросклерозом. Кроме того, Нефрокальциноз предрасполагает к инфицированию и камнеобразованию, в связи с чем нередко возникают пиелонефрит и гидронефроз. При первичном Н. поражается вначале проксимальный отдел нефрона, дистальный отдел и клубочек вовлекаются в процесс позднее. При вторичном Н. кальций откладывается одновременно и в дистальном отделе нефрона.
Клинические проявления
Клинические проявления при Н. обычно сочетаются с симптомами основного заболевания и сопутствующей им гиперкальциемии (см.). Так, общая слабость, утомляемость, анорексия, тошнота, рвота, жажда, сухость кожи, зуд, запор, боль и деформация суставов, кератоконъюнктивит, психическая неустойчивость, атаксия, судорожные припадки, укорочение продолжительности систолы на ЭКГ обусловлены преимущественно интоксикацией кальцием. На поражение почек с нарушением транспорта веществ в канальцах и потерей чувствительности их к антидиуретическому гормону указывают полиурия, Изостенурия, полидипсия. Могут наблюдаться тупые боли в поясничной области и приступы почечной колики, связанные с отхождением конкрементов. Мочевой осадок бывает стойко измененным и содержит много лейкоцитов, бактерий, эритроцитов, солевых цилиндров. Протеинурия, отеки и артериальная гипертензия появляются позднее, когда уже могут быть выявлены клинические и лаб. признаки почечной недостаточности (см.).
Диагноз
Ранняя диагностика Н. возможна на основании пункционной биопсии почки. Обзорная рентгенография почек позволяет выявить лишь запущенные случаи со значительно выраженным обызвествлением почечных пирамид (рис.). Для ориентировочной оценки степени кальциурии может быть использована проба Сульковича (см. Сульковича проба). Уточнить причину Н. и функц, состояние почек помогает исследование крови и мочи на содержание кальция и фосфора, определение активности щелочной фосфатазы, паратгормона в крови, выделения оксипролина с мочой, клиренса креатинина и фосфата, кислотно-щелочного равновесия. Дифференцировать Н. следует с так наз. губчатой почкой, кистозные пространства к-рой заполнены конденсатом кальциевых солей.
Лечение
Необходимо своевременно устранить причину нарушения кальциевого обмена. В случае тяжелой дегидратации показано вливание р-ра гидрокарбоната или цитрата натрия, цитрата и аспарагината калия при ацидозе и хлорида натрия и аммония при алкалозе. При умеренно выраженной гиперкальциемии назначают диету с ограниченным содержанием кальция, вливание р-ра сульфата магния, витамин B6. При острой гиперкальциемии вливают р-ры фосфата натрия, сульфата магния, ЭДТА-натрия; вводят преднизолон, тирокальцитонин; при прогрессирующей почечной недостаточности проводят гемодиализ (см.). Особое внимание уделяют лечению пиелонефрита, способствующего прогрессированию почечной недостаточности. Кроме этого, при вторичном Н. проводятся мероприятия, направленные на лечение основного процесса.
Прогноз
Эффективное каузальное лечение на ранней стадии процесса улучшает состояние больного и функциональные показатели, почек; прогноз при прогрессировании H. неблагоприятный, т. к. в запущенном случае больному угрожает уремия.
Кальциноз
Кальциноз – это заболевание, которое характеризуется выпадением из жидкостей организма солей кальция и отложением их в тканях. В медицине заболевание известно также под следующими названиями: обызвествление, кальцификация и известковая дистрофия. Развивается оно под воздействием изменения уровня кислотности и белкового состава крови, нарушения в крови регуляции уровня кальция, а также местных ферментативных и неферментативных факторов. Обменная активность клеток повышается, синтез белка, ДНК и РНК увеличивается, ряд ферментных систем активизируются – именно эти факторы и приводят к обызвествлению.
Симптомы кальциноза
Симптомы кальциноза – мелкие узелки, которые появляются в толще кожи. На ощупь они плотные, болезненные, а кожа над ними имеет нормальный цвет и структуру. В дальнейшем эти узелки могут выходить на поверхность, в этом случае на их месте образовываются свищи, постоянно выделяющие массу кашеобразной консистенции. Такое состояние причиняет больным сильное беспокойство. Распространившиеся по телу известковые узелки могут затруднять суставную подвижность, что приводит к искривлениям позвоночника или формы таза, отсутствию движения в пальцах рук, а также коленных, голеностопных и тазобедренных суставах.
Лечение кальциноза
Лечение кальциноза заключается в приеме лекарственных препаратов в тщательно подобранной дозировке. Назначать терапию должен только опытный, высококвалифицированный специалист, в противном случае нередки случаи отравления и тяжелых осложнений. В нашей клинике больные находятся под наблюдением грамотных врачей, которые в дополнение к медикаментозной терапии порекомендуют комплекс лечебной гимнастики, назначат физпроцедуры, массаж и соответствующую диету. Иногда может потребоваться хирургическое вмешательство, необходимость которого определяет специалист.
Консультация и прием врача
Более подробную информацию Вы можете узнать по телефонам указанным на сайте или обратиться в наш Медицинский Центр. Мы работаем Без Выходных с 8.00 до 22.00 по адресу: г.Москва ВАО (Восточный Административный Округ) Сиреневый Бульвар 32А
Нефрокальциноз у взрослых и детей
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Гиперкальциемическая нефропатия, нефрокальциноз, кальцификация или обызвествление почек представляет собой генерализованное отложение в почечных тканях кальция в виде его нерастворимых солей (оксалата и фосфата).
Код по МКБ-10
Эпидемиология
Визуализируемый с помощью микроскопии нефрокальциноз относится к случайной, но достаточно частой находке патологоанатомов, а клиническая статистика прижизненного выявления нефрокальциноза составляет 0,1-6%. [1] О нефрокальцинозе сообщалось до 22% случаев первичного гиперпаратиреоза. [2]
По некоторым данным, распространенность нефрокальциноза у недоношенных младенцев доходит до 15-16%.
У взрослых 95-98% случаев приходится на медуллярный нефрокальциноз и 2-5% – на кортикальный.
Причины нефрокальциноза
Основная причина нефрокальциноза, который возникает при целом ряде патологий и является одним из их визуализируемых признаков, – нарушение метаболизма кальция и фосфорно-кальциевого равновесия системного характера, приводящее к отложению тканевых кальцификатов (кальцинатов). В большинстве случаев при нарушениях этих сложных процессов с участием различных факторов отмечается кальцификация билатеральная, то есть развивается нефрокальциноз обеих почек. [3]
Итак, отложение кальция в тканях почек может быть обусловлено:
Нефрокальциноз у детей может быть:
Факторы риска
К факторам риска нефрокальциноза специалисты относят:
Патогенез
Кальций содержат костные ткани, а на долю внескелетного Ca приходится только 1% данного макроэлемента в организме. Уровень кальция контролируется регуляторными механизмами желудочно-кишечного тракта, почками и остеогенными клетками (остеокластами).
В течение суток клубочки почек фильтруют 250 ммоль ионов Ca и с мочой выводится примерно 2% отфильтрованного кальция.
При гиперкальциемической нефропатии патогенез отложения кальцификатов в тканях почек кроется в нарушении механизмов биохимической регуляции уровня кальция и фосфора, а также нарушениях метаболизма костной ткани, обусловленных гормоном паращитовидной железы (ПТГ), витамином D, тиреотропным гормоном кальцитонином (влияющим на синтез ПТГ), пептидным гормоном FGF23 – продуцируемым клетками костной ткани фактором роста фибробластов 23.
Так, экскреции кальция замедляется при повышении синтеза ПТГ, а из-за недостатка кальцитонина увеличивается резорбция костной ткани,
Также в плазме крови и во внеклеточных жидкостях уровень ионизированного Ca повышается, если недостаточно содержание ионов фосфора – вследствие его повышенного выведения из организма. А его выведение может быть чрезмерным из-за нарушения функций почечных канальцев или повышенной выработки гормона FGF23.
Кроме того, немаловажную роль в возрастании концентрации кальция в плазме – с последующей кристаллизацией и отложением его солей в почках – играет гиперактивность внутриклеточного фермента 1-α-гидроксилазы, обеспечивающей трансформацию витамина D в кальцитриол (1,25-дигидроксивитамин D3). В совокупности с высоким уровнем паратиреоидного гормона кальцитриол стимулирует реабсорбцию Са в кишечнике. [13]
Симптомы нефрокальциноза
По словам нефрологов сам процесс кальцификации почек происходит бессимптомно, и ранние или первые признаки нефрокальциноза отсутствуют, кроме тех случаев, когда начинают проявлять себя последствия причинных факторов, обусловливающих ухудшение клубочковой фильтрации почек и снижение ее скорости.
Симптомы варьируются от этиологии и могут включать: артериальную гипертензию; повышенное мочеобразование – полиурию и учащенное мочеиспускание; полидипсию (неуемную жажду).
В случаях медуллярного нефрокальциноза очаговые кальциевые отложения могут образовываться в чашечках почек с формированием мочевых конкрементов, которые приводят к рецидивирующим инфекциям мочевыводящих путей; к абдоминальным и поясничным болям (вплоть до почечных колик); тошноте и рвоте; появлению в моче крови (гематурии).
У детей первого года жизни нефрокальциноз – кроме нарушений мочеиспускания и склонности к инфекционным воспалениям мочевыводящих путей – тормозит физическое и психомоторное развитие.
Последствия и осложнения
Среди последствий нефрокальциноза следует отметить развитие очаговой известковой дистрофии почек, приводящей к острой и хронической почечной недостаточности с возможной интоксикацией организма (уремией) содержащимися в крови химическими соединениями (мочевиной и креатинином).
Возможно осложнение в виде обструктивной уропатии, приводящей к отеку почки и гидронефрозу.
Кальцификация верхушек почечных пирамид (сосочков) приводит к хроническому тубулоинтерстициальному нефриту.
Медуллярный нефрокальциноз – особенно при наличии у пациентов гиперпаратиреоза – часто осложняется мочекаменной болезнью, которая начинается с отложения в почечных чашечках микроскопических кальций-оксалатных кристаллов. [14]
Формы
Осаждение и накопление кальция при нефрокальцинозе может быть трех типов:
Отложения могут накапливаться во внутреннем медуллярном интерстиции, в базальных мембранах и в изгибах петель Генле, в корковом слое и даже в просветах канальцев. И в зависимости от локализации нефрокальциноз разделяют на медуллярный и кортикальный.
Медуллярный нефрокальциноз характеризуется интерстициальным (межклеточным) отложением оксалата и фосфата кальция в мозговом веществе почки – вокруг почечных пирамид.
Если кальцификации подвергаются ткани коркового слоя паренхимы почек – в виде одной-двух полос отложившихся солей Ca вдоль зоны поврежденных кортикальных тканей или множества мелких отложений, разбросанных в почечной коре – то определяется кортикальный нефрокальциноз.
Диагностика нефрокальциноза
Диагностика нефрокальциноза требует полного исследования почек. Патологию диагностируют, как правило, методами визуализации, так как обнаружить отложения Са может только инструментальная диагностика с помощью: УЗИ почек и мочеточников; [15] ультразвуковой допплерографии почек, КТ или МРТ.
При недостаточной убедительности результатов лучевых методов в диагностике почек для подтверждения нефрокальциноза может потребоваться биопсия почки.
Необходимые лабораторные исследования включают анализы мочи: общий, пробу по Зимницкому, на общий кальций в моче, а также экскрецию фосфата, оксалата, цитрата и креатинина. Сдаются анализы на общий и ионизированный кальций в крови, на содержание в плазме крови щелочной фосфазы, паратгормона, кальцитонина.
Учитывая многофакторную этиологию кальциноза почек, спектр диагностических исследований может гораздо шире. Например, для выявления остеопороза проводится КТ губчатой костной ткани, рентгеновская абсорбциометрия и УЗИ-денситометрия; большего количества анализов требует определение синдрома МЭН I типа и т.д. [16]
Дифференциальная диагностика
Обязательна дифференциальная диагностика: с папиллярным некрозом почки, туберкулезом почки, пневмоцистной или микобактериальной внелегочной инфекцией у пациентов с СПИДом и др.
Не следует путать нефрокальциноз с нефролитиазом, то есть образованием камней в почках, хотя у части пациентов обе патологии присутствуют одновременно.