клапаны бпв несостоятельны что это
Клапаны бпв несостоятельны что это
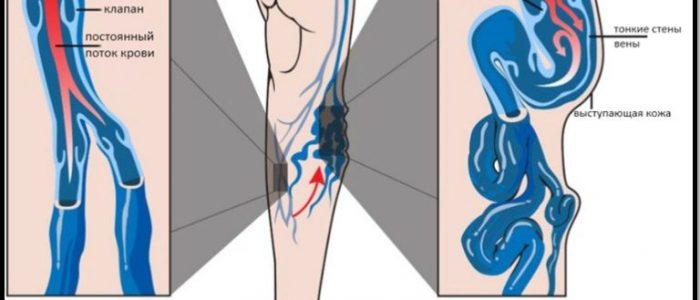
Если бы не клапаны вен, давление в венах стопы под действием гравитационных сил у вертикально стоящего человека было бы постоянно на уровне +90 мм рт. ст. Но каждый раз при движении, когда сокращаются мышцы нижних конечностей, они сдавливают вены, проходящие между мышцами или в самих мышцах. Кровь из сдавленных участков вен перетекает в соседние участки. Но клапаны вен организованы таким образом, что кровь может течь только по направлению к сердцу.
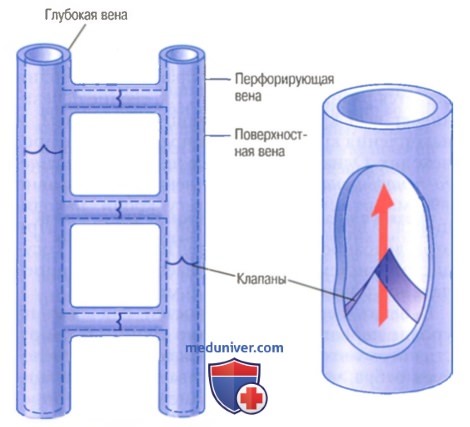
Следовательно, каждый раз, когда происходит движение или хотя бы напряжение мышц конечностей, некоторое количество венозной крови проталкивается по направлению к сердцу. Эта насосная система известна как венозный насос, или мышечный насос. Его эффективность настолько велика, что в обычных условиях у идущего человека давление крови в венах стопы не превышает +20 мм рт. ст.
Если же человек стоит неподвижно, то венозный насос не работает, и венозное давление в сосудах нижних конечностей за 30 сек увеличивается до полной гравитационной величины +90 мм рт. ст. Давление в капиллярах при этом тоже существенно увеличивается, что приводит к выходу воды из сосудистого русла в окружающие ткани. В результате нижние конечности отекают, а объем крови в сосудистой системе уменьшается.
При неподвижном стоянии за 15-30 мин объем крови может уменьшиться на 10-20%, что часто происходит у солдат, которые вынуждены стоять по команде «смирно».
Несостоятельность венозных клапанов приводит к варикозному расширению вен. Клапаны венозных сосудов часто становятся несостоятельными, а иногда даже разрушаются. Особенно часто это происходит, если перерастяжение вен под действием повышенного венозного давления продолжается в течение недель и месяцев. Например, это бывает при беременности, или в том случае, когда человек большую часть времени вынужден стоять.
Растяжение вен приводит к увеличению площади поперечного сечения, но лепестки клапанов при этом не увеличиваются и не могут полностью перекрывать просвет сосудов. Если возникает подобная ситуация, венозный насос оказывается неэффективным и давление в венах нижних конечностей увеличивается еще больше. Это приводит к еще большему растяжению вен, в результате функция клапанов полностью нарушается. Таким образом, у человека развивается варикозное расширение вен, при котором под кожей нижней конечности видны большие выбухающие венозные узлы.
Если человеку с варикозным расширением вен приходится стоять дольше, чем несколько минут, давление в венах и капиллярах становится слишком высоким. Это приводит к выходу воды через сосудистую стенку в ткани и развитию постоянного отека конечности. Отек, в свою очередь, препятствует нормальной диффузии питательных веществ из капилляров к мышечным волокнам и клеткам кожи. Поэтому мышцы становятся болезненными и слабыми, а кожа — гангренозной и изъязвленной.
Клинические методы оценки венозного давления. Очень часто уровень венозного давления можно оценить путем простого наблюдения за степенью расширения периферических вен — особенно вен шеи. Например, у спокойно сидящего человека вены шеи в норме никогда не бывают расширенными, наполненными кровью. Если же давление в правом предсердии увеличено до +10 мм рт. ст., начинают выбухать вены, расположенные в нижней части шеи, а при увеличении давления до +15 мм рт. ст. все вены шеи без исключения переполнены кровью и выбухают.
Видео урок анатомии вен нижних конечностей
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Несостоятельность сафено-феморального соустья
Сафено-феморальное соустье – это место впадения большой подкожной вены в глубокую бедренную вену. Сафено-поплитеальное соустье – это место впадение одного из стволов малой подкожной вены в подколенную вену. Пациенты часто спрашивают: «Если сафено- феморальное соустье несостоятельно, что это?» При несостоятельности клапанов сафено- феморального и сафено-поплитеального соустья происходит обратный сброс крови из глубоких в поверхностные вены, что приводит к развитию варикозной болезни нижних конечностей. Флебологи Юсуповской больницы выявляют несостоятельность сафено-феморального соустья с помощью допплеровского исследования, используя современные аппараты ультразвуковой диагностики ведущих мировых производителей.
Для лечения варикозной болезни применяют различные методы лечения:
После операций, выполненных флебологами Юсуповской больницы в условиях недостаточности сафено- феморального соустья, рецидива варикозной болезни не происходит.
Признаки и симптомы
Признаки варикозной болезни связаны с недостаточность сафено- феморального соустья. Пациенты предъявляют жалобы на наличие расширенных вен нижних конечностей, которые являются эстетической проблемой. Пациентов сначала беспокоит тупая боль в ногах и усталость к вечеру. Со временем и в течение дня возникает ощущение стеснения, сдавления, тяжесть и быстрая утомляемость ног. У пациентов возникают судороги, «синдром беспокойных ног», ощущение покалывания, жара или жжения, кожный зуд. Со временем развиваются трофические расстройства. Они проявляются изменением цвета кожи в области прободающих вен с несостоятельными клапанами, развитием трофических язв. Пациенты с недостаточностью сафено-феморального соустья нуждаются в хирургическом лечении.
Выявление и диагностика
Флебологи Юсуповской больницы выявляют недостаточность сафено-поплитеального соустья с помощью различных ультразвуковых сканеров. Для исследования применяют набор линейных и конвексных датчиков, которые имеют разную рабочую глубину. Ультразвуковое сканирование проводится в режимах эхографии и эходоплерографии. Исследование включает все виды (спектральную, цветовую) импульсной допплерографии во время дуплексного или триплексного отображения процесса исследования.
Для выявления несостоятельности сафено-феморального соустья на УЗИ проводят комплексную визуализацию сосудистого просвета, стенок и тканей, расположенных около сосудов, в разных положениях пациента (стоя, лёжа, сидя, в движении, во время вставания и приседания) при статическом и динамическом сканировании на протяжении венозной системы нижней полой вены и нижних конечностей. Эта технология называется динамической эходоплерографией. Она помогает увидеть, как выглядит сафено-феморальное соустье на УЗИ, определить наличие показаний к операции и подобрать оптимальный вариант оперативного вмешательства.
Исследование функции клапана сафено-поплитеального соустья поверхностных, глубоких и перфорантных вен врачи Юсуповской больницы проводят в положении пациента стоя. Если больной не может стоять необходимое для обследования время, вены ниже середины бедра определяют в положении сидя с полусогнутой расслабленной ногой. Исследование в положении пациента лёжа выполняют для оценки глубокого венозного русла нижних конечностей, вен полости малого таза и забрюшинного пространства.
Для оценки состоятельности сафено-феморального соустья проводят пробу Вальсальвы. Обратный сброс крови из системы глубоких вен в поверхностные венозные сосуды нижней конечности оценивают во время задержки дыхания с натуживанием для повышения внутрибрюшного давления. Для оценки движения крови в нижних конечностях флебологи используют имитацию ходьбы или периодическое напряжение пациентом мышц голени. Для имитации ходьбы пациент переносит вес с исследуемой конечности на другую, сохраняя опору на пятку, и совершает тыльные сгибания стопы при фиксированной пятке. Патологическим для подкожной венозной системы, берцовых вен, вен икроножных мышц и глубокой вены бедра считается рефлюкс продолжительностью более половины секунды, а для общей бедренной, бедренной и подколенной вен – больше одной секунды.
Описанные изменения флебологи трактуют как функциональные и проводят динамическую оценку клинической и ультразвуковой картины. Наличие рефлюкса продолжительностью более 0,5 секунд при отсутствии варикозного расширения подкожных вен не является безусловным основанием для проведения операции. При подозрении на вторичный характер варикозной трансформации поверхностных вен или на наличие ангиодисплазии врачи применяют у пациентов с хронической венозной недостаточностью дополнительные инструментальные методы обследования: флебографию, МРТ-венографию, компьютерно-томографическую венографию.
Для того чтобы пройти комплексное обследование, которое позволяет узнать, нет ли несостоятельности сафено-феморального или сафено-поплитеального соустья, записывайтесь на приём к флебологу, позвонив по телефону. Сосудистые хирурги Юсуповской больницы принимают решение о необходимости выполнения оперативного вмешательства только после комплексного обследования пациента. Тяжёлые случаи варикозной болезни обсуждаются на заседании Экспертного Совета. В его работе принимают участие профессора и доценты, доктора и кандидаты медицинских наук, врачи высшей квалификационной категории. Флебологи при несостоятельности клапанов сафено-поплитеального и сафено-бедренного соустья отдают предпочтение малоинвазивным и миниинвазивным оперативным вмешательствам.
Несостоятельность остиального клапана большой подкожной вены правой нижней конечности
Адрес: г. Ростов-на-Дону, ул. Варфоломеева, 92 А
👨⚕️ Сегодня хочется рассказать интересный клинический случай с которым мы столкнулись.
Пациентка 65 лет, страдает варикозной болезнью (со слов) более 40 лет.
За медицинской помощью не обращалась. ❌
Во время консультации и выполнения УЗИ вен нижних конечностей выявлена несостоятельность остиального клапана большой подкожной вены правой нижней конечности, расширение вены до 6-8 мм и, что самое примечательное, увеличение малой подкожной вены до 12 мм. 😱
Нами выполнено ЭВЛК большой и малой подкожных вен, компрессионная Эхо-склеротерапия притоков БПВ и МПВ. 🙌
Отправили нашу пациентку счастливую и здоровую домой. 👍
© ЧУЗ «Клиническая больница «РЖД-Медицина» г. Ростов-на-Дону
При использовании материалов сайта в электронном виде необходимо размещение активной гиперссылки на главную страницу сайта или на страницу размещения соответствующего материала.
Предоставляя свои персональные данные Пользователь даёт согласие на обработку, хранение и использование своих персональных данных на основании ФЗ № 152-ФЗ «О персональных данных» от 27.07.2006 г. в следующих целях:
Под персональными данными подразумевается любая информация личного характера, позволяющая установить личность Пользователя/Покупателя такая как:
Персональные данные Пользователей хранятся исключительно на электронных носителях и обрабатываются с использованием автоматизированных систем, за исключением случаев, когда неавтоматизированная обработка персональных данных необходима в связи с исполнением требований законодательства.
Клиника обязуется не передавать полученные персональные данные третьим лицам, за исключением следующих случаев:
Клиника оставляет за собой право вносить изменения в одностороннем порядке в настоящие правила, при условии, что изменения не противоречат действующему законодательству РФ. Изменения условий настоящих правил вступают в силу после их публикации на Сайте.
Пользуясь бесплатной online консультацией на сайте хирургического отделения Дорожной Клинической Больницы сети здравоохранения ОАО «РЖД», Вы даёте согласие на подписку на получение новостей о деятельности ДКБ РЖД по адресу электронной почты указанному вами.
Если Вы хотите отписаться от рассылки, вам достаточно нажать на ссылку «отписаться» указанную в конце содержимого любого из рассылаемых нами писем.
Мы обязуемся не передавать ваши данные (Имя и Электронный адрес) третьим лицам, а использовать исключительно для рассылки больничной электронной корреспонденции.
Несостоятельность остиального клапана БПВ
Такое явление, как несостоятельность остиального клапана большой подкожной вены не всегда свидетельствует о развитии патологического процесса. Подобное состояние может быть временным и возникнуть вследствие внешних и внутренних негативных факторов. В большинстве случаев поражение указывает на варикозное расширение вен, которое требует точной диагностики и соответствующего лечения.
Причины патологии
Когда остиальный клапан несостоятелен, это указывает на развитие патологического состояния в системе кровообращения. При этом отмечается выброс некоторого количества крови из полости глубоких сосудов в поверхностные вены, что приводит к увеличению их объемов и возникновению варикозных изменений. Важно отметить, что патологические нарушения имеют индивидуальный характер. У некоторых больных отмечается несостоятельность только одного клапана, в то время как все остальные полноценно функционируют. У другой группы пациентов прослеживается выброс крови через бедренную вену, что происходит во всех клапанах ствола сосуда.
Функциональная несостоятельность вен приводит к возникновению ретроградного кровотока, который распространяется к середине голени.
Существует ряд причин, по которым отмечается возникновение патологического состояния. Основным фактором является анатомическая (врожденная) неполноценность клапанов сосудов. Неполноценный отток венозной крови отмечается при гиподинамии и длительном систематическом пребывании в одном положении. Патологическое изменение работы клапанов отмечается у людей преклонного возраста, что связано с изменением структуры тканей, которые укрывают внутренний слой сосудов. Еще одной причиной дисфункции вен считается тромбоз или закупорка просвета клапанов. При своевременном лечении и устранении тромба поток крови восстанавливается не полностью, так как отмечаются необратимые разрушения клапанной структуры.
Основные симптомы
Несостоятельность клапанов считается одной из основных причин возникновения обострения варикозного расширения вен. При этом болезнь имеет различную симптоматику с сочетанием нескольким признаков. К основным симптомам патологического состояния относятся:
Диагностика несостоятельности остиального клапана большой подкожной вены
Для установления точного диагноза, врач собирает анамнез жалоб, историю сопутствующих болезней и проводит внешний осмотр пораженных конечностей. Далее, применяются следующие лабораторные и инструментальные исследования:
Способы лечения
Хирургическое лечение применяется для устранения патологического выброса крови, удаления измененных вен и сохранения здоровых участков сосудов. В основном применяют малоинвазивные операции с минимальным повреждением мягких тканей, к которым относится:
Медикаментозная терапия состоит из групп препаратов, способствующих предотвращению распространения патологии и возникновения осложнений в виде тромбофлебита и язвенных образований. Для снижения воспалительного процесса применяют кортикостероиды. Чтобы улучшить тонус стенок сосудов и устранить негативную симптоматику, используют венотоники и ангиопротекторы («Детралекс»). Для разжижения крови и улучшения кровотока применяют антиагреганты, такие как «Илопрост» и «Тиклопидин». Нестероидные противовоспалительные средства используют для снижения болей и воспаления тканей, к которым относятся «Нимид» и «Ибупрофен». Чтобы предотвратить образование тромбов, применяют такой препарат, как «Гепарин». В обязательном порядке назначают витаминные и минеральные комплексы.
Клапаны бпв несостоятельны что это
ФГБОУ ВО «РНИМУ им. Н.И. Пирогова» Минздрава России, Москва, Россия
ГБОУ ВПО «РНИМУ им. Н.И. Пирогова» Минздрава России, Москва, Россия
Кафедра факультетской хирургии, урологии лечебного факультета Российского национального исследовательского медицинского университета им. Н.И. Пирогова Минздрава России, Москва, Россия
Кафедра факультетской хирургии №1 лечебного факультета РНИМУ им. Н.И. Пирогова, Москва, Россия
Изолированное удаление притоков несостоятельной большой подкожной вены приводит к восстановлению функции ее клапанов
Журнал: Флебология. 2016;10(1): 8-18
Золотухин И. А., Селиверстов Е. И., Захарова Е. А., Кириенко А. И. Изолированное удаление притоков несостоятельной большой подкожной вены приводит к восстановлению функции ее клапанов. Флебология. 2016;10(1):8-18.
Zolotukhin I A, Seliverstov E I, Zakharova E A, Kirienko A I. Isolated Phlebectomy Leads to Disappearance of Great Saphenous Vein Reflux. Flebologiya. 2016;10(1):8-18.
https://doi.org/10.17116/flebo20161018-16
ФГБОУ ВО «РНИМУ им. Н.И. Пирогова» Минздрава России, Москва, Россия
Цель исследования — оценить влияние изолированной минифлебэктомии на рефлюкс в стволе большой подкожной вены (БПВ) и на его диаметр, а также определить частоту рецидива варикозной болезни после этого вмешательства. Материал и методы. В проспективное обсервационное исследование включены 66 больных (51 женщина и 15 мужчин) в возрасте от 17 лет до 71 года. У всех пациентов диагностирована варикозная болезнь с несостоятельностью ствола БПВ не ниже верхней трети голени. Оперировано 76 нижних конечностей: класса С2 — в 62 (82%) случаях, класса С2—C3 — в 11 (14%) случаях, класса С2—С4 — в 3 (4%) случаях. Всем пациентам выполняли изолированную минифлебэктомию под местной анестезией, не удаляя несостоятельную БПВ. Контрольное дуплексное ангиосканирование проводили на следующий день (2-е сутки), а затем через 1 нед, 1, 3, 6, 12 мес. Во время ультразвукового исследования оценивали рефлюкс по БПВ и ее диаметр. Частоту рецидива варикозной болезни оценивали через 12 мес после вмешательства. Результаты. Частота выявления рефлюкса по стволу БПВ проанализирована в подгруппе, включившей 58 нижних конечностей, со сроком наблюдения не менее 12 мес. Через год 39 (67%) БПВ были состоятельны. Диаметр всех БПВ уменьшился независимо от того, исчез рефлюкс или нет. Рецидив заболевания в виде появления новых видимых варикозно-расширенных вен развился на 7 (12%) из 58 нижних конечностей, осмотренных через 12 мес. Заключение. Изолированная минифлебэктомия с сохранением несостоятельного ствола БПВ приводит к исчезновению рефлюкса по нему в 67% случаев. Диаметр ствола значительно уменьшается после удаления расширенных притоков. Вероятность исчезновения рефлюкса по БПВ особенно высока при протяженности несостоятельного сегмента ствола не ниже середины бедра.
ФГБОУ ВО «РНИМУ им. Н.И. Пирогова» Минздрава России, Москва, Россия
ГБОУ ВПО «РНИМУ им. Н.И. Пирогова» Минздрава России, Москва, Россия
Кафедра факультетской хирургии, урологии лечебного факультета Российского национального исследовательского медицинского университета им. Н.И. Пирогова Минздрава России, Москва, Россия
Кафедра факультетской хирургии №1 лечебного факультета РНИМУ им. Н.И. Пирогова, Москва, Россия
Удаление или облитерация несостоятельного ствола большой подкожной вены (БПВ) у пациентов с варикозной болезнью нижних конечностей представляет собой обязательный компонент любого инвазивного лечения. Это практически постулат, основанный на традиционном объяснении этапов развития болезни: начало и дальнейшее прогрессирование варикозного расширения вен связано с формированием рефлюкса в БПВ, что вызывает трансформацию ее притоков и появление видимого варикозного расширения вен. В литературе последних лет такое объяснение происходящих патологических процессов в поверхностных венах называют нисходящей теорией развития варикозной болезни [1].
В настоящее время в мировой практике ведущим способом хирургического лечения варикозной болезни признают сочетание эндовазальной термической облитерации несостоятельных стволов большой или малой подкожных вен с минифлебэктомией или склеротерапией варикозно-измененных притоков. Термооблитерация в международных согласительных документах последних лет рекомендована с уровнем доказательности 1А [2, 3]. Несмотря на более сдержанное сегодняшнее отношение к комбинированной флебэктомии (стриппинг + минифлебэктомия), ее использование также рекомендуется экспертами с уровнем доказательности 1 В, но только при условии выполнения в соответствии с современными стандартами. Помимо этих двух основных вариантов хирургического пособия у больных с варикозной болезнью, есть также некоторые другие, более или менее популярные и эффективные методы, такие как облитерация паром, цианоакрилатом, механохимическим способом. Использование любого из перечисленных подходов основано на уже упомянутой нисходящей теории патогенеза первичного варикозного расширения вен.
В последние два десятилетия в литературе активно обсуждают и другие теории развития варикозной болезни [1, 4—7]. В частности, восходящая теория предполагает, что, по крайней мере, во многих случаях первым шагом служат не рефлюкс в большой или малой подкожных венах, а варикозная трансформация и расширение их притоков. Дилатация притоков сопровождается локальным снижением давления в них в диастолу мышечно-венозной помпы голени, что приводит к созданию гемодинамических условий для движения крови по магистральному стволу не вверх, к соустью, а вниз — к расширенному притоку. Таким образом, рефлюкс в стволах подкожных вен возникает в результате варикозного расширения их притоков и должен рассматриваться как вторичный феномен. Это в свою очередь означает, что, будучи следствием, он может исчезнуть при устранении причины, т. е. после проведения изолированной минифлебэктомии с сохранением недостаточного ствола.
Это невозможное с точки зрения классической нисходящей теории патогенеза явление было тем не менее объективно подтверждено P. Pittaliga и соавт. в 2008 г. Авторы наблюдали исчезновение рефлюкса в БПВ в 69,6% случаев после изолированной минифлебэктомии [1, 7]. Они назвали свой тактический подход Ablation Selective des Varices sous Anesthesie Locale (ASVAL). Несмотря на достаточно долгий срок, прошедший с момента публикации этих работ, авторы привлекли в ряды своих сторонников крайне мало коллег, что не удивительно, поскольку восходящая теория и ее практическое следствие, выражающееся в возможности и даже необходимости сохранения несостоятельного ствола БПВ, вступает в абсолютное противоречие со сложившимися среди флебологов, хирургов и сосудистых хирургов представлениями. Следует признаться, что именно таких представлений придерживались и мы, когда впервые получили возможность познакомиться с работами P. Pittaliuga и соавт. Вполне ожидаемо, мы отнеслись к их результатам с крайней степенью скепсиса, если не сказать более. Но спустя некоторое время несколько случайных клинических наблюдений, которые противоречили нисходящей теории и, напротив, отлично укладывались в восходящую, заставили нас подвергнуть сомнению собственные взгляды, вернуться к идее французских коллег и провести исследование этой проблемы.
Цель настоящей работы — оценка влияния изолированной минифлебэктомии на рефлюкс в стволе БПВ и на его диаметр, а также определение частоты рецидива варикозной болезни после этого вмешательства.
Дизайн, критерии включения и исключения
Мы провели проспективное обсервационное исследование у пациентов с варикозной болезнью нижних конечностей. Протокол исследования был одобрен локальным этическим комитетом. В исследование включали пациентов любого возраста и пола с наличием варикозного расширения вен и отека и/или трофических расстройств, т. е. со следующими формулировками диагноза согласно клиническому разделу классификации СЕАР: С2; C2, 3; C2, 3, 4; C2, 4. Другими критериями включения были рефлюкс по БПВ не ниже, чем до верхней трети голени, одно- или двустороннее поражение, готовность подписать информированное согласие. Наличие или отсутствие субъективной симптоматики и несостоятельности перфорантных вен в рамках данного исследования мы во внимание не принимали.
Критериями исключения стали тромбоз глубоких вен или тромбофлебит БПВ в анамнезе на нижней конечности, которую планировали оперировать, подтвержденные клинически или дуплексным ангиосканированием; открытые или зажившие трофические венозные язвы (С5, С6); рефлюкс по БПВ дистальнее верхней трети голени; наличие рефлюкса по малой подкожной вене на конечности, которую планировали оперировать; извитость ствола БПВ; диаметр ствола БПВ более 1,5 см в любом сегменте; отсутствие рефлюкса в БПВ; ранее перенесенные любые инвазивные вмешательства по поводу варикозной болезни на конечности, которую планировали оперировать.
Клинические данные
Собирали демографические данные о пациентах, проводили осмотр и физикальное обследование, фиксируя расположение варикозно-измененных притоков, наличие отека и трофических изменений. Для оценки масштаба поражения мы использовали шкалу NZT (number of zones to be treated), описанную P. Pittaluga и соавт. [1], согласно которой конечность разделяли на 32 зоны, по 8 зон с каждой стороны конечности (передней, задней, медиальной, латеральной). Затем подсчитывали общее число зон, в которых мы видели или пальпировали варикозно-расширенные вены.
Оценка диаметра и состоятельности клапанов ствола БПВ
Состояние ствола БПВ оценивали при помощи ультразвукового дуплексного ангиосканирования в положении пациента стоя. Вначале БПВ осматривали от сафенофеморального соустья (СФС) вниз по направлению к стопе. При отсутствии извитости или аневризмы ствола проверяли наличие рефлюкса по БПВ. Для его выявления использовали дистальную компрессионную пробу и тест с имитацией ходьбы. Рефлюкс продолжительностью более 0,5 с считали патологическим. Диаметр ствола БПВ измеряли в зоне СФС, непосредственно под v. epigastrica superficialis и в верхней части бедра примерно на 15 см ниже паховой складки. Дуплексное ангиосканирование проводили одни и те же специалисты (И.З., Е.З.) как до операции, так и во время послеоперационного наблюдения.
Хирургическое вмешательство
Всем пациентам выполнили изолированную минифлебэктомию под местной анестезией 0,1% лидокаином в физиологическом растворе с адреналином, дополнительно проводили легкую седацию. Первый прокол кожи выполняли чуть ниже самой проксимальной части маркированного варикозно-измененного притока. Затем его извлекали, пересекали и проксимальный отрезок лигировали, оставляя небольшую культю с тем, чтобы не допустить повреждения или деформации ствола БПВ, как это было предложено авторами ASVAL [1]. После этого удаляли все варикозно-измененные притоки.
Сразу после операции использовали эластичные бинты или чулки 2-го класса компрессии. Пациентам разрешали вставать как можно быстрее после операции. Всех больных направляли на амбулаторное долечивание на следующие сутки после операции (госпитализация пациентов в данном исследовании была обязательна в связи с требованиями системы ОМС, в которой работает стационар). В течение 7—10 дней после операции вводили профилактические дозы низкомолекулярных гепаринов. Операции проводили три хирурга (И.З., Е.С., A.K.).
Согласно протоколу исследования, никакие дополнительные хирургические вмешательства (термооблитерация, стриппинг, склеротерапия) не были предусмотрены во время операции и во время последующих визитов на протяжении 12 мес наблюдения.
Осложнения регистрировали в раннем послеоперационном периоде. Контрольное дуплексное ангиосканирование проводили на следующий день (2-е сутки), а затем через 1 нед, 1, 3, 6, 12 мес. Во время ультразвукового исследования оценивали рефлюкс по БПВ и ее диаметр. Частоту рецидива варикозной болезни оценивали через 12 мес после вмешательства.
Статистический анализ
Среди 19 БПВ с сохранившимся через 1 год наблюдения рефлюксом только в 5 случаях он распространился на притоки и привел к рецидиву варикозного расширения вен. В 14 других наблюдениях непосредственно ниже лигированного притока при ультразвуковом ангиосканировании мы обнаружили перфорантную вену, которая дренировала рефлюксный поток по стволу БПВ в глубокую венозную систему (в англоязычной литературе такие вены называют re-entry).
В процессе наблюдения за пациентами в течение года после операции у нас постепенно складывалось мнение, что вероятность исчезновения рефлюкса зависит от исходной длины несостоятельного сегмента БПВ. Чтобы найти объективное подтверждение этого, мы провели сравнение частоты исчезновения рефлюкса через 12 мес в двух подгруппах: с рефлюксом до середины бедра и ниже этого уровня на 56 нижних конечностях (из анализа исключили 2 наблюдения, в которых БПВ исходно была несостоятельна только ниже середины бедра). В 1-й подгруппе из 33 вен рефлюкс исчез в 30 (91%) случаях, тогда как во 2-й — в 8 (36%) из 23 наблюдений (p 
Диаметр БПВ перед минифлебэктомией на уровне СФС колебался от 0,45 до 1,34 см (средний — 0,83±0,20 см). В верхней трети бедра калибр БПВ был от 0,35 до 1,12 см (средний — 0,60±0,12 см).
Изменения диаметра после изолированного удаления притока несостоятельного ствола хорошо иллюстрирует рис. 2.

Мы также сравнили диаметры вен в области СФС в тех случаях, когда рефлюкс исчез, с наблюдениями, в которых рефлюкс сохранился через 12 мес после операции (табл. 2). Наиболее значительное изменение диаметров происходило в сосудах с восстановившимся антеградным кровотоком. Тем не менее в остающихся несостоятельными стволах мы также зафиксировали уменьшение калибра, носившее статистически значимый характер.

Частота рецидива варикозной болезни через 12 мес
Рецидив заболевания, проявившийся в виде новых видимых варикозно-расширенных вен, развился на 7 (12%) из 58 нижних конечностей, которые мы осмотрели через 12 мес. На 4 из них новые варикозно-измененные вены появились между 3-м и 6-м месяцем, а на 3 других — между 6-м и 12-м месяцем наблюдения.
На 51 (88%) конечности спустя год после минифлебэктомии клинических и ультразвуковых признаков варикозного расширения вен не выявили.
Мы сравнили частоту рецидива, разделив наблюдения на подгруппы, в которые вошли 39 нижних конечностей с состоятельными БПВ через 12 мес после операции и 19 вен с несостоятельными клапанами. В 1-й подгруппе рецидив произошел в 1 (3%) случае, во 2-й — в 6 (32%). Различия оказались статистически значимы (p=0,004).
В последнее десятилетие эндовазальную термооблитерацию стали признавать методом выбора хирургического лечения варикозной болезни. Тем не менее, сравнивая результаты современной комбинированной флебэктомии и термооблитерации в сочетании с минифлебэктомией, можно констатировать, что внедрение в практику эндовазальных способов не привело к повышению эффективности лечения. Рецидив варикозной болезни после термооблитерации с минифлебэктомией развивается почти с той же частотой, как и после комбинированной флебэктомии. Недавнее рандомизированное контролируемое исследование L. Rasmussen и соавт. [8] продемонстрировало одну и ту же частоту рецидивов и необходимость повторных операций через 5 лет после вмешательства. Доказанными на сегодняшний день можно считать только следующие преимущества тепловой облитерации — уменьшение послеоперационного дискомфорта, более быструю реабилитацию и улучшение качества жизни в ближайшие дни и недели после операции.
Таким образом, удаление или облитерация основного ствола БПВ не гарантирует получения хороших клинических результатов в отдаленном периоде наблюдения, свидетельством чего служит частота рецидивов заболевания, достигающая десятков процентов. Если от характера вмешательства на стволе не зависит клинический результат и фактически речь идет лишь о снижении инвазивности, приводящей только к ускорению реабилитации, то логичным будет вопрос: есть ли тогда вообще необходимость в удалении ствола БПВ.
Этот вопрос может показаться бессмысленным с точки зрения нисходящей теории развития заболевания, так как рефлюкс в БПВ считают причиной варикозного расширения ее притоков. В соответствии с этим мнением, удаление или облитерация несостоятельного ствола обязательны в любом случае. Но если придерживаться восходящей или мультифокальной теории, то попытка сохранения несостоятельного ствола может быть оправдана, так как рефлюкс в нем может быть результатом варикозного расширения притоков, а не его причиной. Изолированная минифлебэктомия значительно менее травматична, чем любая комбинированная операция, включающая вмешательство на стволе БПВ. Если она окажется эффективной в клиническом аспекте, то, безусловно, выиграет в сравнении с другими подходами в инвазивности и, что очень важно, в стоимости. Теоретически самым большим недостатком изолированной минифлебэктомии может быть ранний рецидив, обусловленный наличием рефлюкса в неудаленном стволе БПВ. Решая провести данное исследование, мы ставили своей целью, прежде всего убедиться в том, возможно ли вообще восстановление состоятельности клапанов ствола БПВ после минифлебэктомии, а также оценить, насколько велики опасения раннего рецидива после такого вмешательства.
Наше исследование показало, что рефлюкс исчез в 67% исходно несостоятельных БПВ после изолированной минифлебэктомии через год наблюдения. Эти данные подтверждают выводы P. Рittaluga и соавт. [7] и M. Biemans и соавт. [9], которые в 69,9 и 50% случаев соответственно отметили отсутствие рефлюкса через 12 мес. Так же, как и в этих работах, мы выявили значительное уменьшение среднего диаметра БПВ. Кроме того, уменьшение калибра БПВ было зарегистрировано нами во всех случаях независимо от того, исчез рефлюкс или нет. Восстановление нормального направления кровотока в одной части поверхностной сети после удаления другой, пораженной патологическим процессом, части подтверждает обоснованность восходящей теории первичного варикозного расширения вен. Другими словами, удаление причины наблюдаемого феномена, т. е. рефлюкса, приводит к его исчезновению.
С другой стороны, в каждом третьем случае мы наблюдали сохранение несостоятельности ствола БПВ после минифлебэктомии. Персистированию рефлюкса есть несколько возможных объяснений. Во-первых, это может быть связано с формированием нового «замкнутого круга», который был впервые описан еще Тренделенбургом. У большинства пациентов с варикозной болезнью кровь движется по несостоятельной БПВ вниз, в расширенные притоки, и возвращается в глубокую систему, чаще на голени, через перфорантные вены. Затем поток крови направляется вверх в результате сокращения икроножных мышц, поднимается до СФС и затем часть его снова стремится вниз по несостоятельному стволу. В 14 из 19 случаев сохранившейся несостоятельности БПВ через 1 или 3 мес после минифлебэктомии при ультразвуковом исследовании мы обнаруживали «новый» перфорант, который дренировал кровь непосредственно из БПВ в глубокую систему. В этих наблюдениях не произошло ни одного случая рецидива варикозной болезни, вероятно, потому, что весь поток крови дренировался в глубокие вены через перфорант. Вместе с тем частота рецидива в наблюдениях с сохранившимся рефлюксом по БПВ значительно превысила аналогичную величину в подгруппе, где рефлюкс исчез (32 и 3% соответственно).
Сохраняющийся после изолированной минифлебэктомии рефлюкс в сочетании с данными о более высокой частоте рецидива при этом исходе после операции может также являться аргументом в пользу мультифокальной теории развития заболевания, согласно которой первичной локализацией поражения могут становиться разные отделы поверхностной венозной системы. В частности, у некоторых пациентов болезнь может развиваться в дистальном от СФС направлении, вызывая затем варикозное расширение притоков. В таком случае, если формирование болезни носит нисходящий характер, то не удивительно, что сохранение подкожного ствола не приведет к регрессу рефлюкса и послужит причиной рецидива, поскольку причина останется неустраненной.
Признание возможности существования разных путей развития заболевания имеет большое значение для разработки оптимальной тактики лечения каждого конкретного пациента, поскольку выбор хирургического метода будет определяться индивидуально в зависимости от того, какой патогенетический вариант болезни имеется в наблюдаемом случае. Если формирование рефлюкса и варикозного расширения происходило сверху вниз, то лучшим вариантом будет традиционный подход, подразумевающий облитерацию или удаление ствола. Для тех пациентов, у которых заболевание прогрессировало в проксимальном направлении, приоритетным подходом служит использование принципов ASVAL. В данной ситуации это будет эффективно, менее травматично и, что немаловажно в наши дни, более выгодно экономически.
Несомненная эффективность изолированной минифлебэктомии и одновременно понимание того, что не у всех пациентов удается добиться желаемого гемодинамического результата, порождает вопрос о том, как выявить больных с высокими шансами на успех. Обсуждается несколько возможных прогностических критериев, среди которых длина несостоятельного ствола БПВ, ее калибр, тяжесть заболевания [7, 9]. Наилучшие результаты могут быть достигнуты у пациентов с рефлюксом не ниже верхней трети голени, с диаметром БПВ не более 8—10 мм, с клиническим классом С2. Предлагается также физикальный тест, предусматривающий пережатие притока дистальнее места его соединения со стволом и оценку рефлюкса в БПВ после этого. M. Biemans и соавт. [9] обнаружили, что если в результате пережатия рефлюкс перестает регистрироваться, то шансы на его исчезновение после операции превышают 65%. В нашем исследовании мы не стали проводить полноценный анализ возможных прогностических факторов, поскольку размер выборки пока недостаточно велик, а исследование еще продолжается. Вместе с тем мы проанализировали один фактор, который выглядит очевидно значимым, т. е. протяженность несостоятельного сегмента БПВ, и установили, что 91% стволов с рефлюксом не ниже середины бедра становятся состоятельными, в то время как при более протяженном рефлюксе шансы составляют всего 36%.
К числу возможных недостатков изолированного удаления притоков можно отнести риск развития тромбоза оставленного ствола. Мы зарегистрировали это осложнение в 4 (5%) наблюдениях и в одном случае вынуждены были провести кроссэктомию на следующий день после операции. P. Pittaluga и соавт. наблюдали тромбоз магистрального ствола в 1% случаев. M. Biemans и соавт. не сообщают об осложнениях в их исследовании. Более высокая частота этого осложнения в нашей работе может быть объяснена тем, что калибр БПВ был больше, чем в исследовании французских коллег. Помимо этого, мог оказать влияние и масштаб поражения венозной системы. Так, средняя величина NZT у наших пациентов составила 6,5 в сравнении с 6,05 в работе P. Pittaluga и соавт. В нашем исследовании также отмечен 1 случай тромбоза глубоких вен. Источником его была культя перфорантной вены в нижней трети голени, с которой тромб распространился на одну из задних большеберцовых вен на протяжении 5—6 см. Следует отметить, что мы связываем развитие этого осложнения в данном конкретном случае с серьезным нарушением регламента антикоагулянтной профилактики в послеоперационном периоде.
Еще одним потенциальным недостатком может быть необходимость выполнить дополнительную хирургическую процедуру спустя несколько месяцев после операции, что может быть разочарованием для некоторых пациентов, желающих устранить свою проблему за одно посещение клиники.
Пожалуй, самым значительным аргументом против выполнения изолированной минифлебэктомии могла бы стать высокая частота рецидивов заболевания, особенно в раннем и среднесрочном периодах. Мы зарегистрировали 12% рецидивов на протяжении первого года наблюдения. Ни в одном из этих случаев мы не стали прибегать к повторному хирургическому вмешательству, предложив выполнить пациентам склеротерапию расширенных притоков. С одной стороны, частота рецидива может показаться высокой, но в литературе содержатся многочисленные указания на то, что вероятность рецидива при традиционном подходе не меньше полученных нами данных. При сроке наблюдения 3—5 лет рецидив происходит в 15—20% случаев вне зависимости от использованного хирургического метода [10—16]. L. Rassmussen и соавт. [8] обнаружили еще более высокую частоту рецидивов — 46,5 и 54,7% после лазерной облитерации и стриппинга соответственно. В то же время частота рецидивов после изолированной флебэктомии в исследовании P. Pittaluga и соавт. [7] составила 11,5% через 4 года. M. Biemans и соавт. через год провели облитерацию БПВ у 34% больных, но при этом они не сообщили о выполнении этим пациентам минифлебэктомии или склеротерапии варикозно-измененных притоков. Принимая во внимание высокую частоту рецидива варикозной болезни нижних конечностей после любой инвазивной процедуры, можно считать известные на сегодняшний день результаты изолированной минифлебэктомии, в том числе и наши данные, укладывающимися в общую тенденцию.
Наше исследование имеет ряд ограничений. Оно не носило сравнительный характер, размер выборки недостаточно велик, срок наблюдения составил всего 12 мес. Вместе с тем основной целью нашей работы было независимое подтверждение описанного P. Pittaluga и соавт. гемодинамического феномена исчезновения рефлюкса в БПВ после изолированной флебэктомии, что нам и удалось сделать.
Изолированная минифлебэктомия с сохранением несостоятельного ствола БПВ приводит к исчезновению рефлюкса по нему в 67% случаев. Диаметр БПВ значительно уменьшается после удаления расширенных притоков. Наши данные подтверждают, что восходящий механизм развития задействован во многих случаях варикозной болезни. Изолированную минифлебэктомию следует рассматривать в клинической практике в качестве менее агрессивного и дорогостоящего подхода.
Конфликт интересов: авторы заявляют об отсутствии конфликта интересов.
Концепция и дизайн исследования — И.З., А.К.
Сбор и обработка материала — И.З., Е.С., Е.З.
Статистическая обработка данных — Е.С., Е.З.
Написание текста — Е.З., Е.С., И.З.
Редактирование — И.З., А.К.
Коллектив авторов участвует в реализации Приоритетного направления развития № 4 (раздел «Хирургия») ГБОУ ВПО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России «Профилактика, диагностика и лечение заболеваний магистральных сосудов нижних конечностей и связанных с ними гипоксических нарушений».