прибить палец дверью что делать комаровский
Что делать, если ребенок прищемил палец дверью?
Какие действия предпринимать, если ребенок умудрился прищемить палец дверью?
Как правило, подобные травмы не страшны, хоть и очень болезненны для малыша. Даже при самом тщательном надзоре за крохой бытовых травм избежать сложно, да и, собственно говоря, не нужно – ребенок должен получить этот опыт, чтобы во взрослой жизни понимать, как нужно вести себя в различных чрезвычайных ситуациях. А изнеженные дети в дальнейшем будут слишком уязвимыми и неосторожными в опасных ситуациях. И в этом есть свой риск.
Если все же так произошло, что ребенок прищемил палец дверью, родители должны уметь оказать ему первую помощь, и не только физическую, но и психологическую. Да, будет много слез, крика, плача. Но взрослые должны быть готовы к этому: «охи-ахи» в этой ситуации крайне неуместны, нет места и панике, родители должны быть спокойными и терпеливыми. Изначально нужно будет освободить палец малыша от дверных тисков. Делать это нужно уверенно и быстро, но аккуратно, стараясь не повредить уже травмированную конечность. Далее кроху нужно крепко прижать к себе, обнять и постараться успокоить. В это же время постарайтесь рассмотреть травмированный палец и отметить:
По ответам на эти вопросы выстраиваются дальнейшие действия. Важно отмечать любые изменения. Далее рекомендуется делать следующее:
Повреждение фаланги пальца
Если ребенок умудрился придавить фалангу пальца, обязательно обратите внимание, может ли он шевелить им. Если после оказанной первой помощи состояние травмированной конечности не улучшается, она продолжает опухать, сильно болит, палец не шевелится или явно деформирован, нужно срочно обратиться к травматологу. Возможно, дверь повредила кость пальца. Если по результатам рентгенографии будет обнаружен перелом, врач наложит гипс и назначит терапию.
При повреждении ногтевой пластины
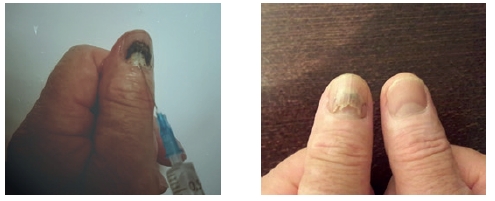
Если у малыша получилось прибить дверью ноготь, то характер травмы сразу можно и не заметить: он сначала может покраснеть, и только спустя некоторое время начинает синеть. При появлении небольшого красного пятнышка под ноготком беспокоиться не о чем. Если же ноготь синеет полностью, а из ранки сочится кровь, нужно срочно обратиться в клинику.
Палец с поврежденным ногтем нужно сразу обработать антисептическим средством. Травмированный ноготь срывать самостоятельно не рекомендуется – это должен сделать хирург. В дальнейшем за травмированным пальцем нужно внимательно наблюдать: если рост нового ногтя нарушен, нужно отправиться на консультацию к врачу, ведь есть риск развития такой проблемы, как врастание ногтя. Если эту проблему проигнорировать на начальных этапах, она может остаться на всю жизнь.
Как оказать психологическую помощь ребенку?
Вросший ноготь у ребенка
Содержание статьи
Онихокриптоз – врастание ногтя в мягкие ткани бокового валика. Зачастую проблемы возникают с большим пальцем ноги.
Вросший ноготь у ребенка – довольно распространенное заболевание. Оно сопровождается выраженным дискомфортом, особенно при ходьбе. Возможен отек, воспаление.
Редко патология образуется на руках. Главное вовремя начать лечение, чтобы не допустить воспаления и появления гноя.
Причины врастания ногтя у ребенка
Симптомы заболевания
Проявление онихокриптоза у детей сложно обнаружить, когда ребенок не может объяснить, что его тревожит. Мама может заметить припухлость, покраснение ногтевого валика. Если выделяется гной, нужно обратиться к врачу для лечения и обработки пораженного места. Самостоятельные действия могут усугубить проблему, привести к необходимости удалить вросший ноготь у ребенка.
Основные симптомы:
Последствия проблемы
Необходимо своевременно обратиться к врачу, чтобы не усугубить ситуацию и не довести до осложнений. Врастание ногтя сопровождается риском инфицирования пораженного места. В результате может возникнуть нагноение.
При отсутствии грамотной терапии врастание может привести к нарыву, остеомиелиту и сепсису. В детском организме инфекция быстро распространяется. Это особенно опасно для ослабленных детей, больных диабетом. Источник:
И.П. Журило, В.К. Литовка, Г.А. Сопов, К.В. Латышов, И.Н. Иноземцев
Проблема вросшего ногтя у детей // Здоровье ребенка, 2012, №2(37), с.139-141
Врачи серьезно относятся к проблеме вросшего ногтя, рекомендуют быстро начинать терапию и проводить комплекс мероприятий.
Лечение патологии
Что делать, если у ребенка врос ноготь и воспалился? Нужно, не затягивая, обратиться к врачу, который проведет осмотр и назначит адекватное лечение.
Родители часто не правильно оценивают тяжесть проблемы. Нагноение может быть незаметно. Если вы сделаете горячую ванночку или прогревающие процедуры, это только навредит здоровью.
Нельзя начинать лечение вросшего ногтя, если на ноге у ребенка видно нагноение, без консультации с врачом-хирургом. Запишитесь на прием к специалисту, чтобы малыш быстро поправился без риска осложнений.
При первых проявлениях
Проблема не возникает неожиданно. Уже при первой жалобе ребенка на боль нужно внимательно осмотреть ногу. Если вы заметили, что ноготь своим краем упирается в валик, который покраснел или побелел, нужно приготовить теплую ванночку с ромашкой или слабым раствором марганцовки. После протрите участок спиртом. Удалите часть пластины, которая упирается в мягкие ткани. Внимательно следите за пальцем, пока воспаление не пройдет. Источник:
А.Б. Бабурин, В.И. Логинов, В.В. Паршиков
Способ комплексного лечения вросшего ногтя // Медицинский альманах, 2012, №5(24), с.228-230
Хирургический метод
Когда проблема серьезная, сопровождается нагноением и воспалительным процессом, прибегают к операции. Врачи выполняют удаление краев вросшего ногтя у ребенка.
Особенности процедуры:
Медикаментозный метод
Мероприятия направлены на снятие воспаления, лечение без операции. Назначают средства перорального и наружного применения. Используют тампонаду – размещение материала, пропитанного лекарством, между ногтем и валиком. Мази эффективно снимают воспалительный процесс и боль, вытягивают гной. Если одних мазей недостаточно, выписывают лекарства для приема внутрь. Источник:
https://www.ncbi.nlm.nih.gov/pubmed/30843080
Gera SK, PG Zaini DKH, Wang S, Abdul Rahaman SHB, Chia RF, Lim KBL
Ingrowing toenails in children and adolescents: is nail avulsion superior to nonoperative treatment? // Singapore Med J. 2019 Feb;60(2):94-96. doi: 10.11622/smedj.2018106
Профилактика заболевания
Чтобы избежать риска, следует соблюдать ряд рекомендаций:
Если вы заподозрили проблему, запишитесь к специалисту нашей клиники в Санкт-Петербурге. На приеме врач осмотрит ногу, проконсультирует, как лечить проблему, назначит медикаменты или порекомендует операцию.
Источники:
Gera SK, PG Zaini DKH, Wang S, Abdul Rahaman SHB, Chia RF, Lim KBL. Ingrowing toenails in children and adolescents: is nail avulsion superior to nonoperative treatment? // Singapore Med J. 2019 Feb;60(2):94-96. doi: 10.11622/smedj.2018106.
Прибить палец дверью что делать комаровский
Сегодня «синий ноготь» известен практически каждому жителю планеты, поскольку это внезапное изменение цвета ногтя он видит в течение жизни либо у себя самого, либо у своих знакомых и родственников после удара твердым тупым предметом по дистальной фаланге пальца. Не является ни для кого секретом и то, что «синий ноготь» появляется вследствие механического разрыва кровеносных сосудов под ногтевой пластинкой и кровоизлияния в мягкие ткани. Тем не менее,«синий ноготь», кровоподтек под ногтем иподногтевая гематома отсутствуют в официальном перечнеболезней человека.
И есть ученые, которые доказывают необходимостьдля обесцвечивания кожи при кровоподтеках и следов крови на одежде с помощью специальной фармакологической группы средств, названной как «Отбеливатели кровоподтеков» [4,5,6,7,8,9].
Следовательно, есть все основания считать, что«синий ноготь»достоин признания в роли настоящей болезнии достоин лечения специальными средствами и технологиями их применения!
Материалы и методы.
Была изучена научная и патентная литература, проведен анализ формул изобретений, касающихся способов диагностики, профилактики и лечения кровоподтеков, ссадин и гематом, а также отбеливателей кровоподтеков и крови. Проведены лабораторные, экспериментальные и клиническиеисследования динамики цвета и состояния ногтей пальцев рук и ног при наличии кровоподтека и/или гематомы под ногтевой пластинкой. Разработана лабораторная модель подногтевой гематомы и подногтевого кровоподтека[1,10]. Проведенскрининг лекарственных средств, разработаны оригинальные отбеливатели подногтевой гематомы и способы лечения синего ногтя. Созданы новые изобретения, проведены первые клинические наблюдения за эффективностью изобретенных средств и способов экстренного обесцвечиванияподногтевой гематомы и лечения синего ногтя, составлены описания этих изобретений и поданы заявки в ФИПС РФ на выдачу патентов на изобретения.
Параллельно с этим проведен 2-х месячныймониторинг динамики локального цвета и локальной температуры в ногте большого пальца левой руки у автора этой статьи после удара бытовым молотком по дистальной фалангебольшого пальца его руки и появления подногтевой гематомы. Исследования проводились с использованием фотографирования и видеосъемки в видимом и инфракрасном спектрах излучения тканей. Инфракрасный контроль температуры рук проводили с помощью тепловизораТермоТрейсерTH9100XX (NEC, USA) [3].
Результаты исследования и их обсуждение
Через 1 – 2 дня боль стихает и локальная гипертермия уменьшается.Ногтевая пластинканадкровоподтеком и/или гематомой приобретает синий цвет. При закрытой травме, как правило, гнойно-воспалительный процесс не присоединяется. Панариций не возникает.При этом ноготь непрерывно растет и вместе с ним постепенно перемещается синее пятно под ногтевой пластинкой. Пятно перемещается в сторону дистального конца фаланги пальца. Через несколько недель цвет ногтя становится темно синим, а затем черным.
Результаты многонедельного мониторинга динамики цвета ногтя большого пальца руки автора этой статьи при подногтевой гематоме до и после промывания ее полости раствором отбеливателя кровоподтека подтвердили возможность успешного экстренного обесцвечивания «старого» синего (а точнее – черного) ногтяпосредством однократного введения в полость подногтевой гематомы раствора отбеливателя кровоподтека. Показана возможность успешного растворения и обесцвечивания высохшей и черной крови (Рис. 1.).
Рис.1. Фотографии большого пальца левой руки автора статьи (А)через 3 недели после удара твердым тупым предметом в момент введения в подногтевую гематому раствора отбеливателя кровоподтека (водный раствор 3% перекиси водорода, насыщенный гидрокарбонатом натрия) и затем через неделю после однократного помывания полости подногтевой гематомы раствором отбеливателя кровоподтека (Б)
В частности, сущность нового способа лечения синего ногтя заключается в том, что предложено перфорировать ноготь специальным стоматологическим бором, промывать гематомураствором отбеливателя кровоподтеков, после чего осушить поверхность ногтя, запломбировать отверстие прозрачным бесцветным пломбировочным материалом, отшлифовать ноготь и покрыть еголаком (Заявка в ФИПС РФ на выдачу патента на изобретение № 2016141785 от 24.10.2016).
Приведенные результаты вполне достаточны для того, чтобы рассмотреть эту болезнь по аналогии с традиционным рассмотрением болезней, получивших официальный статус.
Итак. Синий ноготь (подногтевой кровоподтек и/или подногтевая гематома).
Этиология «Синего ногтя».
Способствуют появлению синяков и гематом под ногтем переломы костей, разрывы связок, заболевания кровеносных сосудов, ослабляющие прочность их стенок (цинга), болезни, уменьшающие чувствительность ног (сахарный диабет).
Патогенез «Синего ногтя».
Несмотря на то, что причиной внезапного окрашивания ногтя является по сути дела кровь, имеющая красный или вишневый цвет, ноготь после кровоизлияния очень быстро приобретает синий цвет, а через некоторое время вообще становится черным. Это связано с недостатком кислорода под ногтевой пластинкой, что в условиях нормальной температуры способствует разрушению эритроцитов и гемоглобина. При этом гемоглобин в отсутствии кислорода из красного становится синим, а потом черным. Чернеет он при обезвоживании (высыхании) крови в негерметичной полостигематомы.
В случае закрытой травмы пальца «Синий ноготь» протекает в первые дни как «горячий», но затухающий кровоподтек, а в последующие несколько месяцев – как «холодный» кровоподтек. При этом гнойно-воспалительный очаг в дистальной фаланге, как правило, отсутствует. Завершается процесс через несколько месяцев тем, что пятно сине-черного цвета под ногтевой пластинкой постепенно перемещается к свободному краю ногтя и вместе с выросшим ногтем стрижется ножницами во время планового косметического ухода за ногтями.
Варианты течения «Синего ногтя».
Возможны два варианта течения синего ногтя.Эти варианты обусловлены двумя вариантами кровоизлияний: подногтевого кровоподтека и подногтевой гематомы.
Подногтевой кровоподтек обусловлен тем, что при ушибе пальца могут разрушиться кровеносные сосуды, из которых изливающаяся кровь пропитывает собой мягкие ткани с сохранением их структуры и не образует в них кровяную полость. В этом случае возникает подногтевой кровоподтек, который в простонародье именуют синяком.Однако врачи не признают термин «синяк» как научный, поскольку считают его слишком простым. В научной и судебной медицине кровоизлияние под кожей и под ногтевой пластинкой, не вызвавшее образование кровавой полости под ногтем, но вызвавшее появление «синего ногтя», принято называть кровоподтеком.
Подногтевая гематома обусловлена тем, что ушиб мягких тканейиногда расслаивает структуру мягких тканей и формирует кровяную полость. В этом случае возникает подногтевая гематома.Гематома (в переводе с древне-греческого) – это кровяная опухоль. При ударе по пальцу твердым тупым предметом гематома может появиться под кожей у основания ногтя и/или под ногтевой пластинкой. Затем через несколько дней одновременно с ростом и перемещением ногтевой пластинки в сторону конца пальца гематома перемещается к дистальному концу пальца. При этом кровь внутри гематомы постепенно высыхает и пятно под ногтевой пластинкой приобретает черный цвет.
Диагностические симптомы «Синего ногтя».
При ударе по дистальной фаланге пальца помимо кровоподтека (и/или гематомы) появляются следующие симптомы локального воспаления: покраснение, припухлость, болезненность, гипертермия и нарушение функции (пальца). Причем, часто боль в больном пальце носит пульсирующий характер. Иногда в области больной фаланги может появиться ощущение распирания. Такие симптомы сохраняются от нескольких минут до 2-3 дней. Затем боль, отек, покраснение, гипертермия уменьшаются и даже полностью исчезают. Но ноготь становится все темнее и темнее и, наконец, приобретает черный цвет.
Черный ноготь (или только часть ногтя) остается без симптомов локального воспаления несколько месяцев, пока сам собой не вырастет и не сострижется ножницами. Дело в том, что до сих пор отсутствует технология полного обесцвечивания синего (черного) ногтя.
Исходы «Синего ногтя».
При отсутствии предложенного лечения отбеливателями кровоподтеков подногтевой кровоподтек,также как и подногтевая гематома, «стареют», чернеют. Пятна в ногтевой пластинке медленно в течение 2 – 3 месяцев перемещаются в сторону свободного конца пальца. При этом ногтевая пластинка над подногтевой гематомой и/или кровоподтеком деформируется. Но вслед за этим деформированным участком ногтевой пластинки растет вполне здоровый ноготь. Поэтому через 3-4 месяца на месте «синего ногтя» появляется вновь здоровая ногтевая пластинка и «синий ноготь» бесследно исчезает.
Лечение «Синего ногтя»
Специальными средствами лечения подногтевого кровоподтека и подногтевой гематомы являются лекарства, которые получил название «Отбеливатели кровоподтеков». Основными действующими ингредиентами этих средств являются гидрокарбонат натрия и перекись водорода [1,4,5,6,8]. Их применяют местно. Для этого растворы отбеливателей кровоподтеков (отбеливателей крови или средств, отбеливающих кожу в области кровоподтеков) вводят непосредственно в полость гематомы и/или в мягкие ткани, пропитанные кровью. Обычно достаточно применить эти средства один раз. Критерием эффективности является полное обесцвечивание места, «испачканного» (окрашенного) кровью.
Таким образом, синий ноготь (кровоподтек под ногтем или подногтевая гематома) – это одно из проявлений и одновременно осложнений ушиба дистальной фаланги пальца твердым тупым предметом. При отсутствии лечения отбеливателями кровоподтеков и способами, обесцвечивающими кровь, синий ноготь становится черным и сохраняется таковым 2 – 3 месяца вплоть до полной замены «почерневшего» участка ногтевой пластинки на выросшую ей на замену новую пластинку ногтя.
Лечение синего ногтя специальными средствами и способами обесцвечивания крови позволяет экстренно обесцветить синий (черный) ноготь: промывание раствором отбеливателя кровоподтека мягкой ткани и/или полости гематомы, «испачканных» кровью, обеспечивает через несколько минут экстренное и полное обесцвечивание мягких тканей, полости гематомы и ногтя.
Панариций. Лечение нарывов
Панариций – острый гнойный воспалительный процесс, который локализуется в мягких тканях пальцев рук (реже – пальцев ног) и возникает на ладонной поверхности пальцев. Развивается в результате жизнедеятельности гноеродных микроорганизмов (чаще всего – золотистого стафилококка), которые проникают в ткани через мелкие повреждения кожи (ссадины и мелкие ранки на руках), которые порой могут оставаться незамеченными.
Цены на услуги
Панариций – острый гнойный воспалительный процесс, который локализуется в мягких тканях пальцев рук (реже – пальцев ног) и возникает на ладонной поверхности пальцев. Гнойные воспаления на тыльной поверхности пальцев к панарициям не относятся, за исключением процессов в области ногтя.
Панариций развивается в результате жизнедеятельности гноеродных микроорганизмов (чаще всего – золотистого стафилококка), которые проникают в ткани через мелкие повреждения кожи (ссадины и мелкие ранки на руках), которые порой могут оставаться незамеченными. При этом наблюдаются характерный отек, покраснение и боли в области пораженного пальца. На начальных стадиях еще возможно консервативное лечение. При тяжелых формах заболевания наблюдается озноб и повышение температуры. Боли могут носить резкий, пульсирующий характер и мешать нормальному сну. На пораженном участке кисти начинает формироваться гнойник.
Все дело в том, что на ладонной поверхности пальцев расположено множество важных анатомических образований: сухожилия и сухожильные влагалища, нервы, сосуды, капсулы суставов и т. д. Подкожная клетчатка в этой области имеет особое строение. От кожи к ладонному апоневрозу идут многочисленные эластичные и прочные волокна. Кроме того, в толще клетчатки располагаются продольные пучки соединительной ткани. В результате клетчатка оказывается разделенной на мелкие ячейки, напоминающие пчелиные соты.
Такое строение, с одной стороны, препятствует распространению воспаления «вдоль», с другой – создает благоприятные условия для проникновения гнойного процесса вглубь тканей. Именно поэтому при панариции возможно быстрое прогрессирование с вовлечением сухожилий, костей и суставов или даже всех тканей пальца.
При формировании гнойника необходима операция, т.к. особенности строения и расположения мягких тканей в этой области, как было отмечено выше, способствуют распространению нагноения в глубину. В отсутствие надлежащего лечения вероятны серьезные осложнения, поэтому при подозрении на панариций следует незамедлительно обращаться к врачу.
Панариций чаще наблюдается у детей, а также у лиц молодого и среднего возраста – от 20 до 50 лет. По статистике, три четверти пациентов заболевают после микротравмы, полученной на производстве. Самой распространенной локализацией являются I, II и III пальцы правой кисти. Развитию панариция способствуют как внешние (охлаждение, вибрация, воздействие химических веществ), так и внутренние (ослабление иммунитета) факторы.
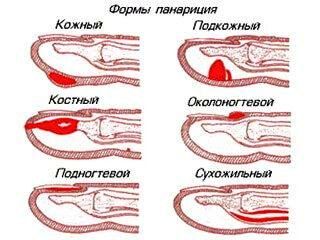
Классификация панарициев
С учетом месторасположения и характера пораженных тканей выделяют следующие виды панариция:
Предрасполагающие факторы и причины развития панариция
Непосредственной причиной возникновения панариция чаще всего становится золотистый стафилококк, который проникает в ткани через ранки, ссадины, уколы, трещины, занозы или заусенцы, чаще всего остающиеся незамеченными, т.к. выглядят настолько незначительными, что больной попросту не обращает на них внимания. Реже панариций вызывается грамотрицательной и грамоложительной палочкой, стрептококком, кишечной палочкой, протеем, а также анаэробной неклостридиальной микрофлорой и возбудителями гнилостной инфекции.
К числу внешних факторов, способствующих развитию панариция, относятся:
Внутренними факторами, увеличивающими вероятность возникновения панариция, являются:
Симптомы панариция
В области воспаления формируется гнойный очаг, который хорошо виден при поверхностных формах панариция. Формирование гнойника может сопровождаться слабостью, повышенной утомляемостью, головной болью и повышением температуры тела. Симптомы интоксикации ярче выражены при глубоких, тяжелых формах панариция (костном, суставном, сухожильном).
Кроме того, у каждой формы панариция существуют свои характерные симптомы.
Кожный панариций
Обычно возникает в области ногтевой фаланги. Кожа в этом месте краснеет, затем в центре покраснения отслаивается ограниченный участок эпидермиса. Образуется пузырь, наполненный мутной, кровянистой или серовато-желтой жидкостью, просвечивающей через кожу. Сперва боли нерезкие, затем они постепенно усиливаются, становятся пульсирующими. Эта форма панариция часто сопровождается стволовым лимфангитом, при котором на предплечье и кисти образуются красные полосы по ходу воспаленных лимфатических узлов. При неосложненном панариции общее состояние не страдает, при лимфангите возможно повышение температуры, слабость, разбитость.
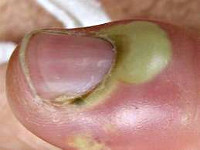
Околоногтевой панариций (паронихия)
Как правило, развивается после неудачно проведенного маникюра или является осложнением заусенцев и трещин околоногтевого валика у людей физического труда. Вначале отмечается локальный отек и покраснение, затем процесс быстро распространяется, охватывая весь ногтевой валик. Достаточно быстро формируется гнойник, просвечивающий через тонкую кожу этой области. В области воспаления возникают сильные боли, нарушающие сон, однако общее состояние почти не страдает. Лимфангит при данной форме панариция наблюдается редко.
Возможно самопроизвольное вскрытие гнойника, однако его неполное опорожнение может стать причиной перехода острой формы панариция в хроническую. При прогрессировании процесса гной может прорваться под основание ногтя, распространиться в подкожную клетчатку ладонной области, на кость и даже дистальный межфаланговый сустав.
Подногтевой панариций
Обычно является осложнением паронихии, однако, может развиваться и первично – в результате занозы, колотой ранки в области свободного края ногтя либо при нагноении подногтевой гематомы. Поскольку формирующийся гнойник в этой области «придавлен» жесткой и плотной ногтевой пластиной, для подногтевого панариция характерны чрезвычайно интенсивные боли, общее недомогание и значительное повышение температуры. Ногтевая фаланга отечна, под ногтем просвечивает гной.
Подкожный панариций
Самый распространенный вид панарициев. Обычно развивается при инфицировании небольших, но глубоких колотых ранок (например, при уколе шипом растения, шилом, рыбьей костью и т. д.). Вначале появляется небольшое покраснение и локальная боль. В течение нескольких часов боль усиливается, становится пульсирующей. Палец отекает. Общее состояние пациента может как оставаться удовлетворительным, так и значительно ухудшаться. При гнойниках, находящихся под большим давлением, отмечаются ознобы и повышение температуры до 38 градусов и выше. При отсутствии лечения, недостаточном или позднем лечении возможно распространение гнойного процесса на глубокие анатомические образования (кости, суставы, сухожилия).
Костный панариций
Может развиться при инфицированном открытом переломе или стать следствием подкожного панариция при распространении инфекции с мягких тканей на кость. Характерно преобладание процессов расплавления кости (остеомиелит) над ее восстановлением. Возможно как частичное, так и полное разрушение фаланги. На ранних стадиях симптомы напоминают подкожный панариций, однако, выражены гораздо более ярко. Пациент страдает от чрезвычайно интенсивных пульсирующих болей, не может спать.
Пораженная фаланга увеличивается в объеме, из-за чего палец приобретает колбообразный вид. Кожа гладкая, блестящая, красная с цианотичным оттенком. Палец слегка согнут, движения ограничены из-за боли. В отличие от подкожного панариция при костной форме невозможно определить участок максимальной болезненности, поскольку боль носит разлитой характер. Отмечается озноб и лихорадка.
Суставной панариций
Может развиться в результате непосредственного инфицирования (при проникающих ранах или открытых внутрисуставных переломах) или распространения гнойного процесса (при сухожильном, подкожном и костном панариции). Вначале возникает небольшой отек и боль в суставе при движениях.
Затем боль усиливается, движения становятся невозможными. Отек увеличивается и становится особенно выраженным на тыльной поверхности пальца. При пальпации определяется напряжение капсулы сустава. В последующем на тыле пальца образуется свищ. Первичные панариции могут заканчиваться выздоровлением, при вторичных панарициях (обусловленных распространением нагноения с соседних тканей) исходом обычно становится ампутация или анкилоз.
Сухожильный панариций (гнойный тендовагинит)
Как и другие виды панариция, может развиться как при прямом проникновении инфекции, так и при ее распространении из других отделов пальца. Палец равномерно отечен, слегка согнут, отмечаются интенсивные боли, резко усиливающиеся при попытке пассивных движений. При давлении по ходу сухожилия определяется резкая болезненность. Покраснение может быть не выражено. Отмечается значительное повышение температуры, слабость, отсутствие аппетита. Возможны спутанность сознания и бред.
Сухожильный панариций – самое тяжелое и опасное гнойное воспаление пальца.
Это обусловлено тем, что гной быстро распространяется по сухожильным влагалищам, переходя на мышцы, кости, мягкие ткани ладони и даже предплечья. При отсутствии лечения сухожилие полностью расплавляется, и палец теряет свою функцию.
Диагностика панариция
Диагноз выставляется на основании жалоб пациента и клинических симптомов болезни. Для определения формы панариция и уточнения локализации гнойника проводится пальпация пуговчатым зондом.
Для исключения костного и суставного панариция выполняют рентгенографию. При этом следует учитывать, что, в отличие от костного панариция, при суставной форме заболевания изменения выявляются не сразу и могут быть слабо выраженными. Поэтому для уточнения диагноза следует назначать сравнительные рентгенограммы одноименного здорового пальца на другой руке.
Лечение панариция
На ранних стадиях пациентам с поверхностным панарицием может быть назначена консервативная терапия: дарсонваль, УВЧ, тепловые процедуры.
На поздних стадиях поверхностного панариция, а также на всех стадиях костной и сухожильной формы заболевания показана операция. Вскрытие панариция дополняют дренированием так, чтобы обеспечить максимально эффективный отток из разделенной на ячейки клетчатки.
Хирургическая тактика при костном или суставном панариции определяется степенью сохранности пораженных тканей. При частичном разрушении выполняют резекцию поврежденных участков. При тотальной деструкции (возможна при костном и костно-суставном панариции) показана ампутация. Параллельно проводится лекарственная терапия, направленная на борьбу с воспалением (антибиотики), уменьшение болей и устранение явлений общей интоксикации.