длина матки по зонду 9 см что это значит
Нормальная картина УЗИ
Как же выглядит картина ультразвукового исследования в норме у здоровых женщин?
Номальная матка

Рис. 1. Нормальная матка.
Вторая фаза цикла. Миометрий однородный.
Толщина М-ЭХО соответствует дню цикла.
При оценке состояния матки при УЗИ можно определить:
Номальные яичники

Рис. 2. Нормальный яичник с фолликулряным аппаратом.
Доминантного фолликула нет, поскольку исследование проводилось на 3 день менструального цикла.
При оценке состояния яичников по УЗИ определяется:
Содержимое доминантного фолликула однородное, поскольку он содержит фолликулярную жидкость, а капсула тонкая. После овуляции на месте доминантного фолликула образуется желтое тело, которое имеет, как правило, сетчатую эхоструктуру (оно содержит жировую ткань) и также тонкую капсулу – 1-2 мм. Чаще всего по форме это образование овальное или неправильно формы.
В постменопаузе яичники в норме либо не визуализируются, либо лоцируются в виде фиброзных тяжей.
Нормальные маточные трубы
В норме маточные трубы при ультразвуковом исследовании не видны.
Маточная беременность малого срока

Рис. 3. Маточная беременность 7-8 недель.
Размеры плодного яйца и эмбриона соответствуют сроку задержки менструации.
При беременности в полости матки визуализируется на ранних сроках только плодное яйцо, в дальнейшем, появляется эмбрион. Размеры плодного яйца и эмбриона должны соответствовать сроку беременности по менструации.
Обязательной является также и оценка сердцебиения у плода, которое, как правило, появляется уже после 10-14 дней задержки менструации.
При беременности в одном из яичников должно визуализироваться желтое тело беременности, которое контролирует развитие данной беременности и обеспечивает на ранних сроках (до формирования плаценты) жизнедеятельность плода.
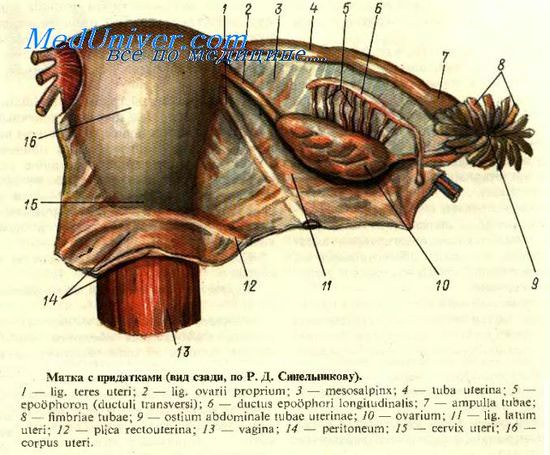
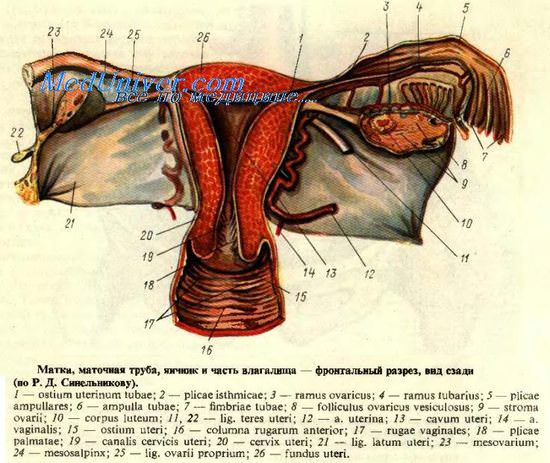
Длина матки по зонду 9 см что это значит
Матка (uterus) представляет собой полый непарный гладкомышечный орган, по форме напоминающий сплющенную спереди назад грушу длиной около 7—9 см у нерожавшей и 9—11 см у рожавшей женщины; ширина матки на уровне маточных труб составляет примерно 4—5 см; толщина матки (от передней поверхности до задней) не превышает 2—3 см; толщина стенок матки равна 1—2 см; средний вес ее колеблется в пределах от 50 г у нерожавших до 100 г у многорожавших женщин.
Положение матки в малом тазу непостоянно. Оно может меняться в зависимости от ряда физиологических и патологических факторов, например при беременности или наличии различных воспалительных и опухолевых процессов как в самой матке, так и в ее придатках, а также органах брюшной полости (опухоли, кисты и т. п.).
В матке различают переднюю, или пузырную (facies vesicalis), и заднюю, или кишечную, поверхность (facies intestinalis), а также правый и левый боковые края (margo uteri dexter et sinister).
Матка делится на тело и шейку, постепенно переходящие друг в друга; нередко орган разделен выраженной перетяжкой наподобие талии, шириной около 10 мм, которая получила название перешейка (isthmus uteri). Обычно между телом и шейкой матки имеется угол, соответствующий в среднем 70—100°, открытый кпереди (anteflexio); вся матка, кроме того, наклонена кпереди (anteversio). Это положение матки в малом тазу считается нормальным.
Тело матки (corpus uteri) представляет собой наиболее объемистую проксимальную часть органа треугольной формы с усеченным углом на границе с перешейком. Верхняя часть тела матки, поднимающаяся в виде широкого свода над уровнем впадения маточных труб, называется дном матки (fundus uteri).
Шейка матки (cervix uteri) является самым низким отделом и имеет длину в среднем около 3 см; форма шейки в детском возрасте и у девушек — коническая, у взрослых женщин, особенно рожавших, — цилиндрическая.
В шейке матки различают надвлагалищную (верхние 2/з) и влагалищную (нижняя 1/3) части (portio supravaginal et vaginalis). Кроме того, выделяют среднюю часть шейки матки, которая соответствует участку между прикреплением переднего и заднего сводов влагалища.
Полость матки имеет форму уплощенной спереди назад треугольной щели; основание этого треугольника расположено вверху, в области дна матки, а вершина — внизу, в области шейки матки. Длина полости от наружного отверстия до дна матки (по зонду) у нерожавших соответствует примерно 7 см, а у рожавших — 8 см.
Канал шейки матки (canalis cervicis uteri) имеет веретенообразную форму, так как несколько расширен в средней части. Длина канала соответствует длине шейки матки (около 2,5— 3 см), средний диаметр его не превышает 2 мм. Внизу канал открывается в полость влагалища посредством наружного отверстия матки (ostium uteri).
Стенка матки на большем протяжении состоит из трех слоев: серозной, или брюшинной (tunica serosa s. perimetrium), мышечной и слизистой оболочек.
Мышечная оболочка матки (tunica muscularis s. myometrium) состоит из густого сплетения налегающих друг на друга пластов обильно кровоснабжаемой гладкой мускулатуры, тесно переплетающихся между собой в самых разнообразных направлениях и потому нерезко отграниченных один от другого; при сокращении они функционируют как единое целое.
Практически важной является общепринятая схема строения миометрия в отношении преимущественного направления различных его слоев. Наружный слой имеет в основном продольное направление, средний — циркулярное и косое, внутренний — продольное. В теле матки наиболее развит циркулярный слой, в то время как в шейке ее — продольный. В области наружного и внутреннего зева, а также маточных от верстий труб мышечные волокна располагаются преимущественно циркулярно, образуя как бы подобие сфинктеров.
Слизистая оболочка матки, или эндометрий (tunica mucosa s. endometrium), выстилает полость матки изнутри и сращена с мышечной оболочкой без подслизистого слоя. Толщина слизистой достигает 1 мм и более. В области тела матки слизистая гладкая, а в области шейки матки она образует ветвящиеся продольные, так называемые пальмовидные складки (plicae palmatae), или по старому названию — «древо жизни» (arbor vitae).
Кровоснабжение матки осуществляется за счет аа. et vv. uterinae et ovaricae. Обе маточные и яичниковые артерии являются основными сосудами, обеспечивающими кровоснабжение всей системы внутренних половых органов женщины.
Иннервация матки происходит из верхнего подчревного сплетения (pl. hypogastricus superior s. n. presacralis), обоих нижних подчревных сплетений (pl. hypogastricus inferior dexter et sinister, s. pl. pelvinus) и вторичных сплетений — маточного и маточно-влагалищного (pl. uterinus et uterovaginalis), расположенных в околоматочной клетчатке.
Тело матки имеет преимущественно симпатическую иннервацию, а шейка — парасимпатическую.
Как расшифровать результаты УЗИ матки?
Получив результаты УЗИ, Вы можете заинтересоваться, что именно написал врач. Давайте узнаем подробнее, что означают основные термины, которые УЗИсты пишут в своих заключениях.
Положение матки.
Тело матки находится в определенном положении в тазу. В норме тело матки наклонено кпереди, а сгиб между телом матки и шейкой матки образует угол. В заключении УЗИ такое положение может быть описано двумя латинскими словами: «anteversio» и «anteflexio». Это обычное (нормальное) положение матки. Если в заключении УЗИ написано, что тело матки находится в положении «retroversio», «retroflexio» это означает, что матка отклонена кзади и имеется загиб матки кзади. Загиб матки кзади может говорить о некоторых заболеваниях, спайках в малом тазу и иногда может стать причиной бесплодия.
Размеры матки.
На УЗИ можно определить 3 размера матки: поперечный размер, продольный размер и переднее-задний размер. Продольный размер (длина матки) в норме составляет 45-50 мм (у рожавших женщин до 70мм), поперечный размер (ширина матки) составляет 45-50 мм (у рожавших женщин до 60 мм), а передне-задний размер (толщина матки) в норме 40-45 мм. Незначительные отклонения в размерах матки встречаются у многих женщин и не говорят о болезни. Тем не менее, слишком большие размеры матки могут говорить о миоме матки, аденомиозе,беременности.
М-эхо.
Толщина внутреннего слоя матки (эндометрия) определяется на УЗИ с помощью М-эхо. Толщина эндометрия зависит от дня менструального цикла: чем меньше дней осталось до следующих месячных, тем толще эндометрий. В первой половине менструального цикла М-эхо составляет от 0,3 до 1,0 см, во второй половине цикла толщина эндометрия продолжает расти, достигая 1,8-2,1 см за несколько дней до начала месячных. Если у вас уже наступила менопауза (климакс), то толщина эндометрия не должна превышать 0,5 см. Если толщина эндометрия слишком большая, это может говорить о гиперплазии эндометрия. В этом случае вам необходимо дополнительное обследование для того, чтоб исключить рак матки.
Структура миометрия.
Миометрий — это мышечный, самый толстый слой матки. В норме его структура должна быть однородной. Неоднородная структура миометрия может говорить об аденомиозе. Но не надо пугаться раньше времени, так как для уточнения диагноза вам понадобится дополнительное обследование.
Миома матки на УЗИ
Миома матки это доброкачественная опухоль, которая практически никогда не перерастает в рак матки. С помощью УЗИ гинеколог определяет расположение миомы и ее размеры.
При миоме размеры матки указываются в неделях беременности. Это не означает, что вы беременны, а говорит о том, что размеры вашей матки такие же, как размеры матки на определенном сроке беременности.
Размеры миомы матки могут быть различными в разные дни менструального цикла. Так, во второй половине цикла (особенно незадолго до месячных) миома немного увеличивается. Поэтому УЗИ при миоме матки лучше проходить сразу после месячных (на 5-7 день менструального цикла).
Расположение миомы матки может быть интрамуральным (в стенке матки), субмукозным (под внутренней оболочкой матки) и субсерозным (под внешней оболочкой матки).
Эндометриоз матки (аденомиоз) на УЗИ
Эндометриоз матки, или аденомиоз, это заболевание, при котором клетки подобные клеткам эндометрия прорастают в мышечный слой.
При аденомиозе на УЗИ матки врач обнаруживает, что миометрий (мышечный слой матки) имеет неоднородную структуру с гетерогенными гипоэхогенными включениями. В «переводе на русский» это означает, что в мышечном слое матки есть участки эндометрия, который образовал пузырьки (или кисты) в миометрии. Очень часто при аденомиозе матка увеличена в размере.
Беременность на УЗИ
УЗИ матки во время беременности является чрезвычайно важным этапом диагностики. Перечислим лишь несколько преимуществ УЗИ во время беременности:
Как расшифровать результаты УЗИ яичников?
На УЗИ яичников определяются размеры правого и левого яичника, а также наличие фолликулов и кист в яичнике. Нормальные размеры яичников составляют в среднем 30х25х15 мм. Отклонение в несколько миллиметров не является признаком болезни, так как в течение менструального цикла один или оба яичника могут немного увеличиваться.
Киста яичника на УЗИ
Киста яичника на УЗИ имеет вид округлого пузырька, размеры которого могут достигать нескольких сантиметров. С помощью УЗИ врач может не только определить размер кисты яичника, но и предположить ее тип (фолликулярная киста, киста желтого тела, дермоидная киста, цистаденома и так далее.
Поликистоз яичников на УЗИ. При поликистозе яичников их размеры значительно превышают норму, что заметно во время УЗИ. Увеличивается и объем яичника: если в норме объем яичника не превышает 7-8 см3, то при поликистозе яичников он увеличивается до 10-12 см3 и более. Другой признак поликистоза яичников — это утолщение капсулы яичника, а также наличие множества фолликулов в яичнике (обычно, 12 Более с диаметром фолликулов от 2 до 9 мм).
В нашем центре Вы можете пройти следующие УЗ исследования:
Размеры миомы матки для проведения операции
Многие женщины спрашивают гинекологов о том, каким должен быть размер миомы для операции в миллиметрах, сантиметрах. Когда можно ограничиться регулярными посещениями гинеколога и УЗИ, а в каких случаях нужно удалять миому? Давайте разбираться.
Размер не имеет значения
Миома — одно из самых распространенных состояний в гинекологии. Она встречается очень часто, но точную статистику посчитать сложно. У многих женщин миоматозные узлы так и остаются недиагностированными, потому что не вызывают симптомов, женщина не обращается к врачу и не проходит обследования.
Размеры миом бывают разными — от едва заметных на УЗИ до огромных. Ведут они себя тоже по-разному: одни растут буквально на глазах, размеры других со временем почти не меняются.
Четкой связи между размерами миоматозных узлов и симптомами, которые испытывает женщина, не существует. Иногда миомы, которые имеют всего 2–3 см в диаметре, приводят к сильным маточным кровотечениям и ухудшению самочувствия, в других случаях узел успевает значительно вырасти, не вызывая каких-либо проблем.
Раньше гинекологи придерживались стандартной тактики ведения пациенток с миомой. Если выявляли небольшой узел, женщина в течение некоторого времени находилась под наблюдением: периодически являлась на осмотры, проходила УЗИ. Когда размеры миомы значительно увеличивались, врач выдавал направление на хирургическое лечение. Если узел не удавалось удалить отдельно, удаляли всю матку целиком.
Сейчас подходы изменились. Размер миоматозных узлов уже не является таким значимым критерием, как раньше.
Что же имеет значение?
Современные показания к лечению миомы выглядят следующим образом:
Миома миоме — рознь
Миоматозные узлы в матке могут занимать разное положение, и от этого зависят симптомы, необходимость в лечении. Стенка матки состоит из трех слоев: слизистой оболочки, мышечного слоя и наружной серозной оболочки. Миома растет из мышечной ткани, она может располагаться в толще мышц (интрамуральная), внутри матки под слизистой (подслизистая), снаружи под серозной оболочкой (субсерозная).
В плане симптомов наиболее безобидны подслизистые и субсерозные узлы. Зачастую они вырастают очень сильно и диагностируются случайно во время УЗИ.
По-другому обстоят дела с подслизистыми миомами. Ведь во время месячных слизистая оболочка матки отторгается, и развивается кровотечение. Подслизистая миома растягивает ее, не дает сократиться, поэтому кровотечение будет дольше и сильнее. Подслизистая миома с размерами более 4–5 см выступает в полость матки, мешает прикрепиться оплодотворенной яйцеклетке, развиваться плоду, «обкрадывает» его, оттягивая на себя кровоток. Узнайте подробнее о разновидностях миом.
Операция — крайняя мера
Раньше гинекологи прибегали к миомэктомии и гистерэктомии очень часто. Некоторые до сих пор по старинке придерживаются этого подхода. Согласно современным представлениям, хирургическое лечение даже при довольно больших миомах должно рассматриваться как крайняя мера. Среди хирургов давно бытует такое крылатое выражение: «лучшая операция — та, которой удалось избежать». В случае с миомой это особенно актуально, потому что уже давно существует эффективный миниинвазивный метод лечения — эмболизация маточных артерий (ЭМА).
К миомэктомии стоит прибегать только при соблюдении ряда условий:
В остальных случаях современные гинекологи стараются прибегать к эмболизации маточных артерий.
Таким образом, размер миомы, несомненно, играет определенную роль. Но, как видно из всего вышесказанного, куда более важное значение имеют другие факторы. К сожалению, в настоящее время в России не все врачи-гинекологи хорошо информированы. Некоторые придерживаются старых подходов, пытаются лечить женщину устаревшими неэффективными препаратами или уговаривают удалить матку, отговаривают от ЭМА, пугая разными тяжелыми осложнениями.
Получите второе мнение у врача-гинеколога, который имеет опыт в проведении ЭМА, узнайте, показана ли эта процедура в вашем случае.