длительный прием чего приводит к меланоз толстой кишки
Длительный прием чего приводит к меланоз толстой кишки
Меланоз толстой кишки относительно часто наблюдается среди больных, злоупотребляющих слабительными препаратами. Он характеризуется наличием глубокой пигментации толстой кишки вследствие отложения меланиноподобного пигмента.
Пигментация наиболее выражена в прямой кишке, особенно у внутреннего конца анального сфинктера [10]. Интенсивность пигментации обычно ослабевает в проксимальном направлении.
В процесс может вовлекаться вся толстая кишка, но поражение тонкой кишки встречается редко. Данная патология часто обнаруживается в сочетании с колоректальным раком.
Несмотря на то, что о существовании меланоза было известно и ранее [Cruveilhier], это патологическое состояние не получило определения до 1933 г., пока не установили клинические признаки, а Bockus с соавт. [10] не подчеркнули важную роль антрагликозидов в развитии пигментации толстой кишки.
Установлено, что гранулы пигмента локализуются непосредственно в собственной пластинке слизистой и содержатся внутри гистиоцитов. Происхождение и характер пигмента остаются спорными, хотя последние данные электронной микроскопии указывают на то, что пигмент имеет эндогенное происхождение и является производным от перерождённых митохондрий [46].
На основании данных сигмоидоскопии, проведённой 533 больным, частота меланоза толстой кишки составила 4,7% [10], а на основании макроскопического исследования аутопсийных препаратов — от 0,04 до 11,2% [10].
Большинство пациентов с меланозом толстой кишки предъявляли жалобы на запоры и имели в анамнезе факт злоупотребления слабительными в больших дозах. С отменой слабительных препаратов меланоз толстой кишки может исчезать.
Меланоз обнаруживается, как правило, случайно во время выполнения эндоскопического исследования по поводу симптомов другого заболевания толстой кишки.
Длительное злоупотребление раздражающими слабительными средствами может приводить к появлению определяемых рентгенологически патологических признаков, симулирующих хроническое воспалительное заболевание кишечника.
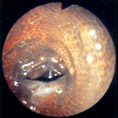
Рис. 18–8. Меланоз ободочной кишки.
Патологические проявления варьируют от незначительного снижения гаустрации и сокращаемости до значительного снижения гаустрации и выраженной сглаженности нормального рельефа складок слизистой оболочки. Терминальный отдел подвздошной кишки утрачивает свой нормальный рельеф слизистой оболочки, а ободочная кишка становится расширенной, растянутой, маловыразительной.
Можно наблюдать зоны преходящих сужений и псевдостриктур [28,29]. Эти рентгенологические изменения могут ограничиваться терминальным отделом подвздошной кишки, правой половиной ободочной кишки или распространяться на всю толстую кишку [44]. В тяжёлых случаях наблюдается практически полное отсутствие гаустрации на протяжении всей ободочной кишки, что может симулировать ретроградный илеит.
При ирригоскопии необходимо проводить дифференциальную диагностику меланоза с язвенным колитом и болезнью Крона.
С помощью эндоскопического исследования с биопсией легко исключить наличие воспаления слизистой оболочки. При дифференциальной диагностике иногда возникают сомнения в отношении излеченного колита. Поставить правильный диагноз помогают анамнез и отсутствие симптомов или признаков воспаления. Наличие в анамнезе продолжительных запоров и факта длительного применения слабительных препаратов в противоположность типичной для воспалительных заболеваний диарее свидетельствует в пользу исключения колита. Из этих пациентов у многих имеется отчётливый меланоз.
Меланоз толстой кишки в сочетании с LST-G ректосигмоидного отдела
1 Крылова Е.А., 1 Симонова Е.В., 2 Гончар Г.В., 3 Жихарева И.И., 4 Зубкова И.В., 5 Пелех М. О.
1 ведущий научный сотрудник, ГУ «Институт гастроэнтерологии НАМН Украины», диагностическое отделение, г. Днепропетровск.
2 врач, ГУ «Институт гастроэнтерологии НАМН Украины», патологоанатомическое отделение, г. Днепропетровск
3 врач-эндоскопист, центральная городская больница, г. Алчевск
4 врач-эндоскопист, детская городская больница, г. Севастополь
5 врач-эндоскопист, КУ ОБ им. И.И. Мечникова, г. Днепропетровск
Меланоз – нарушение обмена меланина – выражается в усиленном его образовании или исчезновении. Меланоз может быть физиологическим (у лиц определенных рас и при длительном воздействии ультрафиолетовых лучей) и патологическим. Патологическое накопление меланина может наблюдаться и в органах, где он обычно имеется (глаза, кожа), и там, где он в норме не встречается (слизистые оболочки, мозговые оболочки, вещество головного мозга). Различают приобретенный и врожденный меланоз. Он может быть распространенным и локализованным.
Распространенный приобретенный гипермеланоз (меланодермия) в клинике проявляется в виде гиперпигментации кожи. Он наблюдается при повреждении надпочечников туберкулезной или опухолевой природы (Аддисона болезнь), амилоидозе; эндокринных расстройствах (гипогонадизм, гипопитуитаризм), авитаминозе (пеллагра, цинга) и интоксикации углеводородами.
Распространенный врожденный гипермеланоз (пигментная ксеродерма) характеризуется повышенной чувствительностью кожи к ультрафиолетовым лучам и выражается в пятнистой пигментации кожи с явлениями гиперкератоза и отека.
К очаговому приобретенному гипермеланозу (местному) относится меланоз толстой кишки (у больных хроническими запорами), пигментные пятна кожи (веснушки (эфелиды), лентиго) пигментные невусы, меланомы.
Меланоз кишечника относится к редким поражениям и развивается у лиц, страдающих хроническими запорами, которые злоупотребляют слабительными препаратами, содержащими антрагликозиды. Слизистая оболочка приобретает темно-коричневый или черный цвет вследствие того, что в строме ее располагаются клетки, в изобилии содержащие в цитоплазме зерна меланиноподобного пигмента от серо-желтого до коричнево-черного цвета, чаще пигментация наиболее выражена в прямой кишке, особенно у внутреннего конца анального сфинктера. Меланоз может поражать всю толстую кишку, но пигментация слизистой тонкой кишки встречается редко.
Сообщается о различной частоте встречаемости меланоза толстой кишки. Bockus H.L. et.al. (1933) выявили меланоз толстой кишки у 4,7 % пациентов при проведении исследования толстой кишки 533 больным, и в 11,2 % случаях макроскопического исследования аутопсийных препаратов. Частота меланоза выше среди пожилого населения и лиц, страдающих от синдрома раздраженного кишечника и хронических запоров.
Специфических жалоб, на основании которых можно заподозрить меланоз, не существует и он обнаруживается, как правило, случайно во время выполнения эндоскопического исследования по поводу симптомов какого-либо другого заболевания толстой кишки. Большинство пациентов с меланозом толстой кишки предъявляют жалобы на запоры и имеют в анамнезе факт злоупотребления слабительными в больших дозах. С отменой слабительных препаратов меланоз толстой кишки может исчезать.
При эндоскопическом исследовании выявляется темная окраска слизистой оболочки, которая варьирует в широких пределах от светлой серовато-коричневой до тёмно-коричневой или даже чёрной. Сплошной характер окрашивания отсутствует, имеется множество тонких желтоватых разделительных линий, обусловливающих мозаичную картину. Причина этой исчерченности заключается в поверхностных кровеносных сосудах кишечной стенки и лимфатических фолликулах, имеющих вид жёлтых пятен (Buranasiri S. et al., 1973).
Меланоз толстой кишки является доброкачественным обратимым состоянием, не обладающим злокачественным потенциалом, однако часто может выявляться в сочетании с колоректальным раком. Множественные биопсии помогают исключить наличие неоплазии и воспалительные изменения слизистой оболочки.
Приводим случай тотального меланоза толстой кишки в сочетании с LST-G ректосигмоидного отдела.
Пациентка Г., 1927 г.р. обратилась к гастроэнтерологу с жалобами на спастическую боль в низу живота, не связанную с приемом пищи и опорожнением кишечника. Из анамнеза: на протяжении многих лет отмечает запоры, часто принимала слабительные препараты различных групп. Последние 6 мес. по совету знакомой принимала биологически активные добавки, которые, якобы, обладают слабительным эффектом. В силу того, что появились спастические боли обратилась к врачу и ей была назначена колоноскопия.
 |  |  |
| Рис. 1. Слепая кишка. Меланоз толстой кишки, тотальное поражение | Рис. 2. Меланоз толстой кишки. Ямочный рисунок S.Kudo I | Рис. 3. Слизистая тонкой кишки (пигментация отсутвствует) |
На колоноскопии – начиная от баугиниевой заслонки (рис. 1) и до ануса вся ободочная и прямая кишка имеет интенсивную пигментацию темно-коричневого цвета, мозаичного вида за счет множества тонких желтоватых разделительных линий, сосудистый рисунок не визуализируется. Окраска кишки на всем протяжении одинаковой интенсивности (рис. 2). В терминальном отделе тонкой кишки слизистая розовая, ворсинки сохранены (рис. 3). В сигмовидном отделе определяются множественные дивертикулы диаметром до 5мм без явлений дивертикулита.
В прямой кишке (13-10 см) на фоне слизистой темно-коричневого цвета определяется экзофитное образование стелящегося типа, узловатое с плоским компонентом LST-G (0-Is+IIa), ямочный рисунок S. Kudo IIIL-IV, NICE 2 (рис. 4, 5, 6). Результат патогистологического исследования: тубулярно-ворсинчатая аденома с дисплазией II степени.
 |  |  |
| Рис. 4. LST-G ректосигмоидного отдела на фоне меланоза | Рис. 5. LST-G ректосигмоидного отдела на фоне меланоза | Рис. 6. LST-G ректосигмоидного отдела на фоне меланоза |
Для оценки глубины инвазии неоплазии больной выполнена эндоскопическая зондовая ультрасонография прямой кишки (врач Яковенко В.А.) – выявлена неравномерная (2-13мм) протрузия слизистого слоя, гипоэхогенная, однородная, с анэхогенными трубчастыми структурами (сосуды) до 0,5-1,0 мм. Инвазия отсутствует. Лимфоузел овальной формы, 6мм, не увеличен.
После проведения ультразвукового исследования органов брюшной полости, забрюшинного пространства, малого таза, гастроскопии, рентгенографии органов грудной клетки и др., которые исключили отдаленное распространение заболевания и выявили сопутствующие изменения внутренних органов, было сделано заключение о возможности эндоскопической диссекции образования в подслизистом слое.
Таким образом, колоноскопия эфективный метод выявления меланоза толстой кишки. Представленный случай подтверждает возможность сочетания неоплазии и меланоза толстой кишки, который развился после длительного приема слабительных.
Меланоз толстой кишки у ребенка 15 лет: клиническое наблюдение
Полный текст:
Аннотация
Ключевые слова
Об авторах
доктор медицинских наук, профессор кафедры детской хирургии и урологии-андрологии, врач высшей категории, заведующий отделением эндоскопических и морфологических исследований,
119991, Москва, Ломоносовский проспект, д. 2, стр. 1
Список литературы
1. Орлинская Н. Ю., Бедерина Е. Л., Косолапов А. Г., Яшков С. В., Рыжов М. К. Случай меланоза толстого кишечника (клинический случай). Медицинский альманах. 2014; 1 (31): 50–52.
2. Cruveilhier J. Cancer avec melanose. Anatomie pathologique du corps humain. Paris: Baillier. 1829. Р. 6.
3. Freeman H. J. Melanosis in the small and large intestine. World J Gastroenterol. 2008; 14 (27): 4296–4299.
4. Van Weyenberg S. J., Hoentjen F., Thunnissen F., Mulder C. J. Pseudomelanosis coli and adenomanous polyps. J Gastrointestin Liver Dis. 2011; 20: 233.
5. Nusko G., Schneider B., Muller G., Kusche J., Hahn E. G. Retro spective study on laxative use and melanosis coli as risk factor for colorectal neoplasm. Pharmacology. 1993; 47: 234–41.
6. Ghadially F. N., Walley V. M. Melanoses of the gastrointestinal tract. Histopathology. 1994; 25: 197–207.
7. Гайдаенко А. Е., Киргизов И. В., Талалаев А. Г., Баранов К. Н., Шишкин И. А., Гусев А. А. Случай оперативного лечения ребенка с удвоением подвздошной кишки. Педиатрическая фармакология. 2012; 9 (2): 121–123.
8. Freeman H. J., Lotan R., Kim Y. S. Application of lectins for detection of goblet cell glycoconjugate differences in proximal and distal colon of the rat. Lab Invest. 1980; 42: 405–412.
9. Won K. H., Ramchand S. Melanosis of the ileum. Case report and electron microscopic study. Am J Dig Dis. 1970; 15: 57–64.
10. Van Weyenberg S. J., Hoentjen F., Thunnissen F., Mulder C. J. Pseudomelanosis coli and adenomatous polyps. J Gastr Liv Diseas. 2011; 20 (3): 233.
Для цитирования:
Лохматов М.М., Гайдаенко А.Е., Шавров А.А., Волков М.О. Меланоз толстой кишки у ребенка 15 лет: клиническое наблюдение. Педиатрическая фармакология. 2015;12(3):327-329. https://doi.org/10.15690/pf.v12i3.1360
For citation:
Lokhmatov M.M., Gaydaenko A.E., Shavrov A.A., Volkov M.O. Colon Melanosis in a 15-Year-Old Child: Clinical Observation. Pediatric pharmacology. 2015;12(3):327-329. https://doi.org/10.15690/pf.v12i3.1360
Современные проблемы комплексной терапии запоров
Запор — это уменьшение частоты стула и затруднения при дефекации, как правило, на двое суток и более, что может привести к болям, чувству дискомфорта в животе, последующей обструкции просвета кишки и, изредка, перфорации.
Запор — это уменьшение частоты стула и затруднения при дефекации, как правило, на двое суток и более, что может привести к болям, чувству дискомфорта в животе, последующей обструкции просвета кишки и, изредка, перфорации. Под термином «запор» понимают стойкое или интермиттирующее нарушение функции толстой кишки с урежением стула менее трех раз в неделю и с вынужденным натуживанием, занимающим более 25% времени дефекации. Запор — частая и обычно субъективная жалоба. Предрасполагающие факторы включают гиподинамию, рафинированную, легко усвояемую пищу, неадекватное определение времени для дефекации. Согласно статистическим данным, запорами страдает 30–50% взрослого населения. Они лидируют в числе причин обращения к терапевтам и гастроэнтерологам.
Рабочая классификация запоров
А. Функциональный запор («привычный»):
Запоры подразделяют на острые, возникшие менее трех месяцев назад, и хронические, продолжающиеся более длительно.
Клиника и диагностика
Частота дефекаций может быть различной: от одного раза в 2–3 дня до одного раза в неделю и реже. Кал обычно уплотнен, сухой, имеет вид шариков или комков, напоминает овечий; может быть бобовидным, лентовидным, шнурообразным. Больных могут беспокоить боли и чувство распирания в животе; облегчение наступает после дефекации или отхождения газов. Может снижаться аппетит, появляются отрыжка воздухом, дурной вкус во рту. Нередко снижается трудоспособность, возникают головные боли, миалгии, нервозность, подавленное настроение, нарушается сон. Упорные запоры могут сопровождаться изменениями кожи. Она становится бледной, желтоватой, дряблой, теряет эластичность.
Следует уточнить давность запоров. Острые запоры часто бывают «ситуационными». Например, запоры у туристов, при употреблении рафинированных продуктов, лекарств, обусловленные эмоциональными факторами. Они могут быть связаны с обострением хронических заболеваний верхних отделов пищеварительного тракта (язвенная болезнь) или аноректальной области (тромбоз геморроидальных узлов, анальная трещина).
Сбор анамнеза оказывает помощь в дифференциации запоров с нарушениями транзита и эвакуации. В пользу первого будут свидетельствовать урежение дефекаций и метеоризм. Расстройства акта дефекаций можно предположить при появлении ощущения препятствия или неполного опорожнения прямой кишки, необходимости ручного пособия.
Проводится клинический осмотр больного, желательны пальцевое исследование прямой кишки, ректороманоскопия, ирригоскопия. При хронических запорах нужно сделать акцент на поиске сопутствующих нейроэндокринных расстройств, психических нарушений, коллагенозов, патологии обмена веществ. Нужно уточнить, принимает ли больной лекарственные препараты и какие.
Например, при диабетической автономной нейропатии запоры имеют место у 60% больных, при феохромоцитоме они встречаются не чаще чем у 15%. Сульфат бария может привести к запору у лиц, предрасположенных к ним, после однократного приема, а антидепрессанты — только при длительном применении.
Если у больного отмечается ухудшение состояния с нарастанием запоров, потеря веса, анемия, необходимо исключить опухоль толстой кишки или внутренних органов. Диагностическая программа дополняется колоноскопией с прицельной биопсией и УЗИ органов брюшной полости и малого таза.
Необходимо в ходе первого этапа диагностического поиска исключить опухолевое и воспалительное заболевание, выявить эндокринную и психическую патологию, определить мегаколон и мегаректум. Эти заболевания требуют принципиально иного лечения и могут быть диагностированы при осмотре, проведении колоно- или ирригоскопии.
После их исключения больным может быть предложена пробная терапия, включающая пищевые волокна, корректоры моторики, регуляцию позывов на дефекацию. Положительный ответ на лечение позволяет прекратить диагностику и осуществлять поддерживающую терапию. Углубленному обследованию подлежат больные с рефрактерными запорами. Критерием неэффективности лечения является отсутствие положительной динамики при использовании пищевых волокон. В этих случаях потребуются исследование кишечного транзита, сфинктерометрия, электромиография.
Лечение
Лечение запоров является довольно трудной задачей. Непрекращающиеся попытки разработать эффективную пролонгированную схему терапии пока не дали результата. Очевидно, механизмом, частично объясняющим этот факт, и фактором, на который сложнее всего повлиять, является психосоциальная среда.
Больным рекомендуется увеличить потребление изделий из муки грубого помола, свежих и сушеных фруктов, овощей, принимать больше жидкости. Пациенты должны отказаться от приема растительных слабительных и высоких очистительных клизм. Допустимы микроклизмы объемом до 200 мл ежедневно по утрам с целью выработки позыва на дефекацию.
Лекарственная терапия назначается с учетом преобладания тех или иных симптомов. Препараты разных групп могут использоваться постоянно или по необходимости, в последнем случае это рекомендуется больным с периодически возникающими симптомами. У рефрактерных к лечению больных сочетают препараты с различным механизмом действия.
Специальное лечение включает устранение обструкции кишки (каловые камни, опухоль), отказ от применения препаратов, тормозящих перистальтику (антациды, содержащие алюминий и кальций, опиаты).
Клетчатка (пищевые волокна) (20–30 г/сут) хорошо помогает при хроническом запоре, однако действует только через несколько недель и может вызывать метеоризм. Пищевые волокна (ПВ) — это продукты растительного происхождения, содержащие неферментируемые вещества полисахаридной природы — целлюлозу, гемицеллюлозу, лигнин. Они регулируют консистенцию стула, увеличивают его массу и ускоряют продвижение содержимого. ПВ связывают жирные кислоты (естественные слабительные), доставляя их в толстую кишку.
Лица, страдающие запорами, имеют недостаточное потребление клетчатки либо повышенную потребность в ПВ. Чтобы восполнить суточную потребность в ПВ, нужно съесть до 1,5 кг хлеба из муки грубого помола, капусты и яблок, что для современного человека является малореальным.
К ПВ относят пшеничные отруби, микрокристаллическую целлюлозу (МКЦ), агар-агар, ламинарид, льняное семя. Пшеничные отруби добавляют в пищу, а семя подорожника размешивают с водой и принимают 2–4 раза в сутки. Обычно рекомендуется начать прием отрубей от 3 до 6 столовых ложек в сутки с едой, обдав их кипятком. Количество жидкости увеличивают до 2–3 л в день.
Пшеничные отруби не сразу оказывают свое действие, латентный период может составлять 5–7 дней. Это время, необходимое для поступления принятых внутрь отрубей в ампулу прямой кишки и готовности к дефекации.
Если эффект не достигнут, возможно применение МКЦ в дозе 4–9 г в сутки или препарата из семян подорожника Мукофальк (10–30 г в сутки). Последний сильнее удерживает жидкость, не дает интенсивного газообразования, лучше переносится больными. Пищевые волокна можно комбинировать. Однако их применение лимитируется, если больной не способен к увеличению потребления жидкости, что чревато развитием обструкции.
Слабительные назначают при неэффективности клетчатки. Длительное использование их нежелательно. При болях в животе неясного происхождения, кишечной непроходимости слабительные противопоказаны.
Растительное происхождение слабительных этой группы нередко определяет их выбор больными для самолечения. Входят они и в состав многих фиточаев. Однако применение их должно быть вынужденной мерой, когда иные способы нормализации функции кишечника исчерпаны. По мере увеличения длительности их использования эффективность лечения снижается, а шансы нормализовать работу кишки уменьшаются.
Большинство больных, принимающих стимулирующие слабительные, отмечают усиление болей в животе. Так, антрахиноны сенны осуществляют свое действие через повреждение эпителиальных клеток, что ведет к нарушению абсорбции, секреции и моторики. Наблюдается меланоз слизистой, а у трети больных формируется «инертная» толстая кишка. Больные с меланозом имеют повышенный риск развития карциномы. Тем не менее кратковременный прием может быть признан безопасным. По «силе» растительные препараты можно расположить так: алоэ ® сенна ® крушина ® ревень. В определенной мере сказанное относится и к бисакодилу, и к пикосульфату натрия. Однако действие пикосульфата натрия мягче. Данные препараты нужно использовать 1 раз в 3–4 дня в минимально эффективной дозе, что позволит более длительно сохранить чувствительность к ним и избежать негативных последствий.
Раствор полиэтиленгликоля с сульфатами и другими солями применяют для быстрого очищения толстой кишки при подготовке к эндоскопии или операции. Раствор принимают внутрь, 4–6 л в течение 3–4 ч.
Когда в клинике преобладают жалобы на вздутие и метеоризм, показано назначение препаратов, механизм действия которых основан на снижении поверхностного натяжения пузырьков газа, что обеспечивает резорбцию и свободное выделение газов. Одним из таких препаратов является Эспумизан (действующее вещество — симетикон). В пищеварительном тракте он не абсорбируется и выводится из организма в неизмененном виде. Снижая поверхностное натяжение на границе раздела фаз, симетикон затрудняет образование и способствует разрушению газовых пузырьков в питательной взвеси и слизи желудочно-кишечного тракта (ЖКТ). Высвобождаемые при этом газы могут поглощаться стенками кишечника или выводиться благодаря перистальтике. При метеоризме назначают по 2 капсулы симетикона 3–5 раз в сутки.
Выделяют 4 поколения ПБ. К I поколению относят монокомпонентные препараты (Колибактерин, Бифидумбактерин, Лактобактерин), содержащие один штамм бактерий. Препараты II поколения (Бактисубтил, Биоспорин и Споробактерин) основаны на неспецифических для человека микроорганизмах и являются самоэлиминирующимися антагонистами. Они могут применяться для лечения тяжелых форм дисбиозов, но обязательно в сочетании с бифидо- и лактосодержащими ПБ, необходимыми для нормализации микробиоценоза кишечника. Препараты III поколения включают поликомпонентные ПБ, содержащие несколько симбиотических штаммов бактерий одного вида (Ацилакт, Аципол) или разных (Линекс, Бифиформ) видов, усиливающих действие друг друга. Особенно преимущества препаратов III поколения проявляются у больных с декомпенсированным дисбиозом кишечника. К IV поколению относятся препараты иммобилизованных на сорбенте бифидосодержащих ПБ (Бифидумбактерин форте, Пробифор). Сорбированные бифидобактерии эффективно колонизируют слизистую оболочку кишечника, оказывая более выраженное протективное действие, чем несорбированные аналоги.
Одним из наиболее часто назначаемых пробиотиков в России является Линекс. Это комбинированный препарат, содержащий компоненты естественной микрофлоры из разных отделов кишечника. Применяется для профилактики и лечения дисбиоза кишечника, в т. ч. при дисбиозе в результате лечения антибиотиками, диарее, запорах, метеоризме, тошноте, рвоте, срыгивании, болях в животе.
Линекс Био — биологически активная добавка, источник пробиотических микроорганизмов, инулина и олигофруктозы. Соединяет в себе свойства про- и пребиотических средств. Применяется для профилактики развития дисбиоза кишечника у здоровых людей.
Сбалансированность состава Линекса прежде всего подтверждается тем, что его компоненты позволяют обеспечить нормализацию функций всех отделов кишечника — от тонкой кишки до прямой (энтерококки преимущественно заселяют тонкую кишку, лактобактерии — нижние ее отделы и толстую кишку, бифидобактерии — толстую кишку).
Входящие в состав Линекса бифидобактерии, лактобациллы и нетоксигенный молочнокислый энтерококк поддерживают и регулируют физиологическое равновесие кишечной микрофлоры и обеспечивают функции кишечника, включая двигательную, преимущественно посредством продукции органических кислот и снижения рН кишечного содержимого. Энтерококки, в частности, осуществляют метаболизм бродильного типа, ферментируют углеводы с образованием молочной кислоты и также снижают рН в кишечнике до 4,2–4,6. Компоненты Линекса участвуют также в метаболизме желчных киcлот (в образовании стеркобилина, копростерина, дезоксихолевой и литохолевой киcлот, реабсорбции желчных киcлот). Как давно известно, нормальное количество и свойства желчи обладают явным антиобстипационным действием.
Эффективность пробиотиков, содержащих лакто- и бифидобактерии, таких как Линекс, продемонстрирована при синдроме раздраженной толстой кишки (СРК) с запорами. Лечение приводило к уменьшению болевого синдрома и метеоризма, улучшению качества жизни пациентов [Бельмер С. В., 2004]. В клиническом исследовании 4-недельная терапия комбинацией пробиотиков, сходной по составу с Линексом (Bifidobacterium, Lactobacillus и Enterococcus), обусловливала достоверное улучшение симптомов, особенно абдоминальной боли и характера стула, у 74,3% пациентов [Fan Y., Chen S., Yu Y. et al., 2006]; после прекращения лечения стабильный эффект сохранялся в течение 2 недель наблюдения. В другом рандомизированном исследовании применение аналогичной комбинации позволяло продлить ремиссию у больных с СРК на фоне запоров: обострение наблюдалось лишь у 15% получавших пробиотики, в то время как в группе плацебо — в 100% случаев [Ивашкин В. Т., Лапина Т. Л., 2003].
Механизм действия Линекса при запорах на фоне СРК остается до конца неясным. Предполагают, что он также может быть связан с его благоприятным влиянием на газообразование в кишечнике вследствие угнетения роста газопродуцирующей микрофлоры.
Длительность терапии Линексом зависит от причины запора. При применении препарата в рекомендуемых дозах побочное действие не отмечено. Противопоказания — повышенная чувствительность к компонентам препарата или молочным продуктам. Применение Линекса не противопоказано при беременности и в период лактации.
Для сохранения жизнеспособности компонентов препарата не рекомендуется запивать Линекс горячими напитками. В период применения Линекса следует воздерживаться от употребления алкоголя.
Корректоры моторики толстой кишки
К этой группе лекарственных препаратов относят избирательные спазмолитики и прокинетики. У больных с синдромом спастических запоров есть основания ожидать успеха от лечения спазмолитическими препаратами (Метеоспазмил, Дицетел, Спазмомен, Дюспаталин, Бускопан), тогда как прокинетики (цизаприд, домперидон) должны применяться у больных с атоническим запором.
Устраняют болевой синдром в животе спазмолитики, регулирующие, а не парализующие моторику кишечника. Одним из них является мебеверин (Дюспаталин). Препарат оказывает действие за счет уменьшения проницаемости гладкомышечных клеток кишечника для Na+. Назначается по 2 таблетки или 1 капсуле (200 мг) 2 раза в день или по 1 таблетке (135 мг) 3 раза в день за 20 мин до еды.
Пинаверия бромид (Дицетел) оказывает спазмолитическое действие за счет блокады поступления Са2+ через кальциевые каналы в гладкомышечные клетки кишечника. Назначается по 1 таблетке (50 мг) 3–4 раза в день во время еды.
Отилония бромид (Спазмомен) оказывает спазмолитический эффект в результате нарушения процесса мобилизации Са2+ из интрацеллюлярного и экстрацеллюлярного пространства гладкомышечных клеток кишечника без влияния на рецепторы клеточной мембраны. Назначается по 1–2 таблетки (20–40 мг) 2–3 раза в день перед едой.
Цизаприд (Координакс) — агонист 5-НТ4-серотониновых рецепторов — способствует выделению ацетилхолина в кишечных нервных ганглиях. Препарат ускоряет транзит по толстой кишке, стимулирует толстокишечную моторику, уменьшает порог чувствительности прямой кишки к дефекации. Однако дозы менее 30 мг в сутки не оказывают заметного воздействия. Из-за риска нарушений сердечного ритма его не следует применять у пожилых пациентов.
В последние годы появились новые препараты, селективно воздействующие на 5-НТ4-рецепторы, в частности, прукалоприд.
В целом, перспективной группой лекарственных препаратов для купирования симптомов запора признаются серотонинергические. Серотонин оказывает выраженное влияние на моторику кишечника посредством активации рецепторов, находящихся на эффекторных клетках и в нервных окончаниях. 5-НТ3- и 5-НТ4-рецепторы играют ведущую роль в ноцицепции посредством модулирования афферентной стороны висцеральных рефлексов. Стимуляция этих рецепторов приводит к выбросу ацетилхолина и субстанции Р, которые являются трансмиттерами гастроинтестинальной чувствительности. К антагонистам 5-НТ3-рецепторов относятся ингибиторы моторики (применяющиеся при синдроме раздраженного кишечника), тогда как препараты, активирующие 5-HТ4-рецепторы, оказывают стимулирующее действие на перистальтику. В настоящее время из препаратов этой группы доступен частичный агонист 5-НТ4-рецепторов тегасерод.
Методика биологической обратной связи (biofeedback)
Дифференцированная терапия
При алиментарном запоре необходимо увеличить физическую нагрузку и добиться рационального питания, в более сложных случаях использовать пищевые волокна и бактериальные препараты (Линекс). У больных с нарушениями функции желчного пузыря назначение фитосбора из мяты перечной, ромашки, бессмертника, пижмы повысит эффективность лечения.
При выраженном запоре на фоне приема опиатов эффективны осмотически активные средства (лактулоза, растворы полиэтиленгликоля) и смягчающие слабительные, вводимые внутрь или ректально (докузат натрия), или минеральное масло.
Труднее поддается терапии запор после холецистэктомии. Эти больные, а в равной мере и пациенты с сахарным диабетом лучше реагируют на прием Форлакса. При атоническом или медленнотранзитном запорах применяют наряду с пищевыми волокнами или осмотическими слабительными цизаприд (Координакс). При «обструкции выхода» больной нуждается в дообследовании в условиях стационара, а также в пробном лечении БОС.
При длительном и многолетнем применении слабительных препаратов, содержащих антрахиноны, их отмена и перевод больных на пищевые волокна, осмотические слабительные часто бывает невозможными. В таких случаях применяют пикосульфат натрия 1 раз в 2–3 дня с увеличением промежутков между приемами и отменой. Перестройка деятельности кишечника может занять 3–6 месяцев. Если отмена стимулирующих слабительных невозможна, идут по пути уменьшения дозы и их чередования. При этом прием пищевых волокон целесообразно продолжать.
Пациенты с аномально удлиненным транзитом и нормальными параметрами тазового дна, рефрактерные к медикаментозной терапии, рассматриваются в качестве кандидатов для хирургического лечения.
Прогноз
Прогноз для жизни благоприятный. Течение болезни хроническое, рецидивирующее, медленно прогрессирующее. Запоры редко осложняются кровотечением, перфорацией, стриктурами, свищами, кишечной непроходимостью. Это определяет тактику наблюдения пациентов и отсутствие необходимости в частых колоноскопиях. Врач должен знакомить пациентов с особенностями прогноза болезни, что будет улучшать их психосоциальную адаптацию.
Вместе с тем нарушается трудоспособность больных. Как причина временной нетрудоспособности, в мире диагноз синдрома запоров выходит на второе-третье место после ОРЗ/ОРВИ. Качество жизни пациентов с синдромом запоров в отношении питания, сна, отдыха, сексуальной активности, семейного и социального положения снижается.