для чего вводят в искусственную кому при пневмонии у взрослых
Медикаментозная седация
Для того, чтобы лучше разобраться, что же такое медикаментозный сон, надо понять, какие основные уровни сознания выделяет врач для оценки состояния сознания человека.
При проведении наркоза врач анестезиолог-реаниматолог благодаря сочетанию разных групп препараторов создает условия, при которых сознание у пациента снижается до комы, проходя все стадии, иногда настолько быстро, что оценить промежуточные состояния невозможно.
При всех высокотравматичных операциях проводят комбинированные эндотрахеальные наркозы — это позволяет сохранить человеку жизнь и защитить головной и спинной мозг от травмирующей информации, приходящей от места операции.
При слове наркоз у большинства людей возникает страх за жизнь, но нужно понимать:
Медикаментозная седация — состояние сопора, вызванное лекарственным препаратом.
Деление препаратов условно, для лучшего понимания врачом, что он назначает и какой эффект будет получен в зависимости от дозы, кратности, скорости введения. Препаратов, которые будут проявлять только один эффект на человека, даже при увеличении дозы, практически не существует, поэтому задача специалиста — точно оценить исходное состояние, чтобы правильно подобрать дозировку. Из-за уникальности каждого человека терапевтическая широта препарата (условное понятие для оценки минимальной и максимальной дозы в миллиграммах препарата на килограмм массы тела в минуту введения) для каждого человека своя.
Но наркоз — дело серьёзное. Как врач анестезиолог-реаниматолог могу порекомендовать Вам:
Желанию Вам здоровья, долгих лет жизни и профессиональных специалистов по жизни.
Искусственная вентиляция легких (ИВЛ): инвазивная и неинвазивная респираторная поддержка
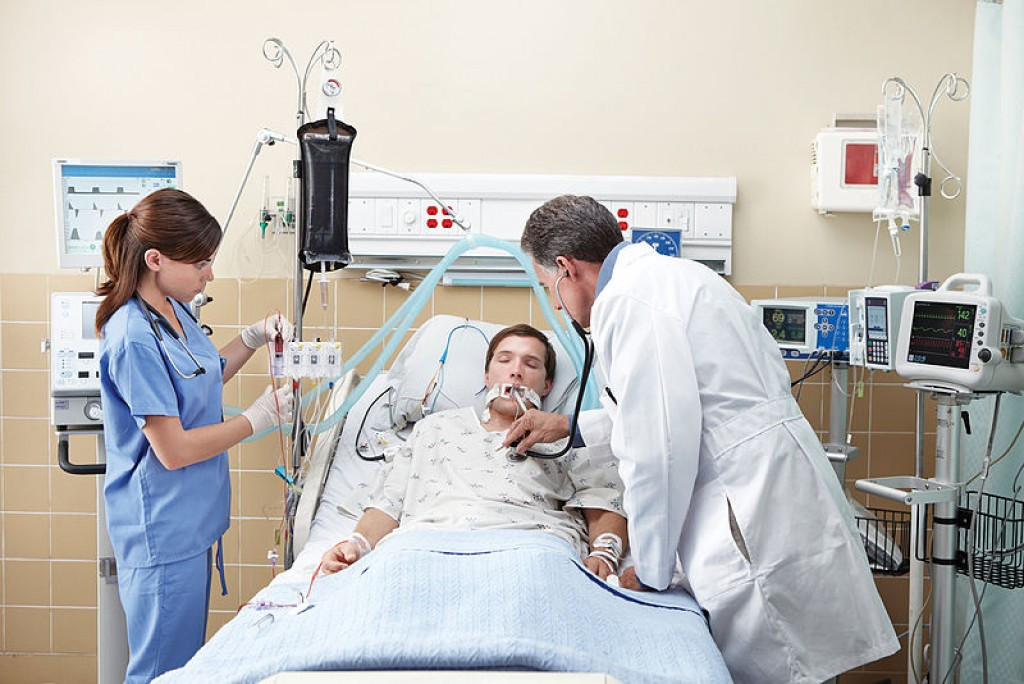
К искусственной вентиляции легких (ИВЛ) прибегают для оказания помощи пациентам с острой или хронической дыхательной недостаточностью, когда больной не может самостоятельно вдыхать необходимый для полноценного функционирования организма объем кислорода и выдыхать углекислый газ. Необходимость в ИВЛ возникает при отсутствии естественного дыхания или при его серьезных нарушениях, а также во время хирургических операций под общим наркозом.
Что такое ИВЛ?
Искусственная вентиляция в общем виде представляет собой вдувание газовой смеси в легкие пациента. Процедуру можно проводить вручную, обеспечивая пассивный вдох и выдох путем ритмичных сжиманий и разжиманий легких или с помощью реанимационного мешка типа Амбу. Более распространенной формой респираторной поддержки является аппаратная ИВЛ, при которой доставка кислорода в легкие осуществляется с помощью специального медицинского оборудования.
Показания к искусственной вентиляции легких
Искусственная вентиляция легких проводится при острой или хронической дыхательной недостаточности, вызванной следующими заболеваниями или состояниями:
Инвазивная вентиляция легких
Эндотрахеальная трубка вводится в трахею через рот или через нос и подсоединяется к аппарату ИВЛ
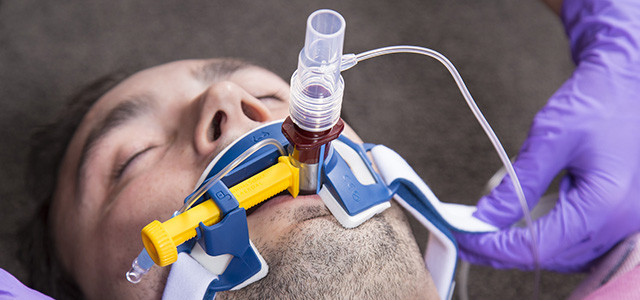
При инвазивной респираторной поддержке аппарат ИВЛ обеспечивает принудительную прокачку легких кислородом и полностью берет на себя функцию дыхания. Газовая смесь подается через эндотрахеальную трубку, помещенную в трахею через рот или нос. В особо критических случаях проводится трахеостомия – хирургическая операция по рассечению передней стенки трахеи для введения трахеостомической трубки непосредственно в ее просвет.
Инвазивная вентиляция обладает высокой эффективностью, но применяется лишь случае невозможности помочь больному более щадящим способом, т.е. без инвазивного вмешательства.
Кому и когда необходима инвазивная ИВЛ?
Подключенный к аппарату ИВЛ человек не может ни говорить, ни принимать пищу. Интубация доставляет не только неудобства, но и болезненные ощущения. Ввиду этого пациента, как правило, вводят в медикаментозную кому. Процедура проводится только в условиях стационара под наблюдением специалистов.
Инвазивная вентиляция легких отличается высокой эффективностью, однако интубация предполагает введение пациента в медикаментозную кому. Кроме того, процедура сопряжена с рисками.
Традиционно инвазивную респираторную поддержку применяют в следующих случаях:
Как работает аппарат инвазивной ИВЛ?
Принцип работы приборов для инвазивной ИВЛ можно описать следующим образом.
Особенности оборудования для инвазивной вентиляции
Оборудование для инвазивной вентиляции легких имеет ряд характерных особенностей.
Неинвазивная вентиляция легких
За последние два десятилетия заметно возросло использование оборудования неинвазивной искусственной вентиляции легких. НИВЛ стала общепризнанным и широко распространенным инструментом терапии острой и хронической дыхательной недостаточности как в лечебном учреждении, так и в домашних условиях.
Одним из ведущих производителей медицинских респираторных устройств является австралийская компания ResMed
НИВЛ — что это?
Неинвазивная вентиляция легких относится к искусственной респираторной поддержке без инвазивного доступа (т.е. без эндотрахеальной или трахеостомической трубки) с использованием различных известных вспомогательных режимов вентиляции.
Оборудование подает воздух в интерфейс пациента через дыхательный контур. Для обеспечения НИВЛ используются различные интерфейсы – носовая или рото-носовая маска, шлем, мундштук. В отличие от инвазивного метода, человек продолжает дышать самостоятельно, но получает аппаратную поддержку на вдохе.
Когда применяется неинвазивная вентиляция легких?
Ключом к успешному использованию неинвазивной вентиляции легких является признание ее возможностей и ограничений, а также тщательный отбор пациентов (уточнение диагноза и оценка состояния больного). Показаниями для НИВЛ являются следующие критерии:
Кому показана искусственная вентиляция легких и как их восстанавливать после респираторной поддержки
Глоток воздуха

— Игорь Зиновьевич, при каких условиях пациент не может обойтись без ИВЛ и как часто вы назначаете эту процедуру?
— Сразу же хочу подчеркнуть: искусственная вентиляция легких — не приговор. ИВЛ задействуется, если системы дыхания и кровообращения человека не справляются самостоятельно. Но нужно понимать, что часть пациентов, которых, к сожалению, не удается спасти, погибают не из-за ИВЛ, а из-за тяжелейшего течения коронавирусной инфекции и обширного поражения внутренних органов (это могут быть не только легкие).
Статистика во всем мире примерно равнозначная. Около 50 % человек могут перенести ковид бессимптомно, в амбулаторном лечении на дому нуждаются 30 %, а в госпитализации (но не в отделение реанимации) — до 20 % пациентов, из которых 5—7 % будут нуждаться в интенсивной терапии, а половина из них — в той или иной аппаратной поддержке.
К слову, за время пандемии специалисты пересмотрели подходы к респираторной терапии. Сегодня она ступенчатая: начинается с подачи определенного количества литров кислорода в минуту, и многим этого бывает достаточно. Если нет, дальше используют высокопоточную оксигенацию, но и это еще не подключение к ИВЛ: пациент в сознании, дышит сам, просто ему под повышенным давлением подают кислород либо через специальные назальные канюли, либо через лицевую маску, либо через шлем для неинвазивной вентиляции легких. И только следующий шаг — ИВЛ, когда аппарат полностью берет на себя дыхательную функцию.
— Пациент в это время находится в медикаментозной коме?
— Прежде чем подключить человека к аппарату ИВЛ, необходимо установить в трахею специальную трубку. Для этого больного вводят в медикаментозную кому. Но когда уже достаточное количество кислорода поступает в легкие и ситуация в целом улучшается, пациент возвращается в сознание. Если он находится на ИВЛ достаточно длительное время, трубку, помещенную в трахею, заменяют на трубку, которая вводится через шею (трахеостому). По мере уменьшения интенсивности работы аппарата ИВЛ и стабилизации состояния многие пациенты могут пить воду и даже самостоятельно есть ложкой кашу.
— А общаться с врачами?
— Только письменно и жестами. И эту возможность все стараются использовать. Спрашивают о своем состоянии, просят передать привет родным, поддержать их. Кто-то даже пытается шутить, кто-то пишет слова благодарности врачам. Кто-то просто выражает свои эмоции, это тоже полезно. Медики, в свою очередь, просят своих подопечных быть оптимистами, потому что вера в себя, свои силы очень помогает справиться с болезнью.
— Как долго можно находиться на ИВЛ?
— В третью волну пандемии больше тяжелых случаев ковида? Аппараты ИВЛ теперь нужны чаще?
— На данный момент мы не наблюдаем обвального роста новых случаев. Не исключено, что это связано с особенностями эпидемиологического процесса. Заболевание новое, оно проходит определенные этапы эволюции. А вот что касается тяжелых случаев, то их действительно больше. В чем причина? Есть много теорий. Сейчас весна, традиционное время гиповитаминоза, когда организм ослаблен, снижен защитный механизм иммунитета. Кроме того, вирус мутирует, подстраивается под своего носителя. Основная проблема состоит в иммунном ответе организма на ковид. Тем не менее подчеркну, что далеко не каждому из нынешних тяжелых пациентов необходима искусственная вентиляция легких, так что аппаратов у нас хватает, есть даже запас.
— Игорь Зиновьевич, насколько мне известно, основной момент в развитии любой пандемии — ее купирование. Нужно ли вакцинироваться людям, которые перенесли тяжелую форму ковида, нуждались в респираторной поддержке?
— Обязательно. При накоплении определенного пула в 60—70 % вакцинированных людей в популяции любая пандемия сходит на нет. Поэтому и тем, кто уже перенес ковид, и тем, кому посчастливилось пока с ним не столкнуться, нужно вакцинироваться. Сегодня мы не можем однозначно утверждать, что чем тяжелее была форма болезни, тем больше выработалось антител. Увы, практика показывает, что такие пациенты заболевают и по второму, и по третьему разу. Не так давно в Китае подтвердили четвертый случай ковида у одного и того же человека. А ведь каждый раз организм работает на износ, чтобы справиться с болезнью, расходует иммунные ресурсы, после чего вынужден бороться еще и с последствиями. Поэтому мой совет — привиться и вздохнуть свободнее.
— Посоветуйте, как в домашних условиях восстанавливать легкие после респираторной поддержки.
Почему пациентов с пневмонией вводят в искусственную кому
Искусственной комой является состояние организма, которое чаще называют медикаментозным сном. Если возникает необходимость поместить человека в такой сон, врачи вводят ему специальные препараты, которые и приводят к замедлению процессов метаболизма в организме. К такому методу лечения прибегают в редких случаях, когда нужно выиграть немного времени для того, чтобы подобрать наиболее оптимальное лечение тяжелых заболеваний.
Состояние пациента постоянно контролируется врачами. Специалисты анализируют газовый состав крови, уровень электролитов, кислотно-щелочное равновесие и биохимические показатели крови. Стоит понимать, что такое состояние само по себе очень тяжелое, поэтому его практикуют только в тех ситуациях, когда польза от процедуры превышает риски. Погружение в искусственную кому происходит по решению врачей при терапии тяжелых заболеваний, таких как пневмония. Потому такой метод пользуется популярностью особенно сегодня при лечении больных коронавирусом.
Зачем при пневмонии вводят в искусственную кому
Пневмония считается очень серьезным заболеванием, которое требует длительной интенсивной терапии. Некоторых пациентов с таким диагнозом помещают в искусственную кому, что помогает провести врачебные вмешательства, минимизировав осложнения и нарушения функционирования определенных органов и системы организма в целом. При пневмонии нарушается работа дыхательной системы, снижается насыщение крови кислородом, может развиться гипоксия.
В совокупности это приводит к нарушению обмена веществ и полиорганной дисфункции. Чтобы замедлить метаболизм и снизить потребность организма в кислороде, пациента вводят в искусственную кому. Считается, что такой метод не оставляет шансов развитию неминуемых осложнений и недостаточности органов. Погружение в медикаментозный сон способно усугубить гипоксию, которая возникает при пневмонии, а потому пациента дополнительно подключают к аппарату искусственной вентиляции легких.
ИВЛ обеспечивает регулярную подачу кислорода, защищая жизненно важные органы. Пребывая в искусственном сне, человек легче переносит интенсивное лечение. Медикаментозный сон защищает организм в тот период, когда он не в состоянии самостоятельно справиться с тяжелым заболеванием. Погружение человека в кому и его выведение из комы проводится строго под наблюдением специалиста. Продолжительность медикаментозного сна зависит от тяжести заболевания и состояния организма.
Поскольку такое состояние не является нормой для человека, врачи стараются сократить пребывание пациента в медикаментозном сне. Обычно, человек «спит» на протяжении нескольких дней. В редких случаях это может продолжаться несколько месяцев. Специалисты стараются не допускать, чтобы искусственная кома длилась более 6 месяцев, так как это несет угрозу для жизни пациента.
Осложнения, которые может вызвать искусственная кома
Длительное нахождение пациента с пневмонией в медикаментозном сне, использование аппарата ИВЛ может повлечь за собой ряд осложнений, таких как:
В некоторых случаях из-за погружения в медикаментозный сон у пациента возникает почечная недостаточность, нарушение в работе других систем, снижение интеллектуально-мнестических функций. Введение и выведение из искусственной комы — довольно рисковое мероприятие, но иногда без него не обойтись.
Для чего вводят в искусственную кому при пневмонии у взрослых
Проблема поражения легких при вирусной инфекции, вызванной COVID-19 является вызовом для всего медицинского сообщества, и особенно для врачей анестезиологов-реаниматологов. Связано это с тем, что больные, нуждающиеся в реанимационной помощи, по поводу развивающейся дыхательной недостаточности обладают целым рядом специфических особенностей. Больные, поступающие в ОРИТ с тяжелой дыхательной недостаточностью, как правило, старше 65 лет, страдают сопутствующей соматической патологией (диабет, ишемическая болезнь сердца, цереброваскулярная болезнь, неврологическая патология, гипертоническая болезнь, онкологические заболевания, гематологические заболевания, хронические вирусные заболевания, нарушения в системе свертывания крови). Все эти факторы говорят о том, что больные поступающие в отделение реанимации по показаниям относятся к категории тяжелых или крайне тяжелых пациентов. Фактически такие пациенты имеют ОРДС от легкой степени тяжести до тяжелой.
В терапии классического ОРДС принято использовать ступенчатый подход к выбору респираторной терапии. Простая схема выглядит следующим образом: низкопоточная кислородотерапия – высокопоточная кислородотерапия или НИМВЛ – инвазивная ИВЛ. Выбор того или иного метода респираторной терапии основан на степени тяжести ОРДС. Существует много утвержденных шкал для оценки тяжести ОРДС. На наш взгляд в клинической практике можно считать удобной и применимой «Берлинскую дефиницую ОРДС».
Общемировая практика свидетельствует о крайне большом проценте летальных исходов связанных с вирусной инфекцией вызванной COVID-19 при использовании инвазивной ИВЛ (до 85-90%). На наш взгляд данный факт связан не с самим методом искусственной вентиляции легких, а с крайне тяжелым состоянием пациентов и особенностями течения заболевания COVID-19.
Тяжесть пациентов, которым проводится инвазивная ИВЛ обусловлена большим объемом поражения легочной ткани (как правило более 75%), а также возникающей суперинфекцией при проведении длительной искусственной вентиляции.
Собственный опыт показывает, что процесс репарации легочной ткани при COVID происходит к 10-14 дню заболевания. С этим связана необходимость длительной искусственной вентиляции легких. В анестезиологии-реаниматологии одним из критериев перевода на спонтанное дыхание и экстубации служит стойкое сохранение индекса оксигенации более 200 мм рт. ст. при условии, что используются невысокие значения ПДКВ (не более 5-6 см. вод. ст.), низкие значения поддерживающего инспираторного давления (не более 15 см. вод. ст.), сохраняются стабильные показатели податливости легочной ткани (статический комплайнс более 50 мл/мбар), имеется достаточное инспираторное усилие пациента ( p 0.1 более 2.)
Достижение адекватных параметров газообмена, легочной механики и адекватного спонтанного дыхания является сложной задачей, при условии ограниченной дыхательной поверхности легких.
При этом задача поддержания адекватных параметров вентиляции усугубляется присоединением вторичной бактериальной инфекции легких, что увеличивает объем поражения легочной ткани. Известно, что при проведении инвазинвой ИВЛ более 2 суток возникает крайне высокий риск возникновения нозокомиальной пневмонии. Кроме того, у больных с COVID и «цитокиновым штормом» применяются ингибиторы интерлейкина, которые являются выраженными иммунодепрессантами, что в несколько раз увеличивает риск возникновения вторичной бактериальной пневмонии.
В условиях субтотального или тотального поражения дыхательной поверхности легких процент успеха терапии дыхательной недостаточности является крайне низким.
Собственный опыт показывает, что выживаемость пациентов на инвазивной ИВЛ составляет 15.3 % на текущий момент времени.
Алгоритм безопасности и успешности ИВЛ включает:
В связи с тем, что процент выживаемости пациентов при использовании инвазивной ИВЛ остается крайне низким возрастает интерес к использованию неинвазивной искусственной вентиляции легких. Неинвазивную ИВЛ по современным представлениям целесообразно использовать при ОРДС легкой степени тяжести. В условиях пандемии и дефицита реанимационных коек процент пациентов с тяжелой формой ОРДС преобладает над легкой формой.
Тем не менее, в нашей клинической практике у 23% пациентов ОРИТ в качестве стартовой терапии ДН и ОРДС применялась неинвазивная масочная вентиляция (НИМВЛ). К применению НИМВЛ есть ряд ограничений: больной должен быть в ясном сознании, должен сотрудничать с персоналом. Допустимо использовать легкую седацию с целью обеспечения максимального комфорта пациента.
Критериями неэффективности НИМВЛ являются сохранение индекса оксигенации ниже 100 мм рт.ст., отсутствие герметичности дыхательного контура, возбуждение и дезориентация пациента, невозможность синхронизации пациента с респиратором, травмы головы и шеи, отсутствие сознания, отсутствие собственного дыхания. ЧДД более 35/мин.
В нашей практике успешность НИМВЛ составила 11.1 %. Зав. ОАИР: к.м.н. Груздев К.А.