двоится в глазах и кружится голова в чем причина
Двоение в глазах: причины и лечение
80% всей информации мы получаем за счет зрения. Поэтому его нарушение сильно сказывается на повседневной жизни и доставляет ощутимый дискомфорт. Довольно распространены случаи, когда пациенты жалуются на «двоение в глазах». Это сильно мешает концентрации при работе и ориентировании в пространстве. Прежде всего, стоит разобраться как «работает» зрение, что собой представляет двоение в глазах, его причины и способы лечения.
Система зрения
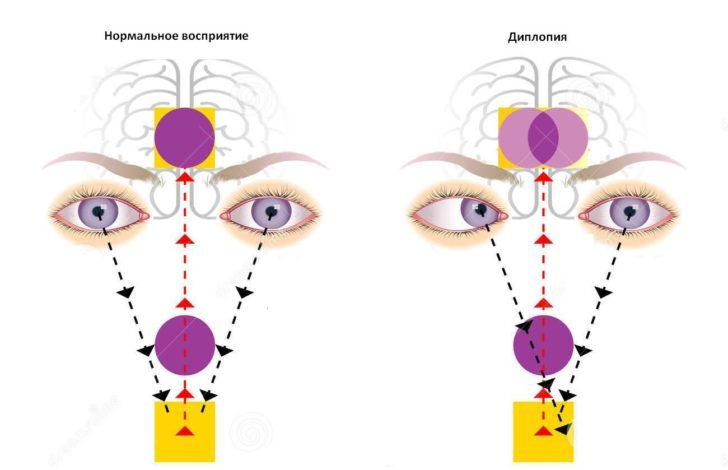
Мы редко задумываемся, как именно работает зрение, до тех пор, пока с ним не возникает проблем. В нормальном состоянии зрительный процесс происходит так:
В противном случае эта связь нарушается, и изображение двоится.
Рассмотрим более подробно причины и лечение двоения в глазах.
Что такое диплопия
Диплопия (двойное зрение) – это невозможность видеть единый образ предметов, находящихся в зоне видения.
Мозг предоставляет двоичное изображение одного объекта. Изображение может быть деформировано по-разному: по вертикали и горизонтали или диагонали. В связи с этим, человек не способен увидеть четкую, единую картину объекта. Патология доставляет весьма неприятные ощущения больным, вызывая усталость глаз, головокружение и дезориентацию в пространстве.
Важно понимать, что это не самостоятельный недуг, а сопутствующий сигнал системного заболевания. В медицинской практике изучены почти все причины возникновения двоения в глазах и правильное лечение в большинстве случаев приводит к положительному результату.
Природа появления и виды диплопии
Для того что бы диагностировать диплопию, достаточно обратиться к офтальмологу. Ведь порой этот недуг является следствием других, более серьезных неврологических или онкологических заболеваний.
Данный дефект возникает при проецировании видимого объекта на несимметричные участки сетчатки. Поэтому мозг, обрабатывая сигнал, не сводит его в единую картинку. Изображение может раздваиваться в разных направлениях и, как правило, является следствием дисфункции глазодвигательного аппарата. Мышцы приводят глазные яблоки в неидентичное положение, вызывая разный фокус.
Если вы обнаружили симптомы диплопии, непременно стоит обратиться к специалисту. Особенно в случае, если заболевание сопровождает вас уже длительное время.
Стойкое двоение бывает двух форм:
Также существуют формы диплопии, которые несут временный характер:
Фото этапов лечения
Пациент: 30 лет
Диагноз : Двоение+косоглазие после ДТП




1. Несколько операций для компенсации двоения (последние две в НИИ ГБ Гемгольца )
2-3. Результат операций после года не виден, двоение прогрессирует.
4-5. Двоение осталось плюс добавилось отсутствии подвижности глаз к виску
Двоение предметов в глазах
Нередко двоение в глазах путают с затуманенностью зрения. Однако, туман в глазах является ухудшением зрения, при котором, человек видит одно размытое неясное изображение, а при двоении в глазах один объект воспринимается в виде двух его изображений.
Диплопия проявляется по-разному. Некоторые пациенты отмечают подобное состояние время от времени, другие – живут с этим постоянно. В ряде случаев, люди утверждают, что в глазах двоиться, только когда они смотрят в определенном направлении (в вертикальной или горизонтальной плоскости).
Как проявляется двоение в глазах
При двоении предметов в глазах, изображения их могут появляться рядом, либо друг на друга наслаиваться. Нередко двоение изменяется в зависимости от направления взгляда и наклона головы, возникает при повороте головы в сторону и пр. При этом, его принято подразделять на:
Существует и физиологическая диплопия. При бинокулярном зрении не двоится только предмет, на котором взгляд сфокусирован. Предметы, расположенные ближе или дальше точки фиксации взгляда могут двоится. Как правило, мозг подавляет двойные изображения поэтому мы не замечаем их. Правда у детей зачастую присутствует способность видеть раздвоение предметов вне фиксации взгляда. В этом случае, обычно они жалуются на двоение.
Причин, по которым происходит двоение в глазах – великое множество, начиная от совершенно незначительных и заканчивая серьезными состояниями, угрожающими человеческой жизни.
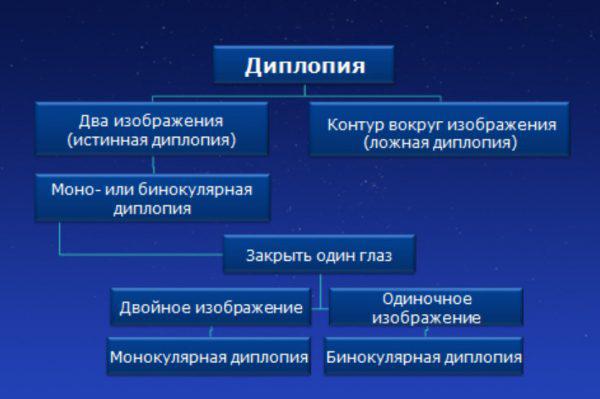
Причины двоения изображений в одном глазу
Причинами двоения в одном глазу (монокулярная диплопия), зачастую становятся заболевания и патологии органа зрения:
Причины двоения изображений в обоих глазах
Нередко, двоением в обоих глазах сопровождаются следующие заболевания и состояния:
Косоглазие, как правило сопровождает симптом двоения изображений, так как глаза смотрят в разных направлениях и зрительные оси не могут фокусироваться на рассматриваемом предмете.
Непостоянное (временное) проходящее двоение в глазах, как правило вызывается: алкогольным или наркотическим опьянением, сотрясением мозга, приемом некоторых медикаментозных препаратов (антиэпилептических, противосудорожных), зрительным переутомлением, общей усталостью.
Лечение
Лечение вторичного типа диплопии, когда двоение в глазах вызвано причинами неврологического и инфекционного характера или офтальмологическими проблемами, предполагает терапию основного заболевания.
Лечение диплопии, как основного заболевания, проводят невропатолог или нейрохирург.
Оптическая коррекция этого состояния проводится посредством призматических очков. Они существенно улучшают чёткость зрения пациента. Оптимальная коррекция при этом, составляет на каждый глаз по шесть призматических диоптрий. В редких случаях возможно ношение очков, имеющих большую призматическую компенсацию.
Функциональное лечение двоения в глазах, заключается в выполнении определенных упражнений по Кащенко, которые способствуют восстановлению бинокулярного зрения и расширению поля зрения.
Для снятия симптома двоения предметов в глазах, возникшего после травмы, может быть выполнена резекция или пластика мышц глаза. При этом, офтальмохирург должен провести операцию лишь спустя полгода после травмы.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Клиника консультирует детей от 4 лет. Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефону 8 (800) 777-38-81 (ежедневно с 9:00 до 21:00, бесплатно для мобильных и регионов РФ) или воспользовавшись формой онлайн-записи.
Блог клиники «Аксимед»
Диплопия – это расстройство зрения, при котором у больного «двоятся» предметы на которые он смотрит. В норме диплопия присутствует всегда: абсолютно чётким видится лишь тот объект, на котором в данный момент сосредоточено внимание, а остальные, «фоновые» предметы словно расплываются. Это естественная особенность бинокулярного зрения.
Вследствие некоторых травм или болезней зрительная ось одного из глаз (или обоих) может смещаться, из-за чего поля зрения не идеально накладываются. В такой ситуации вместо одного объёмного чёткого объекта больной видит два, скорее плоских, предмета, которые частично накладываются друг на друга, а могут и вовсе друг друга не касаться.
Виды диплопии
Это состояние может развиваться как на одном, так и в обоих глазах:
Диплопия может быть горизонтальной (копии объектов расположены в горизонтальном отношении друг от друга) и вертикальные (один объект словно сползает вниз или уползает вверх от второго).
Симптомы диплопии
Основной симптом диплопии полностью определяется её названием: от древнегреческого diploos (двойной) + opos (глаз). Объекты, на которых пытается сконцентрироваться больной двоятся. Степень двоения предметов (прозрачность «копий», зона пересечения) могут сильно варьироваться. Также в некоторых случаях диплопия сопровождается головокружением и сложностями в оценке расстояния до предметов (за которое, собственно, и отвечает бинокулярное зрение).
Причины, по которым может развиться диплопия
Все причины диплопии можно условно разделить на несколько категорий:
Бинокулярная диплопия чаще развивается из-за дисфункции глазных мышц и глазодвигательных нервов, а также патологических процессах в глазнице, вследствие чего происходит сдавливание глазного яблока и смещение зрительной оси. Монокулярная диплопия характерна при заболеваниях глаз (например, катаракте, причём, «двоить» будет каждый глаз, ведь болезнь обычно поражает оба хрусталика), а также, как последствия интоксикации организма, в том числе, инфекционным токсикозом.
Двоение в глазах может развиться при следующих состояниях и заболеваниях:
Некоторые из этих состояний, как алкогольное опьянение или усталость – явления преходящие, а потому после восстановления организма диплопия исчезает. Если же двоение наблюдается часто либо возникает без видимых причин, необходимо обратиться к врачу.
Диагностика диплопии
С жалобами на диплопию пациентам стоит обратиться за консультацией к окулисту либо неврологу. Специалист назначит диагностику зрения (визометрию), самого глаза (офтальмосокпию, УЗИ глаза, исследование полей зрения). Нередко требуется проведение МРТ головного мозга, а также специфические исследования, когда диплопия объективно является симптомом инфекционного заболевания или отравления.
Диагностика диплопии у детей
Особое внимание стоит уделить диагностике диплопии у детей, которые часто не могут понять и объяснить своё состояние. Родителям стоит сводить ребёнка к офтальмологу, если он:
В детском возрасте нелеченная диплопия может спровоцировать амблиопию – полную потерю зрения глаза, не выполняющего полноценно свою функцию.
Лечение диплопии
После диагностики специалист, к которому больной обратился за первичной помощью определит причину заболевания и перенаправит его к нужному специалисту. Чаще всего это будет невролог либо офтальмолог (а в идеале – нейроофтальмолог), однако может потребоваться консультация эндокринолога, ревматолога, онколога, психиатра.
Так как диплопия сама является симптомом, то в первую очередь производится лечение основного диагностированного заболевания. Таким образом лечение диплопии варьируется от витаминотерапии и физиотерапевтических процедур (при хронической усталости, неврозах и шейном остеохондрозе), через медикаментозное лечение (например, при менингите) и вплоть до хирургического вмешательства (при катаракте или опухолях ГМ).
Профилактики диплопии по сути не существует, однако офтальмологи рекомендуют регулярно делать зарядку для глаз, потреблять достаточное количество витаминов и минералов, а также насыщать головной мозг кислородом. Эти действия позволят как можно дольше сохранить глазодвигательные нервы и мышцы в тонусе, т.е. они смогут дольше удерживать правильные зрительные оси.
Двоение в глазах ( Диплопия )
Двоение в глазах (диплопия) – это одновременная визуализация двух изображений одного объекта. Двоение в глазах возникает при нарушениях рефракции, аккомодации и конвергенции, неврологических болезнях, интоксикации и травмах. Методы диагностики диплопии включают визометрию, компьютерную авторефрактометрию, биомикроскопию, офтальмоскопию, МРТ, рентгенографию, лабораторные исследования и фармакологические тесты. Для немедленного устранения диплопии показана окклюзия одного глаза. Этиотропное лечение определяется основным заболеванием.
Причины двоения в глазах
Астигматизм
При астигматической рефракции диплопия является монокулярной, поэтому при закрытии одного глаза жалобы не исчезают. Пациенты отмечают разницу в интенсивности изображений перед глазами. Одно из них (как правило, истинное) выглядит более четким, а второе имеет вид тени. Создается впечатление, что два объекта частично перекрывают друг друга. При коррекции астигматизма двоение в глазах становится менее выраженным или вовсе исчезает.
Патологии конвергенции
В норме благодаря конвергенции (одновременному движению глазных яблок в направлении друг к другу) сохраняется бинокулярное зрение при рассмотрении объектов вблизи. При нарушении этого механизма изображения от каждого из глаз неправильно фокусируются на сетчатке. Распространённые причины двоения:
Нарушения аккомодации
Аккомодация – это способность видеть предметы, расположенные на разном удалении от человека. Симптомы ухудшения аккомодационной способности, как правило, неспецифичны и требуют детального сбора анамнеза. Двоение в глазах характерно для следующих расстройств:
Неврологические расстройства
Двоение в глазах – частый признак заболеваний центральной и периферической нервной системы. В основе механизма развития лежит опосредованное поражение одной или нескольких глазодвигательных мышц. Симптоматика бывает постоянной, переходящей или рецидивирующей. Наиболее частые причины:
Орбитальный миозит
Орбитальный миозит приводит к диффузному поражению одной и более глазодвигательных мышц, что ограничивает подвижность глаз. Пациенты отмечают внезапное появление диплопии, хемоза и инъекции сосудов конъюнктивы. Боль в области орбиты еле ощутима при вовлечении одной мышцы и невыносима при распространенном процессе. В тяжелых случаях прослеживается проптоз.
Тиреоидная офтальмопатия
Наиболее часто в патологический процесс втянута нижняя прямая мышца, поэтому направление диплопии вертикальное. Двоение в глазах определяется в положении головы с приподнятым подбородком. Возможно вовлечение и других наружных мышц глаза. Симптомы усиливаются утром, что позволяет провести дифференциальную диагностику с орбитальным миозитом. Дисфункция медиальной прямой мышцы на фоне тиреоидной офтальмопатии имитирует клинику паралича отводящего нерва.
Травма
Травматические повреждения стенок орбиты ведут к смещению глазного яблока, что приводит к диплопии, боли при движениях глаз и отечности мягких тканей. По мере уменьшения отека при переломе нижней стенки орбиты, выраженность диплопии нередко нарастает. Двоение в глазах невыносимое, часто сопровождается головокружением, головной болью. Для того, чтобы его устранить пациенты закрывают один глаз.
Послеоперационные осложнения
Диплопия может возникать после оперативного лечения косоглазия, катаракты, отслойки сетчатки. При операции по удалению катаракты причинами являются анизометропия, астигматизм, дислокация интраокулярной линзы. Чрезмерная коррекция косоглазия осложняется двоением, которое в детском возрасте потенцирует развитие амблиопии. Витреоретинальные вмешательства, которые ведут к изменению профиля сетчатки проявляются монокулярной диплопией, искажением изображения перед глазами.
Прием медикаментов
Длительное использование бета-блокаторов с целью снижения внутриглазного давления ведет к диплопии, птозу, межъядерной офтальмоплегии и выраженной общей слабости. Двоение в глазах наблюдается в течении нескольких дней или недель после изменения дозировки или типа глюкокортикостероидов. Сопутствующие симптомы: тошнота, рвота, головная боль и повышенная сонливость.
Интоксикация
Двоение в глазах распространенно при злоупотреблении наркотическими веществами, спиртными напитками или медикаментами с целью суицида. Вне зависимости от первопричины клиническая картина интоксикационного синдрома представлена головной болью, спутанностью сознания, головокружением. Специфические признаки определяются, если отравление спровоцировал:
Диагностика
При первичном обследовании врача-офтальмолога в первую очередь устанавливается вид диплопии. Если при закрывании одного глаза симптоматика исчезает, то речь идет о бинокулярной форме. При монокулярном варианте двоение сохраняется при закрытии второго глаза. Для установления этиологии диплопии выполняются специфические методы обследования:
Лечение
Помощь до постановки диагноза
Односторонняя окклюзия применяется для устранения диплопии и сопутствующей симптоматики на этапе диагностики. Следует помнить о том, что это временные меры, которые рекомендуются до определения этиологии. Существуют разные варианты окклюзии: повязка на глаз, матовые линзы для очков, контактные линзы с непрозрачным центром, специальные окклюдеры.
Консервативная терапия
Важная роль отводится своевременной этиотропной терапии основного заболевания. При тиреоидной офтальмопатии лечение проводится офтальмологом совместно с эндокринологом и направлено на достижение эутиреоза. Тактика ведения пациента разрабатывается индивидуально, но в большинстве случаев предполагает применение синтетических аналогов гормонов щитовидной железы и глюкокортикостероидов.
При миастении медикаментозное лечение направлено на компенсацию нарушений нервно-мышечной передачи и коррекцию иммунных расстройств. Показано введение иммуноглобулина G, антихолинэстеразных средств и глюкокортикостероидов. Также в комплекс терапии включается прием хлористого калия и спиронолактона.
Двоение в глазах часто возникает на фоне рефракционных аномалий. При их выявлении показано назначение очковой коррекции или мягких контактных линз. При нарушении конвергенции рекомендовано ортоптическое лечение. Если диплопия сохраняется, то целесообразно применить призматическую коррекцию.
Хирургическое лечение
Оперативные вмешательства на экстраокулярных мышцах проводятся, если положительной динамики не наблюдается на протяжении не менее 6 месяцев, а причина диплопии заключается в параличе черепно-мозговых нервов. При угрожающей зрению тиреоидной офтальмопатии выполняется декомпрессия. Переломы костных стенок орбиты требуют реконструктивных вмешательств. Если же после операции отмечается остаточная диплопия, рекомендуют применение линз Френеля.
Что такое головокружение? Причины возникновения, диагностику и методы лечения разберем в статье доктора Коптенко Н. В., невролога со стажем в 5 лет.
Определение болезни. Причины заболевания
Головокружение (Dizziness) — ощущение неуверенности в определении своего положения в пространстве, мнимое вращение окружающих предметов или собственного тела, чувство неустойчивости, потеря равновесия, уход почвы из-под ног.
Головокружения делят на две группы:
Причины системного головокружения
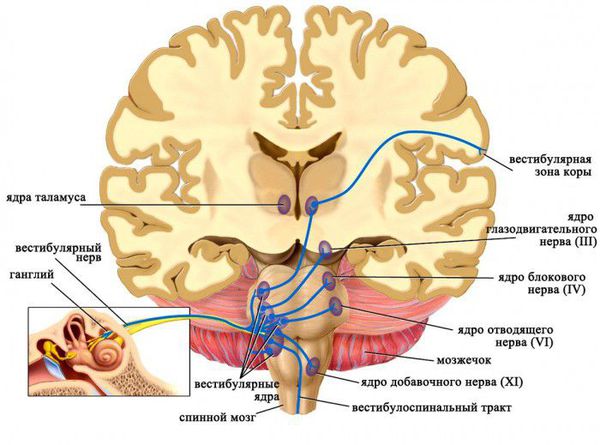
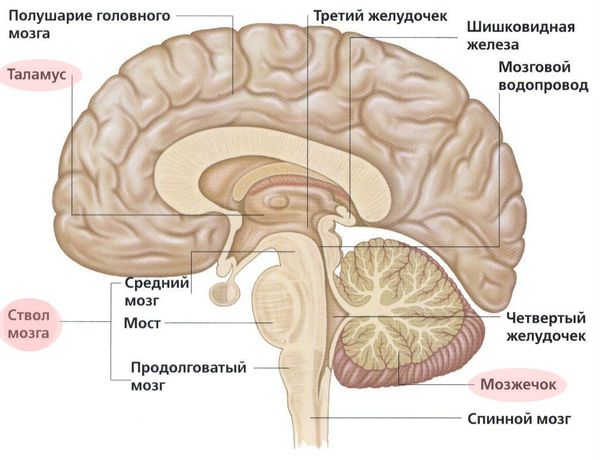
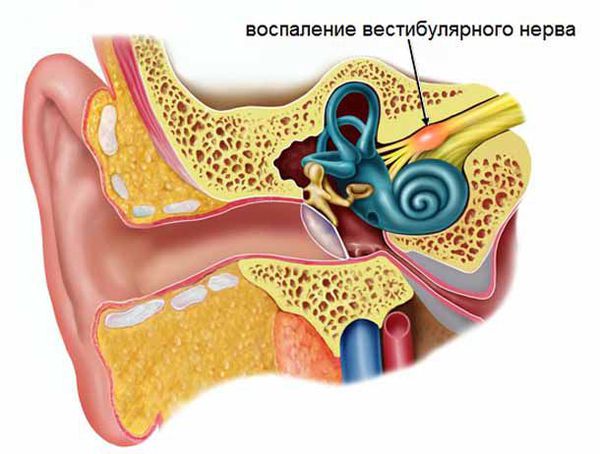
Причинами системного головокружения могут быть поражения как периферической части вестибулярного анализатора (лабиринт внутреннего уха или вестибулярный нерв), так и центральных отделов (ствол мозга, мозжечок, головной мозг и связи между данными отделами). Эти области отвечают за взаимосвязь вестибулярной системы со спинным мозгом, глазодвигательными ядрами, мозжечком, корой больших полушарий и тем самым обеспечивают равновесие и ориентировку человека в пространстве.
Среди самых частых причин периферического поражения выделяют:
Возможные причины поражения центрального отдела вестибулярного анализатора:
Причины несистемного головокружения
Нарушение равновесия, неуверенность, шаткость в положении стоя — симптомы одного или нескольких заболеваний, часто встречаются у пожилых людей. Возрастные изменения и различные болезни поражают системы, которые отвечают за равновесие, что проявляется хроническим головокружением. Факторов риска достаточно много: сердечная недостаточность, инфаркт миокарда, инсульт, артрит, диабет, обморок, тревога, депрессия, употребление алкоголя, курение и приём определённых препаратов. Именно поэтому данный вид головокружения можно считать следствием мультисистемного поражения.
Распространённость
Симптомы головокружения
Симптомы системного головокружения
В зависимости от типа системного головокружения симптомы могут отличаться:
Головокружение, причиной которого является поражение периферического отдела вестибулярного анализатора, как правило, имеет острое начало и выраженный вращательный характер. Иногда оно сопровождается тошнотой и рвотой. Продолжительность приступа при периферическом головокружении обычно не превышает 24 часов.
При поражении центрального отдела вестибулярного анализатора, симптомы головокружения будут менее выраженными, но более продолжительными по времени (несколько дней, недель).
В большинстве случаев жалобы на непрерывное системное головокружение длятся не более двух недель. Важно обращать внимание и на другие симптомы, которые могут сопровождать головокружение, так как они позволяют определить истинную причину состояния.
Симптомы несистемного головокружения
Чаще всего мнимое головокружение испытывают пациенты с предобморочными состояниями. Они являются признаком надвигающегося обморока, длятся секунды или минуты, пациент может бледнеть и терять концентрацию внимания. Это состояние обычно возникает, когда человек стоит, если вовремя присесть или лечь, то симптомы проходят.
Нарушение равновесия проявляется неустойчивостью в положении стоя, неуверенностью при ходьбе и ощущением «пьяной» походки.
Патогенез головокружения
Равновесие, то есть поддержание человека в пространстве, обеспечивается слаженной деятельностью нескольких систем: вестибулярной, зрительной и проприоцептивной. Сигналы от них поступают в ЦНС (ствол мозга, мозжечок, таламус), преобразуются и возвращаются к мышцам глаз, туловища, конечностей, благодаря чему мы можем фокусировать взгляд и поддерживать равновесие. Соответственно, при повреждении любого отдела вышеперечисленных систем появляется неустойчивость и головокружение.
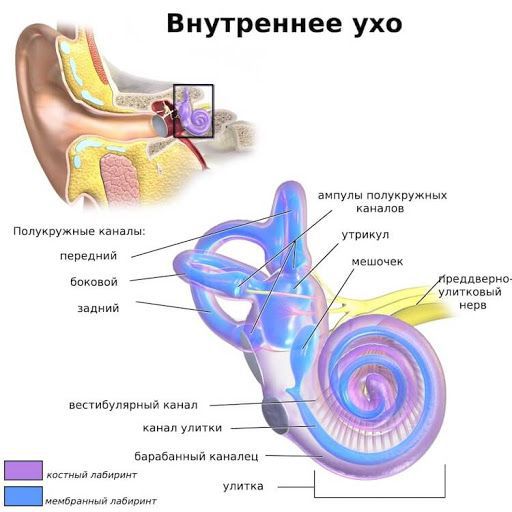
Вестибулярная система представлена лабиринтом, вестибулярной частью преддверно-улиткового нерва, вестибулярными ядрами и связями этих ядер с другими структурами мозга: мозжечком, глазодвигательными ядрами, корой больших полушарий, двигательными центрами спинного мозга.
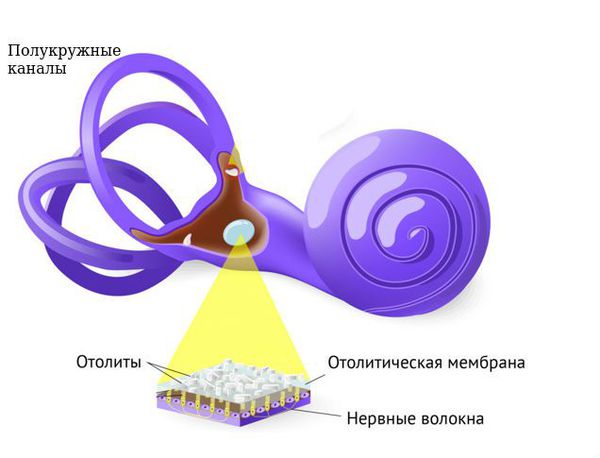
Лабиринт внутреннего уха находится в костной части височной кости и представлен улиткой, преддверием и тремя полукружными каналами (горизонтальным, задним и передним), находящимися в трёх взаимоперпендикулярных областях. В расширениях преддверия (маточка и мешочек) находится отолитовый аппарат, который воспринимает ускорение в разных плоскостях и информацию о наклонах головы. При повреждении отолитового аппарата отмечается иллюзия линейного движения (проваливания). В полукружных каналах содержатся ампулярные рецепторы, воспринимающие угловые ускорения, поэтому при их повреждении создаётся иллюзия вращения окружающих предметов.
Основные отделы центральной нервной системы, участвующие в поддержании равновесия:
Особенностью поражения отделов центральной нервной системы является то, что из-за близкого расположения анатомических структур любой патологический процесс в большинстве своём не ограничивается изолированным головокружением или нарушением равновесия. Поэтому сопутствующие симптомы могут подсказать анатомическое расположение поражения.
Проприоцептивная система — информирует головной мозг о том, в каком положении в пространстве находится организм и в какой позе, сообщает информацию о положении мышц, суставов, связок и расположении ног при ходьбе и стоянии. Соответственно, при патологии в этой системе возникают трудности в ходьбе или при стоянии.
Классификация и стадии развития головокружения
В отечественной практике головокружения разделяют на две группы:
Системное головокружение в зависимости от уровня поражения может быть периферическим или центральным.
В Международной классификации заболеваний 10-го пересмотра нарушения вестибулярной функции имеют код H81:
Н81.0 — Болезнь Меньера. Это патология внутреннего уха, при котором увеличивается объём лабиринтной жидкости и внутрилабиринтное давление. Х арактеризуется периодическими приступами системного головокружения, шумом в ушах и развитием нейросенсорной тугоухости. Чаще всего сначала поражается только одно ухо, но затем примерно у половины п ациентов процесс распространяется и на противоположную сторону.
В развитии заболевания выделяются 3 стадии.
Н81.1 — Доброкачественное пароксизмальное позиционное головокружение (ДППГ). Заболевание, связанное с тем, что отолиты ( кристаллы карбоната кальция), которые в норме находятся на отолитовой мембране внутреннего уха, попадают в полукружные каналы внутреннего уха.
Н81.3 — Другие периферические головокружения (синдром Лермуайе, головокружение ушное, отогенное или периферическое).
Осложнения головокружения
Чаще всего развитие осложнений при системных головокружениях связаны с несвоевременной диагностикой и неверной тактикой лечения пациентов.
Нарушение слуха и навязчивый, плохо купируемый шум в ушах характерны для болезни Меньера, особенно на третьей стадии, когда отсутствуют периоды ремиссии. Такие симптомы приводят к ограничению повседневной активности больных, в том числе к нарушению психоэмоционального состояния.
Все цереброваскулярные заболевания, клиника которых связана с появлением головокружения и сопутствующих ему симптомов, могут приводить к инвалидизации больных: стойкие нарушения слуха, преимущественно двусторонние, реже — нарушения равновесия. Риск такого осложнения зависит от локализации и размера очага поражения и своевременности оказания медицинской помощи согласно ведению больных с острыми нарушениями мозгового кровообращения.
Неспецифическим, но частым осложнением любого вида головокружений могут быть падения и травмы, которые на длительное время обездвиживают пациентов. Особенно важно избегать падений пожилым, так как вероятность переломов с возрастом увеличивается, а скорость восстановления утраченных функций снижается.
Диагностика головокружения
Диагностика головокружения основана прежде всего на сборе жалоб, анамнеза (истории) заболевания и клинического осмотра.
Сбор жалоб и анамнеза
Основные вопросы, которые можно задать пациенту при остром головокружении:
Физикальное обследование
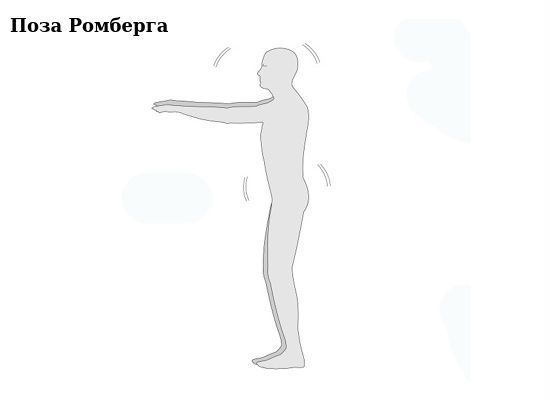
При обследовании пациента прежде всего оценивается наличие и характеристика нистагма, наличие нарушений ходьбы, выполнение координаторных проб и устойчивость в позе Ромберга (стоя со сдвинутыми вместе стопами, с закрытыми глазами и вытянутыми перед собой руками).
Оценка нистагма. Чтобы верно отличить в процессе диагностики перефирическое головокружение от центрального, важно определить характер нистагма. Для этого используются специальные очки Френзеля: в них пациенту трудно зафиксировать взгляд на каком-либо предмете, что позволяет без искажений определить, как именно проявляется нистагм.
Дифференциальная диагностика периферического и центрального головокружения:
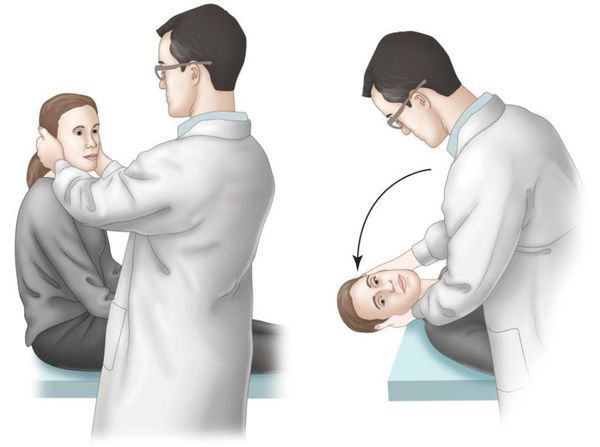
Позиционные пробы проводятся на приёме и помогают определить причину системного головокружения, дифференцировать позиционный нистагм от центрального. Чаще всего проводят пробу Дикса — Холпайка. Больному, который сидит на кушетке, поворачивают голову на 45 ° в одну сторону и быстро укладывают на кушетку так, чтобы голова оказалась запрокинутой над краем кушетки. Врач при этом следит за появлением нистагма, а пациент сообщает о своем самочувствии. Таким же образом пробу повторяют с поворотом головы в другую сторону.
Оценка вестибулоокулярного рефлекса (ВОР). В работе вестибулярной системы ВОР имеет важнейшее значение: благодаря ему человек может удерживать объект наблюдения в поле зрения при различных движениях головы. Это возможно за счёт того, что при повороте головы в сторону глаза совершают одинаковое по амплитуде и скорости движение в противоположную сторону.
Оценку ВОР проводят с помощью теста поворота головы (проба Хальмаги — Кертойза): пациента просят зафиксировать взгляд на объекте (например, на носу врача), затем врач обхватывает руками голову пациента в височных областях и резко поворачивает голову пациента вправо и влево на 10-20°.
В норме при повороте головы взгляд остается зафиксирован на объекте. То же самое наблюдается при поражении центральной части вестибулярного анализатора. При поражении периферического отдела при повороте головы глаза сначала перемещаются в сторону поворота, после чего взгляд снова фиксируется на объекте.
Постуральные рефлексы, благодаря которым возможно сохранять устойчивое положение тела, исследуют путём аккуратного подталкивания пациента в верхнюю часть туловища. Врач при этом находится за спиной, чтобы пациент не видел, когда и в каком направлении его толкнут. При вестибулярных нарушениях возможна неустойчивость, но в целом человек сохраняет позу.
Оценка походки (с открытыми, а затем закрытыми глазами). При наблюдении за походкой пациента часто диагностируется нарушение равновесия. Многие заболевания периферической и центральной нервной системы сопровождаются типичными изменениями походки, но у большинства пациентов с вестибулярными нарушениями она не нарушена, за исключением острой стадии заболевания.
Ортостатическая проба подразумевает измерение артериального давления в положении лежа, сразу после перехода в вертикальное положение и затем в течение следующих трёх минут. Пробу считают положительной, если систолическое артериальное давление снижается на 20 мм рт. ст. и более либо диастолическое давление снижается на 10 мм рт. ст. и более. Метод позволяет выявить предобморочные состояния, связанные с ортостатической гипертензией.
Инструментальное обследование
В большинстве случаев данных подробного опроса, анализа жалоб и осмотра больного достаточно для постановки диагноза. И нструментальные методы необходимы в случае подозрения на центральное поражение вестибулярного анализатора и при наличии сопутствующих заболеваний (например, перенесённых ранее острых нарушений мозгового кровообращения, наличия в прошлом или настоящем объёмных образований или сосудистых аномалий).
Чаще всего при проведении КТ и МРТ можно диагностировать церебральный инфаркт, кровоизлияние в головной мозг, рассеянный склероз, опухоли ствола мозга и мосто-мозжечкового угла, аномалии и другие заболевания, сопровождающиеся головокружением.
Ультразвуковое исследование артерий экстракраниальных и интракраниальных отделов показано, если подозревается цереброваскулярное заболевание при соответствующем анамнезе и наличии факторов риска (артериальной гипертензии, сахарного диабета, ожирения, гиперхолестеринемии, наследственности по сердечно-сосудистым заболеваниям, перенесённых ранее острых сердечно-сосудистых заболеваний).
При головокружениях, которые сопровождаются шумом в ухе или снижением слуха, показано проведение тональной пороговой аудиометрии для определения слуховой чувствительности к звукам разной частоты. Во время проведения этого обследования сравнивается слуховой порог костной и воздушной проводимости, и при выявлении отклонений от нормы определяют вероятную причину (серная пробка, отосклероз, лабиринтит, болезнь Меньера и др.).
Стабилография — исследование равновесия с помощью подвижной платформы. С помощью этого метода можно количественно оценить непроизвольные постуральные рефлексы, благодаря которым человек не падает, а также определить, какую роль в поддержании равновесия играет информация от различных органов чувств.
Лечение головокружения
Лечение головокружения — достаточно трудная задача, так как оно может быть вызвано различными заболеваниями. Чаще всего головокружение имеет благоприятное течение, и симптомы проходят самостоятельно.
Лечение системного головокружения
Общие принципы лечения
Пациентов с острым системным головокружением, особенно если оно возникло впервые в жизни, экстренно госпитализируют в неврологические, реже — в терапевтические отделения. Сначала проводится симптоматическое лечение, направленное на купирование острого приступа головокружения, но в дальнейшем проводится физическая реабилитация больного и восстановление компенсации вестибулярной функции.
Чтобы купировать острый приступ головокружения, необходимо:
Физическая реабилитация. В физической реабилитации основное место занимает вестибулярная гимнастика, включающая большое количество упражнений на движение глаз, головы, тренировку походки. Она особенно эффективна в случае периферических повреждений вестибулярного анализатора, однако и при центральных повреждениях вестибулярная гимнастика остается показанной, так как помогает пациенту отчасти приспособиться к имеющимся нарушениям.
Чем раньше начата вестибулярная гимнастика (как можно раньше после купирования острого головокружения), тем скорее восстановится повседневная активность и работоспособность пациента. Длительность вестибулярной гимнастики определяется индивидуально для каждого пациента и продолжается вплоть до полного исчезновения головокружения.
Эффективность гимнастики можно повысить с помощью методов биологической обратной связи, в частности с помощью стабилометрической платформы. Преимуществами использования платформы является возможность одновременной стимуляции зрительного, слухового анализаторов, тренировка баланса равновесия, стимуляция поверхностной и глубокой чувствительности с объективизацией данных эффективности реабилитационного процесса.
Лечение при различных заболеваниях, проявляющихся системным головокружением
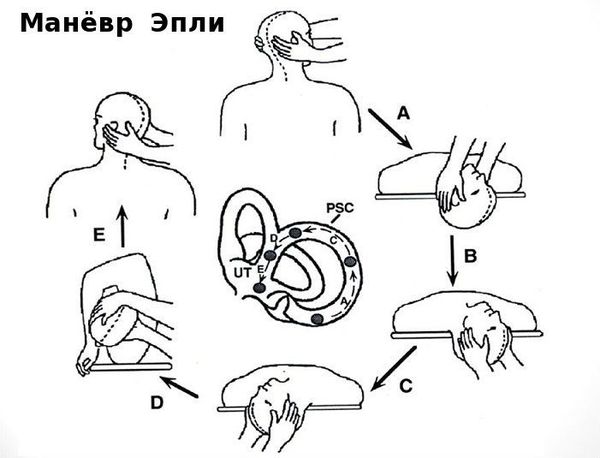
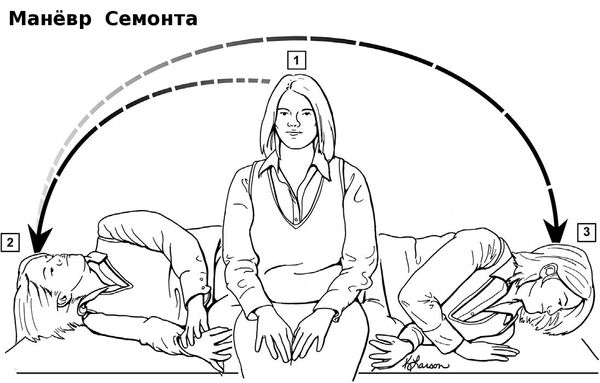
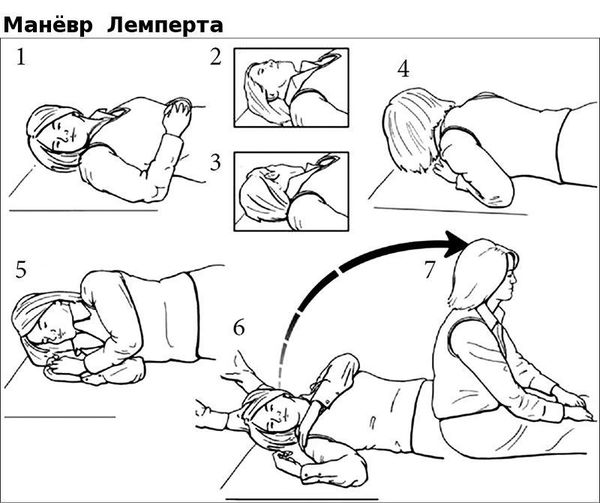
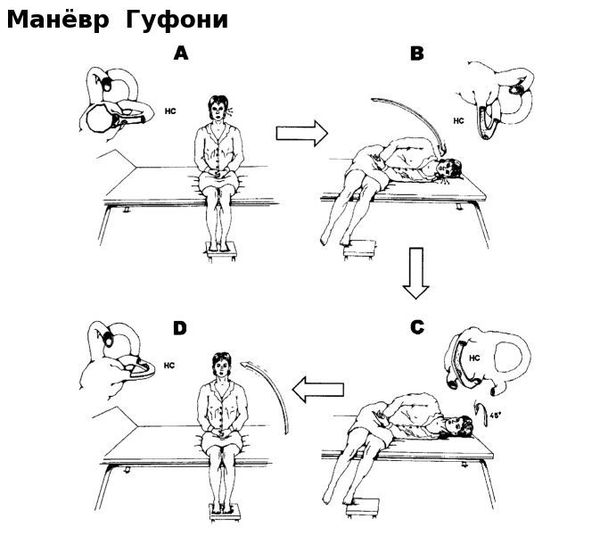
Основу лечения доброкачественного позиционного пароксизмального головокружения составляют специальные упражнения и лечебные манёвры. В зависимости от локализации отолитов в том или ином полукружном канале, проводится соответствующий лечебный манёвр:
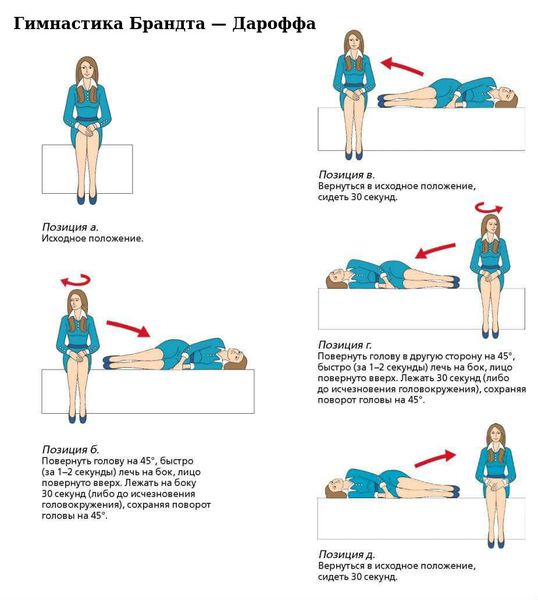
Чаще всего при верной диагностике и правильном выполнении маневра эффективность лечения очень высока и не требует дополнительного медикаментозного назначения. В ряде случаев после однократного проведения манёвра головокружение регрессирует уже на приёме у врача. Реже, при стойком отолитиазе, больному рекомендуют самостоятельно выполнять гимнастику (например, гимнастику Брандта — Дароффа), которая выполняется до стойкого отсутствия головокружений.
В случае вестибулярного нейронита кроме симптоматического использования супрессантов (антихолинергических, антигистаминных препаратов или бензодиазепинов) и регулярного проведения вестибулярной гимнастики назначают глюкокортикостероиды в остром периоде (первые трое суток), начиная с 1 мг/кг (на примере преднизолона) с последующим постепенным снижением дозировки.
Лечение центрального системного головокружения также зависит от причины. Если это цереброваскулярные заболевания, то лечение назначается согласно рекомендациям по ведению пациентов при ишемическом инсульте или кровоизлиянии в мозг. Это лечение направлено на раннюю реабилитацию основных неврологических дефицитов (двигательных, речевых и др.) и вторичную профилактику в виде контроля сердечно-сосудистых факторов риска (артериальная гипертензия, сахарный диабет, гиперхолестеринемия, ожирение, нарушения ритма сердца).
Если причина головокружения — объёмное образование или рассеянный склероз, то тактика ведения больного соответствует стандартам лечения данных заболеваний с применением хирургических технологий, динамического ведения пациентов и применения препаратов, направленных на замедление развития патологического процесса (например, в случае рассеянного склероза).
Лечение несистемного головокружения
Междисциплинарный подход
Головокружение — это многофакторное заболевание, поэтому для диагностики, лечения и профилактики часто требуется междисциплинарный подход, например:
Прогноз. Профилактика
Прогноз заболеваний, связанных с возникновением головокружения, может быть различным. Он зависит от причины заболевания, своевременной диагностики и лечения.
Однократные приступы системного головокружения, связанные с периферическими вестибулопатиями (ДППГ, вестибулярный нейронит), чаще всего заканчиваются благоприятно и в дальнейшем могут не иметь рецидивов (особенно вестибулярный нейронит). При рецидивирующем течении (чаще ДППГ), неверной диагностике и появлении страхов пациентов об опасности перенесённого заболевания могут развиваться тревожные расстройства, снижающие качество жизни больных.
Течение болезни Меньера прогрессивное, и вероятность развития на последней стадии снижения слуха высока, поэтому верное купирование приступов и профилактика новых помогают достичь ремиссии заболевания.
Прогноз цереброваскулярных патологий зависит от локализации и выраженности поражений. Риск инвалидизации высокий, поэтому ранняя реабилитация и вторичная профилактика снижают тяжесть произошедшего эпизода и уменьшают вероятность повторных.
Основой профилактики головокружений является своевременная диагностика и контроль провоцирующих факторов. В случае периферических головокружений главное снизить вероятность рецидивов (ДППГ, болезни Меньера) и провести вестибулярную реабилитацию.
Профилактикой центрального головокружения могут являться контроль сердечно-сосудистых факторов риска (артериальная гипертензия, гиперхолестеринемия, сахарный диабет, избыточная масса тела) и диагностика заболеваний на ранних стадиях развития (рассеянный склероз, объёмные новообразования).
Профилактика несистемных головокружений в большинстве требует своевременного выявления сопутствующих заболеваний (ортостатической гипотензии, полинейропатии, нейродегенеративных болезней) и верной тактики их лечения смежными специалистами (кардиологами, эндокринологами, психиатрами и др.).
Отдельно стоит выделить профилактику ПППГ. Верная постановка диагноза первичного головокружения, снижение уровня тревожности у пациентов по поводу их первоначального диагноза, разъяснение доброкачественности большинства заболеваний, связанных с головокружениями, снижает вероятность развития психогенного головокружения.