двухсторонний плантарный фасциит что это
Пяточная шпора (плантарный фасциит)
Юрий Геннадьевич Постнов
Врач травматолог-ортопед высшей квалификационной категории, кандидат медицинских наук
Время приема
пн-пт: с 9:00 до 21:00
Плантарный фасциит является наиболее частой причиной боли в пятке. Боль от плантарного фасциита чаще всего ощущается утром в момент первых шагов после подъема с постели.
Подошвенная фасция — это широкая полоска соединительной ткани на подошве. На начальной стадии из-за повторяющихся нагрузок возникает микрорастяжение подошвенной фасции в месте ее прикрепления к пяточной кости.
Это приводит к воспалительной реакции, которая вызывает болевые ощущения. Факторы риска для развития плантарного фасциита: необходимость длительного стояния на ногах, повышенная масса тела, преклонный возраст, изменения уровня активности и перенапряженные икроножные мышцы.
У подавляющего большинства пациентов плантарный фасциит можно вылечить без операции. Основными компонентами эффективного безоперационного лечения являются: растяжка икроножных мышц с прямым коленом, растяжение подошвенной фасции, изменение активности и ношение комфортной обуви.

Клиническая картина
Пациенты с пяточной шпорой жалуются на боль при первых шагах утром, после длительного сидения за столом или за рулем — так называемые «стартовые боли». Боль ощущается в пятке и может быть довольно сильной (рис. 1).
Часто улучшение наступает после первых шагов или растягивания мышц голени и фасции стопы. Однако, как правило, боль возвращаться в течение дня, особенно если пациент много ходит или стоит. Жгучая боль не является типичной для плантарного фасциита и может возникать при раздражении нерва (например, неврит Бакстера).
Основные причины развития плантарного фасциита:
При клиническом осмотре наиболее часто боль локализуется по внутренней поверхности пятки с подошвенной поверхности стопы. Также боль возникает при непосредственном надавливании (пальпации) на указанную область.
Скованность мышц голени также является частым симптомом. Симптомы могут обостриться, если потянуть пальцы стопы на себя, тем самым растянув подошвенную фасцию (см. рис. 3). Существует связь между плоскостопием и развитием плантарного фасциита, однако данное заболевание может развиться при любом типе стопы.
Плантарный фасциит является наиболее частой причиной боли в пятках, но есть и другие, менее распространенные причины:
Дополнительные методы исследования
Диагноз плантарный фасциит, как правило, ставится на основании жалоб пациента и клинического осмотра. Выполнение рентгенограмм стоп необязательно для постановки диагноза. Однако, если рентген все же назначен, на боковых проекциях визуализируется пяточная шпора.
Важно понимать, что перегрузка подошвенной фасции может быть причиной избыточного образования костной ткани, в виде пяточной шпоры. Однако наличие пяточной шпоры не коррелирует напрямую с симптомами.
У многих пациентов на рентгенограммах стопы видна шпора, но симптомов нет, и наоборот — у пациентов страдающих плантарным фасциитом на рентгенограммах пяточная шпора отсутсвует.
Изначально пациентам МРТ стопы не назначают. Однако, если симптомы не исчезают после проведенного лечения, может быть назначена МРТ, чтобы исключить другие причины болей в пятке — например, стрессовый перелом пяточной кости.
Лечение
Безоперационное лечение
Основные элементы безоперационного лечения включают в себя:
С исчезновением болевых ощущений в пятке важно продолжать выше описанные упражнения на регулярной основе (3-4 раза в неделю), чтобы свести к минимуму риск рецидива. Данные упражнения лечат симптомы, но полностью не устраняют основные предрасполагающие биомеханические факторы. Таким образом, важно непрерывное лечение данного заболевания!
Оперативное лечение
Около 90% пациентов вылечиваются консервативно в течение 3-6 месяцев. Оперативное лечения показано пациентам с хроническими симптомами, сохраняющимися после проведения полноценного курса консервативного лечения, через 6-9 месяцев после окончания терапии.
Хирургическое вмешательство может включать в себя эндоскопическую или открытую частичную подошвенную фасциэктомию, операции на мышцах голени и ахилловом сухожилии.
Частичная подошвенная фасциэктомия: включает в себя удаление поврежденного участка подошвенной фасции, эндоскопически или через небольшой разрез. После операции следует 6-недельный период относительного покоя. Несмотря на то, что данная процедура показала хорошие результаты, это может увеличить риск разрыва подошвенной фасции, что приводит к глубокому деформирующему плоскостопию и развитию негативных симптомов.
Операции на икроножных мышцах и ахилловом сухожилии (так называемая операция Страйера или операция Вульпиуса): в последнее время появилось несколько исследований, которые предполагают, что удлинение икроножной мышцы поможет устранить симптомы, связанные с плантарным фасциитом.
Данная операция предусматривает создание разреза в нижней части икры, для того, чтобы освободить сухожилие икроножной мышцы в том месте, где оно переходит в ахиллово сухожилие.
После операции пациентам необходим относительный покой в течение шести недель. Может возникнуть остаточная слабость в мышцах голени, которая обычно проходит в течение 6-12 месяцев.
Плантарный фасциит
Подошвенная фасция — это тонкое соединительно-тканное образование на подошвенной поверхности стопы, играющее очень важную роль поддержания нормальном формы стопы.
Перед тем, как приступить к изучению данного материала, вы, возможно, захотите более подробно ознакомиться с нормальной анатомией подошвенной фасции.
Подошвенная фасция — это тонкое соединительно-тканное образование на подошвенной поверхности стопы, играющее очень важную роль поддержания нормальном формы стопы.
Суффикс «ит» обычно применяется для образования существительных, соответствующих воспалительным заболеваниям того или иного органа человеческого тела. Гастрит, например, означает воспалительное заболевания желудка. Термин «подошвенный фасциит», таким образом, означает воспаление подошвенной фасции.
Это, однако, на самом деле не так. Исследования показывают, что никакого воспалительного процесса здесь вовсе не бывает, либо он выражен минимально. Поэтому и нестероидные противовоспалительные препараты (НПВС), например, ибупрофен, у пациентов с подошвенным фасциитом оказываются неэффективными, за исключением, разве что, ранней стадии заболевания (когда минимально выраженные явления воспаления все же присутствуют). На самом деле подошвенный фасциит является дегенеративным заболеваниям, поэтому более точным термином для него был бы термин «подошвенная фасциопатия». Под дегенеративным процессом мы подразумеваем «износ и разрыв». Нарушение нормальных регенеративных процессов в организме приводит к развитию болевого синдрома. Из тонкого и прочного фиброзного пучка подошвенная фасция превращается в утолщенное и относительно непрочное образование.
Обращающиеся к нам пациенты нередко говорят, что у них есть пяточная шпора и именно она является источником их проблем. В прошлом именно с ней связывали развитие подошвенного фасциита, однако на сегодняшний день эта теория опровергнута. «Пяточные шпоры» есть у значительного числа из нас и сегодня они считаются лишь случайной находкой на рентгенограммах и ничем другим.
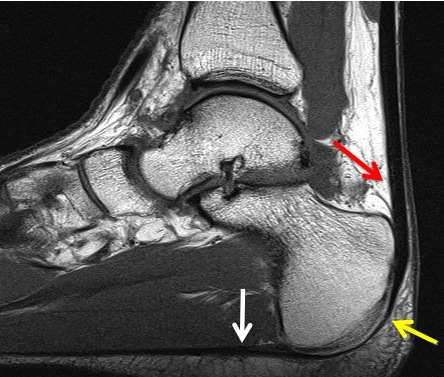
Непрерывность волокон (желтая стрелка) подошвенной фасции (белая стрелка) и ахиллова сухожилия (красная стрелка)
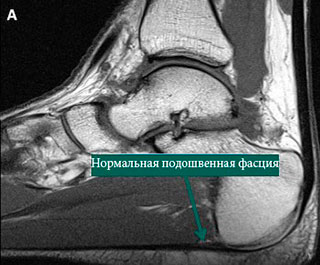
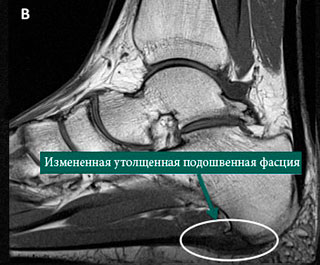
МРТ заднего отдела стопы: А – нормальная подошвенная фасция, В – измененная подошвенная фасция, соответствующая клинике подошвенного фасциита
Факторы риска подошвенного фасциита включают:
Наиболее распространенным симптомом подошвенного фасциита является боль.
Для подошвенного фасциита может быть характерно следующее:
В ходе физикального обследования пациенты отмечают локальную болезненность в определенной точке на подошвенной поверхности пяточной области. Нередко у пациентов выявляется избыточное натяжение икроножной мышцы.
Задачей сбора анамнеза и физикального обследования является исключение другой патологии подошвенной поверхности пяточной области. Другими источниками болевых ощущений в этой области могут быть:
Диагноз основывается на данных анамнеза и результатах клинического обследования. У большинства пациентов имеет место «классическая» клиническая картина и характерные объективные признаки.
Рентгенография
Необходимость в рентгенографии возникает редко, разве что при нетипичной клинической картине или для исключения другой патологии стопы.
УЗИ является быстрым и безопасным методом исследования, позволяющим подтвердить диагноз.
МРТ является наиболее информативным методом диагностики заболевания и исключения другой патологии стопы, например, стрессового перелома пяточной кости.
МРТ позволяет выявить следующие изменения:
Да, боль может принять хронический характер и стать более выраженной, однако бывает это нечасто, поскольку заболевание имеет тенденцию к самоограничению и у большинства пациентов в конце концов наступает улучшение.
Изредка может наступить разрыв подошвенной фасции (частичный или полный).
Для облегчения собственных болевых ощущений человек может изменять характер своей походки, что приводит к изменениям биомеханики других суставов. Результатом этого могут стать проблемы с голеностопным, коленным, тазобедренным суставами или позвоночником.
Консервативное лечение направлено на устранение болевых ощущений и возвращение к полноценной активной жизни.
Консервативное лечение всегда должно быть первой линией терапии. Варианты его включают:
Модификация активности
Воздержание в течение некоторого периода времени от занятий спортом или теми видами упражнений, которые стали причиной развития симптоматики. Исключение высокоинтенсивных видов нагрузок. Снижение продолжительности стояния или ходьбы по твердым поверхностям.
Обувь
Ношение обуви с амортизирующей пяточной частью.
Ортезирование
Использование мягких подпяточников, работающих в качестве дополнительных амортизаторов.
Использование ортопедических стелек, помогающих перераспределить нагрузку по всей площади подошвы.
Шинирование
Использование ночных шин, позволяющих удерживать подошвенную фасцию и икроножную мышцу в состоянии натяжения.
Иммобилизация
В некоторых случаях может быть показана иммобилизация ботинком, допускающим возможность ходьбы, на срок 4 недели.
Нестероидные противовоспалительные препараты
Прием нестероидных противовоспалительных препаратов позволяет уменьшить выраженность дискомфортных ощущений на самых ранних стадиях подошвенного фасциита, когда имеют место минимально выраженные явления воспаления. Однако у большинства пациентов никаких явлений воспаления не бывает и поэтому НПВП у них не работают.
Физиотерапия
Упражнения, направленные на растяжение икроножной мышцы и подошвенной фасции, позволяют снизить перегрузку фасции.
Также уменьшить выраженность симптомов помогают упражнения, направленные на укрепление собственных мышц стопы, а также общеукрепляющие упражнения для нижних конечностей.
Время
Подошвенный фасциит у большинства пациентов является самоограничивающимся состоянием. Продолжительность заболевания может составлять 1 год или более.
Экстракорпоральная ударно-волновая терапия (ЭУВТ)
Это относительно новая методика и свидетельств о долговременной ее эффективности в тех или иных случаях пока недостаточно. Ее использование показано при продолжительности симптоматики более 6 месяцев. При меньшей продолжительности заболевания использование метода может привести к усугублению симптоматики.
Ударные волны приводят к формированию микроразрывов в подошвенной фасции, которые в свою очередь стимулируют развитие воспалительного (регенеративного) ответа. Проводится 3 курса ЭУВТ с интервалами в 1-2 недели. В процесс лечения пациентам не рекомендуется принимать НПВП. Сама по себе данная процедура достаточно болезненна. У большинства пациентов эти болевые ощущения ограничиваются только продолжительностью сеанса, которая составляет около 5 минут. Мы говорим здесь об этом не для того, чтобы отговорить вас, но с тем, чтобы предупредить.
Осложнениями процедуры могут быть кровоизлияния, отек, боль, онемение или ощущения мурашек и очень редко — разрыв подошвенной фасции. Метод не гарантирует избавление от болевых ощущений.
Локальная инъекционная терапия в лечении подошвенного фасциита применяется редко ввиду большого числа неудовлетворительных результатов и низкой эффективности. У некоторых пациентов она может принести кратковременное облегчение, однако чаще всего эффективность ее невысока, а риск осложнений, например, разрыва подошвенной фасции и атрофии жировой подушки (утрата естественного амортизатора заднего отдела стопы), достаточно значителен.
Инъекционное введение препаратов под лучевым контролем
В исключительных случаях в точку прикрепления подошвенной фасции к пяточной кости возможно введение местного анестетика и глюкокортикоида. Процедура выполняется в условиях краткосрочной анестезии и под флюороскопическим контролем.
Глюкокортикоиды позволяют купировать явления воспаления. Поскольку в большинстве хронических случаев воспалительных явлений не бывает, то и эффекта от инъекционной терапии не будет.
Игольная терапия
Смысл метода состоит во введении в зону болезненности под контролем УЗИ нескольких тонких игл. Они вызывают кровотечение в зоне поражения фасции, что, как и ЭУВТ, стимулирует развитие воспалительного репаративного ответа. Результаты метода непредсказуемы, однако число осложнений минимально.
Хирургическое лечение может быть показано пациентам, у которых оказалось неэффективным лечение консервативное. При подошвенном фасциите необходимость в хирургическом лечение возникает очень редко.
Пациенты должны отдавать себе отчет в том, что выбор в пользу оперативного лечения должен быть тщательно обдуманным.
К любому варианту оперативного лечения необходимо подходить взвешенно, отдавая предпочтение в первую очередь менее инвазивным и травматичным вмешательствам.
Проксимальный релиз медиальной головки икроножной мышцы
Проксимальный релиз медиальной головки икроножной мышцы может быть эффективным у пациентов с подошвенным фасциитом и избыточным натяжением икроножной мышцы, у которых оказалось неэффективным консервативное лечение. Эффективность операции у таких пациентов достигает 80%.
Операция выполняется через небольшой доступ длиной 2 см на задней поверхности коленного сустава и заключается в рассечении внутренней головки икроножной мышцы. Это приводит к удлинению мышцы и уменьшению натяжения ахиллова сухожилия и подошвенной фасции.
Операция выполняется под местной анестезией в сочетании с кратковременной внутривенной седацией. Пациенты выписываются домой уже в день в операции. Поскольку разрез очень маленький, а операция заключается в рассечении, собственно, не самой мышцы, а ее фасции, пациенты сразу могут ходить без костылей и садиться за руль уже через 4-5 дней. В течение 2 недель после операции рекомендуется заниматься упражнениями, направленными на растяжение икроножной мышцы, которые позволяют сохранить достигнутый операцией эффект удлинения мышцы.
Субъективно эффект после проведенной операции пациенты отмечают примерно через 6-8 недель.
Вид послеоперационного рубца после проксимального релиза
медиальной головки икроножной мышцы
Релиз подошвенной фасции
Релиз подошвенной фасции в нашей клинике применяется редко ввиду высокого риска таких осложнений, как разрыв подошвенной фасции, проваливание продольного свода стопы и хронический болевой синдром.
Вы должны понимать, что осложнения того или иного заболевания могут развиваться как после, так и в отсутствие оперативного лечения.
Возможные осложнения консервативного лечения включают:
Осложнения могут возникать при любых хирургических вмешательствах на стопе. Более подробно послеоперационные осложнения рассматриваются в соответствующем разделе.
Возможные осложнения любого хирургического вмешательства включают:
Специфические осложнения проксимального релиза икроножной мышцы включают:
ПРИВЕДЕННЫЙ ВЫШЕ СПИСОК ОСЛОЖНЕНИЙ ДАЛЕКО НЕ ПОЛНЫЙ И ПРЕДСТАВЛЕН ЛИШЬ ДЛЯ ОЗНАКОМЛЕНИЯ
Пожалуйста, ознакомьтесь с информацией, касающейся того, с чем вы можете столкнуться после операции, в соответствующем разделе нашего сайта.
Вы должны понимать, что ниже представлен лишь примерный план реабилитации, в то время, как у каждого пациента процесс выздоровления проходит по-своему. Данная информация призвана помочь вам понять суть своего состояния, возможности лечения и реабилитации. Приведенные нами временные рамки — это лишь минимум, и, принимая решение в пользу оперативного лечения, вы должны иметь ввиду, что в вашем случае процесс заживления и реабилитации может продлиться дольше.
Ранний послеоперационный период
После проксимального релиза медиальной головки икроножной мышцы:
На задней поверхности коленного сустава у вас будет небольшая водонепроницаемая повязка. Мы не рекомендуем снимать ее до следующего визита к врачу.
В течение 2 недель после операции не рекомендуется подвергать рану контакту с водой. Для принятия душа рекомендуется пользоваться специальным герметичным мешком.
Большинство пациентов после операции могут самостоятельно передвигаться без каких-либо вспомогательных средств опоры. При операциях на обеих нижних конечностях вам, возможно, понадобятся костыли. Физиотерапевт перед выпиской расскажет вам, как правильно ими пользоваться. Пожалуйста, позаботьтесь о том, чтобы после операции кто-либо смог отвезти вас домой. Как можно раньше необходимо начать упражнения, направленные на растяжение икроножной мышцы. Уровень физической активности можно постепенно увеличивать по мере купирования болевых ощущений.
Две недели после операции
Вас осмотрит ваш лечащий врач и будет сделана перевязка. Если раны полностью зажили, то мы вам расскажем, как правильно массажировать ткани в области вмешательства. Мероприятия, направленные на снижение чувствительности рубца, начинаются только после полного заживления раны. С этой целью вы можете воспользоваться массажным кремом (например, Е45), который следует втирать в область рубца и вокруг него. Подвергать зону операции действию влаги и принимать душ можно только после полного заживления ран.
На данном этапе вас могут направить в отделение физиотерапии для начала ранней реабилитации и начала упражнений, направленных на восстановление прочности ахиллова сухожилия.
Шесть недель после операции
Если процесс заживления протекает хорошо, то к этому времени у вас уже практически исчезнут отек и кровоизлияния. Также вы должны отметить и уменьшение болевых ощущений.
Три месяца после операции
Если вы удовлетворены результатом, то это ваш последний визит к врачу.
Как долго продолжается операция?
Это, наверное, самый частый вопрос, который задается хирургам. Общая продолжительность вмешательства — это не просто время от начала разреза до последнего шва. К примеру, путешествие самолетом, — это тоже не то время, которое вы проведете в воздухе, оно включает и регистрацию на рейс, и предполетный досмотр, и процесс посадки/высадки.
Поэтому приведенные ниже временные промежутки являются лишь ориентировочными.
Проксимальный релиз медиальной головки икроножной мышцы:
Когда мне можно сесть за руль?
Проксимальный релиз медиальной головки икроножной мышцы:
Большинство пациентов могут сесть за руль уже через 2 недели после операции. Более подробная информация представлена ниже.
Наши рекомендации по этом поводу представлены выше и здесь. В конце концов, ответственность в этом вопросе полностью лежит на пациенте. Хороший способ понять, можно вам за руль или еще нет, — это поставить правую стопу на пол и сильно надавить, имитируя экстренное нажатие на педаль тормоза. Если вам страшно или больно, за руль лучше не садиться, это может быть небезопасно. Кроме того, при длительной езде ваша стопа долго будет находиться в вынужденном положении. Это может усилить послеоперационный отек.
Когда я могу вернуться к работе?
Проксимальный релиз медиальной головки икроножной мышцы:
Большинство пациентов возвращаются на работу в течение 3-5 дней после операции.
Каким должен быть окончательный результат?
Проксимальный релиз медиальной головки икроножной мышцы:
Исчезновение болевых ощущений и возвращение к занятиям спортом в течение 3-6 месяцев у 80% пациентов.
Видео о нашей клинике травматологии и ортопедии
Плантарный (подошвенный) фасциит: причины, симптомы и лечение
Активные люди среднего возраста иногда ощущают боль и жжение в пятках после очередной долгой пробежки или наутро после нее. Скорее всего перед нами плантарный фасциит – воспаление пяточной мышцы.
Подошвенная фасция (апоневроз) представляет собой плотную паутинообразную связку, которая соединяет пяточную кость с передней частью стопы. Она служит амортизатором и поддерживает свод стопы.
Плантарный фасциит (Код МКБ 10 M72.2)
Воспаление подошвенной фасции – одна из типичных ортопедических проблем, что совсем неудивительно. Ваши стопы работают каждый день буквально на износ. И слишком сильное напряжение может повредить или вообще порвать связки.
Впрочем, точные причины плантарного фасциита до сих пор не установлены. Ранее считалось, что он возникает из-за механических повреждений, но системное исследование американских ученых от 2003 года связывают его не с воспалительным процессом из-за травмы, а скорее с дегенеративными процессами в стопах.
Симптомы плантарного фасциита
Основная жалоба пациентов при плантарном фасциите – естественно, болевой синдром. Боль сосредоточена в районе пятки и иногда в средней части стопы. Как правило, имеет односторонний характер, но может поражать обе ноги.
Designed by peoplecreations/freepik
Боль в пятках имеет свойство нарастать с течением времени. Она может варьироваться от ноющей до острой. Некоторые пациенты также описывают жгущее ощущение в нижней части стопы.
После продолжительной активности (ходьба, бег, прыжки) боль закономерно нарастает, воспаление также становится сильнее. Однако, как правило, люди с плантарным фасциитом жалуются на боль не во время самих нагрузок, а сразу после них.
Причины плантарного фасциита
Боль и жжение в пятках чаще всего настигает физически активных людей старше 40 лет. Они наиболее подвержены риску плантарного фасциита. Несколько чаще он встречается среди женщин, нежели среди мужчин. Беременные также могут испытывать боли в пятках, в особенно на поздних сроках, когда нагрузка на ноги сильнее всего.
Риск развития плантарного фасциита выше, если вы страдаете избыточным весом или ожирением. Что совсем не удивительно, учитывая, какое давление создается на пяточные фасции, особенно если вы набрали вес внезапно.
Люди с индивидуальными физиологическими особенностями стопы, занятые физическим трудом, также подвергаются риску воспаления пяточных фасций. К примеру, при высоком взъеме стопы, перенапряжении ахилловых сухожилий создается повышенная нагрузка на пяточную область. Обувь с плохой поддержкой свода стопы и слишком мягкой подошвой – тоже одна из причин плантарного фасциита.
Эта патология никак не связана с пяточными шпорами, то есть разрастанием костной ткани на пятках. Ранее считалось, что именно шпоры провоцируют болевой синдром и воспаление пяточных мышц, однако, по факту это совсем другое заболевание.
Диагностика плантарного фасциита, как его распознать
Designed by peoplecreations/freepik
Все начинается с визуального осмотра, пальпации пяток, чтобы проверить их чувствительность и найти очаг боли. На этом этапе врач должен исключить иные проблемы – например, трещину в пяточной кости.
Физиологический тест подразумевает сгибание ноги и одновременное ощупывание фасции. Как правило, боль усиливается в момент движения или при шевелении большим пальцем ноги даже без опоры на поверхность. Ещё один характерный признак плантарного фасциита – покраснение и легкая припухлость на пятке.
Терапевт также оценит неврологические параметры:
Координацию и баланс в положении стоя.
Далее могут быть назначена рентгенография стопы, либо МРТ, чтобы исключить структурное повреждение костей, ревматоидный артрит и костные шпоры.
Боль в пятке: к какому врачу обращаться?
Первичный осмотр должен проводить хирург в вашей поликлинике по месту жительства. Далее он скорее всего направит вас к травматологу-ортопеду.
Designed by mayoclinic
Лечение плантарного фасциита
Самое главное в этом деле – не торопиться и не нагружать больные ноги без необходимости. На восстановление может уйти до 1,5 месяцев.
Если такой терапии недостаточно, врач может прописать инъекции кортикостероидов непосредственно в поврежденные связки.
Ещё один метод лечения плантарного фасциита – электрофорез в сочетании со стероидными мазями.
Так или иначе ключ к избавлению от этой болезни – физиотерапевтические процедуры: массаж, упражнения на растяжку ахиллова сухожилия, укрепление мышц голени. В комплексе это помогает стабилизировать стопу и снять нагрузку с подошвенной фасции. Если проблема усугубляется лишним весом, потребуется также диета и похудение.
Хирургическое лечение плантарного фасциита
В этом случае хирург проводит частичное иссечение воспаленной ткани, чтобы снизить напряжение. Однако побочный эффект от такой операции – ослабление свода стопы и частичная утрата функциональности.
Если пациенту трудно сгибать стопу даже после последовательного растяжения, врач может порекомендовать частичную резекцию икроножной мышцы. Суть операции в том, чтобы удлинить её, сделав лодыжку более подвижной, и частично снять напряжение с подошвенной фасции.
Как можно лечить плантарный фасциит в домашних условиях
Как правило, если следовать всем рекомендациям врача и не нагружать ноги, достаточно консервативного лечения. Если не успела сформироваться пяточная шпора, то плантарный фасциит проходит в среднем за два-три месяца.
Упражнения
Designed by yanalya/freepik
Регулярная растяжка икр и стопы помогает либо облегчить симптомы, либо предотвратить плантарный фасциит. Важно также соблюдать ряд правил при занятиях спортом:
Не надо тренироваться через силу! Если вы регулярно испытываете боль и жжение в пятках, на время отложите пробежки и замените их другими упражнениями, например, плаванием;
Ограничьте не только пробежки, но и обычные прогулки. Не рекомендуется ходьба на длинные дистанции;
Возобновляйте пробежки постепенно и не забывайте как следует растягивать стопы;
Для укрепления стоп и лодыжек мы расписали отдельную подробную программу, обязательно следуйте ей, чтобы избежать плантарного фасциита.
Первоначальные процедуры касаются прикладывания льда в течение 15–20 минут, три или четыре раза в день, чтобы уменьшить отечность.
Бандаж и тугие повязки
Ещё одна процедура – это надевание на ночь специальных повязок, которые охватывают арку стопы и икры. Они помогают предотвратить скованность и боль в ногах по утрам.
Эфирные масла
Некоторые исследования на тему лечения подошвенного фасциита находят пользу эфирных масел для уменьшения боли и жжения в пятках. Однако эти работы в целом ограничены и немногочисленны. Так или иначе можно попробовать массаж с этими средствами:
Масло лимонного сорго;
Поскольку не до конца известно, что лежит в основе плантарного фасциита, это средство может оказаться не слишком полезным. Хотя в сущности никакого вреда они также не причинят.
Профилактика плантарного фасциита
Разумеется, основная проблема, вызывающая воспаление пяточной фасции, связана с вашим образом жизни:
Носите удобную обувь по размеру. Если бегаете на длинные дистанции, это вдвойне актуальный совет. Кроссовки должны быть удобными и хорошо амортизировать;
Также следите за состоянием беговой обуви. Как правило, 800 километров – это предел для одной пары обуви;
Обязательно включайте в распорядок дня растяжку ног и чаще практикуйте мягкие нагрузки, такие как плавание;
Избегайте чрезмерного напряжения в ногах после бега, обязательно делайте заминку и давайте ногам отдых;
Если дело в лишнем весе, то постарайтесь как можно быстрее похудеть.
Чем плантарный фасциит отличается от пяточной шпоры?
Как уже было сказано, пяточная шпора – это костный нарост (остеофит). Он также развивается от продолжительных стрессовых нагрузок на стопу. Однако его легко отличить от плантарного фасциита, рассмотрев на рентгене.
При этом пяточная шпора до поры до времени может вообще не обнаруживать себя и не вызывать болевого синдрома. По данным Американской ассоциации хирургов-ортопедов каждые 10 человек имеет пяточные шпоры, но только каждый двадцатый из них испытывает какой-либо дискомфорт.
Впрочем, плантарный фасциит отличается от пяточной шпоры только проявлениями. Причины у них одинаковые:
Длительные чрезмерные нагрузки на ноги;
Ношение неудобной обуви;
Неестественная и неправильная походка.
Диета при плантарном фасциите
Designed by jcomp/freepik
Исследований на тему питания и плантарного фасциита не так много. Однако врачебные рекомендации в целом таковы. Чтобы укреплять связки, в рационе должны присутствовать:
Осложнения после плантарного фасциита
Трудности с постановкой стопы и неестественная походка со временем могут травмировать лодыжки, колени и бедра.
Есть и побочные эффекты от лечения. Так, инъекции стероидных препаратов ослабляют связки и повышают риск их разрыва.
У хирургического вмешательства есть неврологические последствия в виде хронической боли, или повреждения связок.