грыжа стомы что делать после операции на прямой
Факторы риска развития парастомальной грыжи после радикальной цистэктомии
Цель
Парастомальная грыжа является частым осложнением формирования стомы после радикальной цистэктомии. Мы оценили распространенность этого осложнения и факторы риска развития парастомальной грыжи после радикальной цистэктомии.
Материалы и методы
Мы провели ретроспективное исследование с включением 433 последовательно прооперированных пациентов, у которых была выполнена открытая радикальная цистэктомия и формирование илеального кондуита в период с 2006 по 2010 годы. Послеоперационные радиологические исследования (томография) в количестве 1736 были подвергнуты оценке на предмет наличия парастомальной грыжи, определяемой как радиографические признаки наличия протрузии абдоминального содержимого через дефект в тканях стенки живота, необходимый для формирования стомы. Однофакторный и многофакторный регрессионный анализ по Коксу был выполнен для определения клинических и хирургический факторов, ассоциированных с развитием парастомальной грыжи.
Результаты
Полный набор информации был в наличии для 386 пациентов с радиографическими признаками развития парастомальной грыжи у 136 из них. Риск образования парастомальной грыжи был 27% (95% ДИ 22, 33) и 48% (95% ДИ 42, 55) к 1-му и 2-му году, соответственно. Клинический диагноз парастомальной грыжи был задокументирован у 93 пациентов, среди которых в 37 случаях грыжа была симптоматической. Из 16 пациентов с клинически проявлявшейся парастомальной грыжей у 8 была выполнена реконструктивная операция. При многофакторном анализе женский пол (ОР 2,25, 95% ДИ 1,58-3,21), более высокий индекс массы тела (ОР 1,08 в пересчете на увеличение на 1 единицу, 95% ДИ 1,05-1,12, р
Парастомальная грыжа
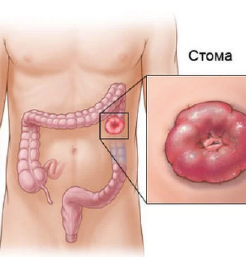
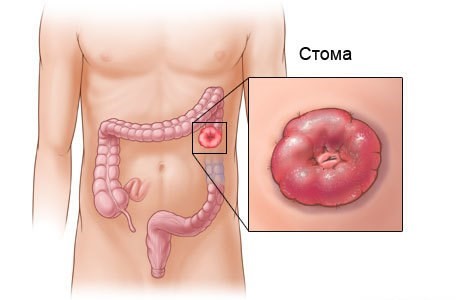
Парастомальная грыжа — это выпячивание внутренних органов вокруг стомы из-за слабости мышечного слоя брюшной стенки в месте выведения стомы (см. рисунок). Это частое осложнение при колостоме. Парастомальная грыжа может ущемиться, в таких случаях показано экстренное хирургическое лечение. Не дожидайтесь ущемления грыжи, это чревато серьезными осложнениями.
Основные причины образования парастомальной грыжи: неправильное расположение стомы, технические ошибки и инфицирование раны в области выведения стомы.
Найти врача по направлению Парастомальная грыжа
Предрасполагающие факторы развития парастомальной грыжи
Чрезмерное развитие или же отсутствие подкожной жировой клетчатки.
Основные симптомы парастомальной грыжи
Наличие грыжевидного выпячивания в области стомы; боль в области кишечной стомы; нарушение функции стомы; наличие опухолевидного образования в области стомы при наличии калового камня; изменение цвета перистомальной кожи при перистомальном дерматите как следствие невозможности герметично закреплять адгезивную пластину калоприемника из-за деформации передней брюшной стенки в области стомы.
Диагностика парастомальной грыжи
Сбор жалоб, анамнеза, осмотр зоны костюмы, пальцевое исследование стомы, УЗИ, компьютерная томография.
Показания для хирургического вмешательства
Большой размер грыжевого мешка, ущемление грыжевого содержимого, рецидивирующая частичная кишечная непроходимость, стеноз и пролапс стомы, косметический дискомфорт.
Лечение парастомальной грыжи
Возможно только хирургическое лечение парастомальной грыжи. Основной вид оперативного вмешательства на сегодняшний день это операция Sugarbeker. Данный вид операции способствует надежному закрытию дефекта при помощи специального сетчатого имплантата и снижает риск развития рецидивов на 98%, что в свою очередь безусловно способствует улучшению качества жизни как в эмоциональном, так и в физическом плане.
«САЙТ НАХОДИТСЯ НА РЕКОНСТРУКЦИИ ПРИНОСИМ СВОИ ИЗВИНЕНИЯ ЗА ВРЕМЕННЫЕ НЕУДОБСТВА»
Государственный Научный
Центр Колопроктологии
Ассоциация Колопроктологов
России
Справочник:
Контакты
Адрес:
123423, Москва,
ул. Саляма Адиля 2
Телефон для записи на прием к врачу поликлиники:
8 (499) 642-54-40
с 9:00 до 20:00
Телефон для записи на амбулаторные исследования (регистратура):
8 (499) 199-84-62
пн.-пт. с 9.00 до 16.00
Лечение анальной трещины инновационными малоинвазивными методами (ботулотоксин и т.д.). Телефон для записи на прием к к.м.н
Жаркову Е.Е.:
Телефон для записи онкологических больных на платную консультацию к проф. Е.Г Рыбакову и д.м.н. С.В. Чернышову:
Ведущие специалисты в стране в лечении полипоза (предраковое заболевание), пресакральных тератом малого таза.
Проф. д.м.н. Кузьминов А. М.
Вышегородцев Д. В.
Послеродовые деформации промежности, ректоцел, недержание, HAL/RAR c УЗИ навигацией.
д.м.н. Титов А.Ю.
Ректовагинальные свищи
к.м.н. Мудров А.А.
Лазерные технологии: Геморрой, прямокишечные свищи. Костарев И.В.
Лечение метастатического поражения печени при колоректальном раке.
д.м.н. Пономаренко А.А.
Схема проезда:
Кишечные стомы
Не смотря на успехи медицины, хирургическое лечение многих заболеваний толстой кишки сопряжено с формированием стом. Такие операции предпринимаются для спасения жизни, когда невозможно поступить другим образом. К сожалению, из-за роста числа такого рода заболеваний количество стомированных пациентов во всем мире увеличивается.
Известно, что многие пациенты, в силу разных обстоятельств оказавшиеся перед необходимостью жить со стомой, испытывают огромные трудности и проблемы физического и морального характера, ограничивающие обычную жизнедеятельность, приводящие к изоляции от общества. Однако при своевременном получении специализированной реабилитационной помощи большинство пациентов возвращаются к привычному образу жизни, к работе, активному отдыху, занятиям спортом.
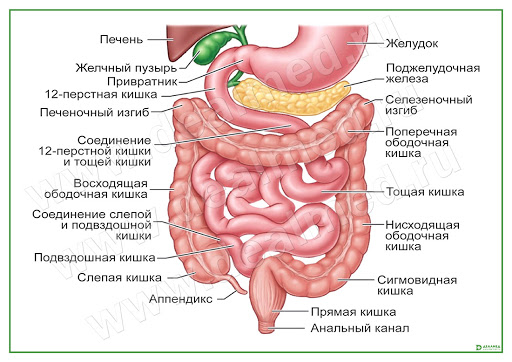
Термин «стома» (ostomy, греч.) обозначает хирургически созданное отверстие, соединяющее просвет внутреннего органа с поверхностью тела. Существуют различные виды стом, которые называются по органам, на которые они наложены.
Чаще всего стомы накладывают на кишку или органы мочеотделения.
Необходимость в стоме возникает тогда, когда кишечник не способен функционировать. Причиной этого может служить врожденный дефект, болезнь или травма.
Кишечную стому иногда называют противоестественным задним проходом, так как опорожнение кишечника осуществляется не через естественный задний проход, а через отверстие, сформированное на передней брюшной стенке.
Кишечные стомы разной локализации имеют свои функциональные особенности.
Илеостома чаще всего располагается в правой подвздошной области, на переднюю брюшную стенку выводится участок подвздошной кишки. За сутки по илеостоме происходит многократное выделение жидкого кишечного содержимого с большим количеством переваривающих ферментов, что оказывает раздражающее действие на окружающую кожу.
Колостомы:
Асцендостома, цекостома располагается в правой подвздошной области или правом подреберье, формируется из восходящей, слепой кишки. Кишечные выделения близки по своему составу к тонкокишечному содержимому, обладающим агрессивным воздействием на кожу.
Трансверзостома может располагаться в правом или левом подреберьях, а также по средней линии живота выше пупка. Этот вид стомы формируется из поперечной ободочной кишки. У большей части больных происходит выделение кашицеобразного содержимого, легко раздражающего кожу вокруг стомы.
Стома не имеет замыкательного аппарата, поэтому стомированные пациенты не чувствуют позывов и не могут контролировать процесс опорожнения, кал и газы отходят спонтанно. Однако, получив необходимые консультации по уходу за стомой и современные калоприемники, пациенты справляются с этой новой особенностью самогигиены и быта.
Современные калоприемники компенсируют утраченные после операции функции, содержимое кишки (кал и газы) надежно изолируются в герметичном стомном мешке, сделанных из газо- и запахонепроницаемых материалов. Калоприемники предназначен ны только для сбора кала, но и для защиты кожи вокруг стомы и должны быть наклеены сразу после формирования стомы по окончании операции. Эти средства ухода компактны, незаметны под одеждой.
На характер стула и газообразование можно повлиять диетическими мероприятиями.
Осложнения стомы и их профилактика
Нередко стомированным пациентам приходится сталкиваться с различными видами осложнений, связанных с наличием и функционированием стомы кишечника на брюшной стенке. Эти осложнения могут стать причиной серьезного беспокойства больных, и, как правило, требуют вмешательства медиков.
Перистомальный дерматит (раздражение кожи в области стомы)
Дерматит наблюдается довольно часто, является следствием механического раздражения (частая смена калоприемников, неосторожная обработка кожи), или химического воздействия кишечного отделяемого или мочи (протекание под пластину, плохо подобранный, негерметичный калоприемник).
Его проявления: покраснение, пузырьки, трещинки, мокнущие, сочащиеся язвочки на коже возле стомы. Раздражение кожи вызывает зуд, жжение, иногда сильные боли. Возможна аллергическая реакция кожи на приспособления и средства по уходу за стомой, если она очень выражена, следует на некоторое время отказаться от применения приклеиваемых пакетов. В таких случаях вопрос о выборе типа калоприемника должен решать врач. Нередко причиной кожных осложнений бывает просто недостаточный уход за кожей в зоне наложения стомы. В случае раздражения кожи вокруг стомы необходима консультация колопроктолога или специалиста по реабилитации стомированных пациентов.
Кровотечение из стомы
В большинстве случаев оно вызвано повреждением слизистой оболочки кишки вследствие неаккуратного ухода за стомой или использования грубых материалов. Край тесного отверстия в пластине, жесткий фланец калоприемника также могут травмировать кишку и вызвать кровотечение. Кровотечение, как правило, прекращается самопроизвольно. Но если оно затяжное и обильное, необходимо обратиться к врачу.
Стеноз (сужение стомы)
Стома должна быть проходима, свободно пропускать указательный палец пациента. Сужение обычно вызвано воспалением в зоне стомы в раннем послеоперационном периоде. Если сужение достигает степени, мешающей опорожнению кишки, необходимо сделать операцию с целью расширения отверстия. При сужении стомы не следует принимать слабительные без консультации хирурга!
Ретракция (втянутость стомы)
— это расположение стенки кишки ниже уровня кожи, циркулярное или частичное. Наличие воронкообразного углубления значительно затрудняет уход за стомой и требует применения специальных калоприемников с конвексной (вогнутой) пластиной и дополнительных средств ухода (специальные пасты для выравнивания поверхности кожи и ее защиты). В случае неэффективности этих мероприятий предпринимают хирургическое лечение.
Пролапс (выпадение стомы)
Парастомальная грыжа (грыжа в зоне наложения стомы)
— выпячивание внутренних органов вокруг стомы из-за слабости мышечного слоя брюшной стенки в месте выведения стомы. Это частое осложнение при колостоме; при илеостоме оно встречается реже. Риск появления грыжи увеличивается при ожирении, а также при длительном кашле. Пациенты даже с небольшими размерами грыжи могут испытывать боли, запоры, затруднения при пользовании калоприемниками. Парастомальная грыжа может ущемиться, в таких случаях лечение только хирургическое. В качестве профилактики этого осложнения в первое время после операции (2-3 месяца) пациенты носят специально подобранный эластичный бандаж. Бандаж используют при парастомальной грыже и выпадении кишки в случае невозможности проведения хирургического лечения из-за сопутствующих заболеваний.
Гипергрануляции в области стомы
Иногда на границе между кожей и слизистой оболочкой образуются полиповидные выросты, которые легко кровоточат. Обычно они небольшие, диаметром несколько миллиметров. Возможно появление на слизистой оболочке белесоватых, кровоточащих пузырьков. Во всех подобных случаях необходимо обратиться к врачу.
Хирургическая реабилитация пациентов с кишечной стомой
Причины, по которым необходимо проведение хирургического лечения стомированных пациентов:
В таких случаях единственным методом помощи может быть отсроченная хирургическая реабилитация, направленная на лечение парастомальных осложнений и ликвидацию стом с восстановлением естественного хода кишечника. Спектр применяемых хирургических вмешательств широк: от бужирования стомы до создания резервуара, имитирующего прямую кишку, и искусственного сфинктера (замыкательного аппарата).
Повторная реконструктивно-восстановительная операция является технически сложным и травматичным вмешательством. Необходимыми условиями для выполнения реконструктивно-восстановительных и пластических операций являются:
Сроки проведения реконструктивных и реконструктивно-восстановительных операций определяются индивидуально и зависят от первоначального диагноза, вида предполагаемого вмешательства, общего состояния больного.
Реконструктивно-восстановительные и пластические операции относятся к категории наиболее сложных в колопроктологии и должны выполняться наиболее квалифицированными хирургами со специальной подготовкой и достаточным для этого опытом. В нашей стране такие оперативные вмешательства проводятся, в основном, в специализированных колопроктологических учреждениях.
Грыжа стомы что делать после операции на прямой
Послеоперационные вентральные грыжи (ПВГ) образуются в области послеоперационного рубца и возникают у 3—10% больных после всех лапаротомий [3, 8]. Причины возникновения ПВГ разнообразны, наиболее часто (около 70%) они образуются после экстренных операций. Большое значение в возникновении ПВГ имеет состояние передней брюшной стенки (атрофия мышц, истончение апоневроза, фасций). Способствующими факторами являются ожирение, беременность вскоре после операции, ранняя физическая нагрузка [5]. Появление ПВГ ведет к снижению качества жизни больного и ограничению физической активности. У грыженосителей обычно наблюдается деформация живота, послеоперационные рубцы в значительной степени обезображивают переднюю брюшную стенку. Изменение внешнего вида живота накладывает отпечаток на характер человека, влияет на его личную жизнь, профессиональную и социальную функции [6].
Хирургическое лечение больных с ПВГ является сложной и до конца не решенной проблемой герниологии. Это обусловлено в первую очередь распространенностью заболевания и увеличением числа больных пожилого возраста с сопутствующими заболеваниями, такими как ожирение, атеросклероз, сахарный диабет и др., которые являются причиной выраженных трофических нарушений и ухудшают процессы регенерации в ране [2, 7].
Большое значение герниологи придают выбору материала для изготовления сетчатого протеза и совершенствованию хирургической техники [4]. Ежегодно в мире производится около 1 млн имплантаций сетчатых протезов, из них более 90% используют при лечении грыж брюшной стенки [8]. Применяемые в настоящий момент для укрепления грыжевых ворот полипропиленовые сетки обладают рядом положительных свойств: они служат каркасом для врастания соединительной ткани, ареактивны, неканцерогенны, долговечны, устойчивы к жидкостным средам организма и к инфекции [1, 3, 6]. Неудивительно, что за последние годы их использование получило довольно широкое распространение, известность и высоко оценены врачами и больными.
Материал и методы
Изучены результаты лечения 23 больных с параколостомическими грыжами. Возраст больных колебался от 45 до 69 лет. Мужчин было 6, женщин — 17. Размер грыжевого выпячивания варьировал от 15 до 30 см (рис. 1). В 21 наблюдении ранее была произведена операция по поводу рака прямой кишки, больные получили в стационаре многокурсовую лучевую и химиотерапию. Двое были оперированы в экстренном порядке по поводу ножевого ранения брюшной полости с выведением двуствольной превентивной колостомы. В 20 наблюдениях выполнено ушивание колостомы и закрытие грыжевых ворот полипропиленовой сеткой по методике onlay без натяжения; 3 больным произведена операция закрытия грыжевых ворот местными тканями с применением полипропиленовой сетки по методике оnlay с реконструкцией колостомы вне имплантата.

Всем больным с ПВГ осуществляли комплексное обследование, включающее общие анализы крови и мочи, биохимическое исследование крови (определение содержания белка, билирубина, креатинина, мочевины, глюкозы, показателей свертываемости). Производили рентгеноскопию грудной клетки, ФЭГДС, УЗИ органов брюшной полости и малого таза, некоторым больным выполняли компьютерную томографию, исследование функции внешнего дыхания методом спирографии. Состояние гемодинамики определяли по показателям частоты пульса, АД, ЭКГ. Качество жизни больных оценивали с помощью опросника. При наличии сопутствующих заболеваний назначали консультацию смежных специалистов.
Предоперационная подготовка больных с ПВГ заключалась в профилактике резкого повышения внутрибрюшного давления, прежде всего в предупреждении пареза кишок, возникающего вследствие травмы при разъединении спаек и перемещении содержимого грыжевого мешка в брюшную полость. С учетом этого в комплексной предоперационной подготовке больных особое значение придавали максимально возможному очищению кишок и уменьшению их объема. Назначали бесшлаковую диету. Кроме того, в течение всего периода предоперационной подготовки назначали слабительные средства (фортранс), а также очистительные клизмы утром и вечером. Больным с ожирением III степени проводили курс лечения для снижения массы тела в отделении разгрузочной диетотерапии. Для адаптации дыхательной и сердечно-сосудистой систем к повышенному внутрибрюшному давлению применяли специальный комплекс лечебной и дыхательной гимнастики и бандажирование живота у больных с вправимой грыжей. Профилактика осложнений со стороны раны заключалась в санации очагов инфекции до операции, использовании перед операцией гигиенического душа. При наличии варикозной болезни вен нижних конечностей больных оперировали в эластичных бинтах для профилактики тромбоэмболии легочной артерии.
Результаты
Все операции производили под эндотрахеальным наркозом, длительность хирургического вмешательства составила 1,5—2,5 ч. В 20 наблюдениях выполнена пластика брюшной стенки с одномоментным закрытием колостомы. В первую очередь закрывали колостому внебрюшинно. Затем повторно санировали операционную рану и переходили непосредственно к пластическому этапу операции. Реконструкцию передней брюшной стенки выполняли без натяжения с использованием полипропиленовой сетки в связи с истончением анатомических структур и наличием большого грыжевого дефекта. Моделирование имплантата проводили интраоперационно в соответствии с размером дефекта мягких тканей плюс 5 см сетки в каждую его сторону. Сетку фиксировали к окружающим тканям узловыми швами по периметру через 1—1,5 см полипропиленовой нитью. Подкожную клетчатку подшивали к эндопротезу для уменьшения полости над ним и оставляли дренажи по Редону на 3—5 сут.
В 3 наблюдениях пластика брюшной стенки произведена с реконструкцией колостомы. Операция была разделена на этапы. Первым этапом колостому ушивали, брюшную стенку над ней санировали. Вторым этапом производили срединную лапаротомию с ревизией органов брюшной полости. Содержимым грыжевого мешка были петли тонкой кишки и большой сальник, которые с техническими трудностями выделяли из грыжевого мешка со стороны брюшной полости и перемещали в брюшную полость. Практически только после этого можно было закончить мобилизацию колостомы. Грыжевой мешок резецировали, выполняли пластику грыжевых ворот местными тканями, поверх швов фиксировали по периметру сетку узловыми швами через 1—1,5 см полипропиленовой нитью. Кожный лоскут над протезом ушивали, в подкожную клетчатку устанавливали дренажи по Редону на 3—5 сут. Третьим этапом двуствольную колостому переводили в одноствольную. Показания к переводу были следующие: 1) наличие протяженной постлучевой стриктуры прямой кишки и анального канала; 2) укороченная петля сигмовидной кишки; 3) сведение риска гнойно-септических осложнений до минимума. Проксимальную культю выводили параректально в левом подреберье вне сетки. Переднюю брюшную стенку послойно восстанавливали (рис. 2).

Послеоперационный период составил в среднем 11,5 сут. У 22 больных раны зажили первичным натяжением. У одной больной после реконструкции колостомы образовалась серома, которую вскрыли в нижнем углу послеоперационной раны.
Лечение в послеоперационном периоде было направлено на предупреждение сердечно-легочных расстройств, повышения внутрибрюшного давления, пареза кишок, тромбоэмболических осложнений и нагноения в области раны. Больных с большими и гигантскими грыжами после операции переводили в отделение интенсивной терапии. Для профилактики тромбоэмболических осложнений все больные получали антибиотики и антикоагулянты (клексан, фраксипарин) в день операции и в течение последующих 3—5 дней. Профилактика осложнений со стороны раны заключалась в инъекциях антибиотика из группы цефалоспоринов (такс-о-бид 1 г) за 2 ч до операции и ежедневно в течение 5 дней после нее.
Использовали дыхательную гимнастику, активный постельный режим 1—2 сут в палате интенсивной терапии. Физические нагрузки увеличивали с учетом индивидуальной переносимости.
При изучении результатов выполненных операций в сроки от 1 года до 9 лет рецидива ПВГ не отмечено.
Таким образом, пластика брюшной стенки с применением полипропиленовой сетки по методике оnlay является эффективным методом лечения при параколостомических послеоперационных вентральных грыжах как с закрытием колостомы, так и с реконструкцией колостомы вне имплантата.
Комментарий
При пластике параколостомических послеоперационных вентральных грыж, авторы выбрали Onlay-способ пластики грыжевого дефекта. В последнее время при больших послеоперационных вентральных грыжах среди хирургов имеется больше сторонников ненатяжной пластики полипропиленовыми сетками по способу Inlay и Sublay, в зависимости от локализации грыжи на передней брюшной стенке. Тем не менее, хорошие отдаленные результаты, полученные авторами, убедительно доказывают правильность выбора способа фиксации полипропиленовой сетки в месте выведения колостом.
Заключение члена редколлегии проф. В.П. Сажина
Все про кишечную стому
Что такое кишечная стома?
Наиболее часто выводится толстая кишка и формируется колостома, гораздо реже выводится конечный отдел тонкой кишки, тогда мы говорим об илеостоме.
Почему нельзя обойтись без стомы? Это навсегда или возможно убрать этот вывод?
На эти вопросы обычно отвечает Ваш хирург. Во всяком случае, можно сказать, что стома накладывается только по жизненным показаниям, когда без этого просто невозможно спасти жизнь пациента. Заболеваний, которые приводят к необходимости выполнить такую операцию, несколько. Будет стома временной или постоянной, во многом зависит от этой основной болезни, а также от многих других факторов: возраста человека, сопутствующих заболеваний, осложнений после операции.
Принимая во внимание количество концов кишки, которые были выведены, различают одно- и двуствольные отверстия. В зависимости от того, возможно ли проведение операции по восстановлению кишечника, бывает:
Временная стома — восстановление возможно и проводится со временем. Постоянная стома — операция по восстановлению невозможна.
Отверстия различают и по форме. Они могут быть выпуклыми или, напротив, плоскими, или даже втянутыми, а также овальными или круглыми. Так как замыкательный аппарат у стом отсутствует, пациенты не могут испытывать позывов к дефекации и контролировать сам процесс. Для того, чтобы исключить дискомфорт, связанный со спонтанным опорожнением и отхождением газов, существуют калоприёмники. Они содержат герметичный мешок, не пропускающий запахи, в который отходят газы и содержимое кишечника. Помимо этого, калоприёмник обеспечивает защиту кожного покрова вокруг стомы. Он отличается компактностью и не заметен под одеждой.
Как будет функционировать стома? Какой у меня будет стул?
В любом случае кишечную стому надо рассматривать как обычный задний проход, но расположенный в другом месте, на животе, и лишенный сфинктеров, а значит и функции держания. Также Вы не будете чувствовать позыва на дефекацию, кал и газы будут отходить спонтанно, Вы не сможете контролировать это. Однако, получив необходимые консультации по уходу и современные калоприемники, Вы справитесь с этой новой для Вас особенностью самогигиены и быта.
Как я смогу справиться с уходом?
Период выздоровления и адаптации достаточно длительный, несколько недель. За это время каждый человек переживает гамму различных чувств: боль, тревога, уныние, депрессия постепенно уступают место надежде и радости. Это закон жизни. Все эти чувства требуют признания и внимания, как от самого человека, так и от его близких. С помощью врачей, медицинского персонала, Ваших близких Вы сможете научиться самостоятельно обслуживать себя, ведь это не так уж сложно. Не смейте ставить на себе крест, говорить, что жизнь кончена. Это неправда! Вы сможете вернуться к привычному образу жизни, к работе, активному отдыху, занятиям спортом и т.д.
Буду ли я инвалидом?
Понятие инвалид очень субъективное. Стома может ничего не изменить в привычном для Вас образе жизни, который Вы вели до операции. Необходимо освоить новые навыки гигиенического ухода за собой. Нужно осознавать реальность, но не драматизировать ее. Если Вы упадете духом, перестанете замечать хорошее, не будете отзываться на предлагаемую Вам помощь, то несомненно станете инвалидом. Поверьте, что очень многое только в Ваших руках и в Ваших силах.
Некоторые стомированные люди не оформляют инвалидность, так как не считают себя инвалидами, работают, ведут очень активный образ жизни. Многие, особенно пожилые, люди получают обычно 2 группу инвалидности. Этот вопрос каждый решает для себя сам. Во всяком случае, самое важное для Вас не считать самого себя калекой.
Желудочно-кишечный тракт состоит из ротовой полости, глотки, пищевода, желудка, тонкой и толстой кишок.
Пищеварение представляет собой сложный физиологический процесс, благодаря которому пища поступает в пищеварительный тракт, подвергается физическим и химическим изменениям, а содержащиеся в ней питательные вещества всасываются в кровь и лимфу. Для переваривания пищи толстая кишка имеет сравнительно небольшое значение, так как за исключением некоторых веществ пища почти полностью переваривается и всасывается уже в тонкой кишке. Из тонкой в слепую кишку поступает за сутки в среднем 500-800 мл жидкого содержимого. В толстой кишке происходит формирование каловых масс за счет всасывания воды. В сигмовидную кишку поступает уже полностью сформированный кал.
Что лучше, скрывать от всех свою стому или наоборот?
Единого совета не дашь. В случае, если Вы живете большой семьей в одной квартире, вряд ли можно скрыть, что Вы стомированный. Нужно объяснить всем членам семьи, что теперь Вам нужно по-другому вести гигиенический уход за собой, а если нужно, то и попросить помощи. Главное, постарайтесь не стесняться этого, ведь все в семье заинтересованы в соблюдении гигиены.
Если Вы живете в отдельной квартире, не нуждаетесь в помощи при уходе, то можно и не рассказывать все подробности родственникам и друзьям, разве что самым близким.
Нам известны случаи, когда стомированная женщина успешно скрывала от мужа и детей, что у нее стома, а свой аккуратный калоприемник маскировала специальным поясом, поясняя, что после операции «так нужно».
Имейте в виду, что подавляющее большинство людей и не подозревают, что именно такое стома, и не всегда нужно раскрывать им все секреты перенесенной Вами операции.
Как ухаживать за стомой?
Промывать стому и кожу вокруг нее надо проточной теплой водой, можно с детским мылом. Удобно принимать душ, удалив с тела калоприемник.
Основное правило: не используйте для протирания кожи вокруг стомы никаких специальных растворов и жидкостей: ни алкоголя, ни эфира, ни жидкого мыла, ни антисептических растворов. Все это может вызвать раздражение, сухость кожи, аллергическую реакцию, а также ухудшить прилипание калоприемника.
Если Вы планируете после туалета стомы какое-то время не использовать калоприемник, дать коже отдохнуть немного, то можете смазать ее кремом (например, «Детским»). Но, перед тем, какбудете опять накладывать калоприемник, обязательно промойте кожу. Саму стому смазывать ничем не надо.
Где производить замену калоприемника? В каком положении?
Если позволяют бытовые условия, Вы можете менять калоприемник в ванной комнате, там же и проводите туалет стомы. Предпочтительно находиться в положении стоя перед зеркалом, чтобы Вы хорошо могли видеть стому. Если Вам трудно стоять, то можно менять калоприемник сидя или лежа. Можно использовать небольшое зеркальце.
Что нужно приготовить для туалета стомы и замены калоприемника?
Смогу ли я менять калоприемник без посторонней помощи?
Итак, ответ на этот вопрос: «Конечно, да!»
Как часто надо менять калоприемник?
Ритм замены калоприемника зависит от типа Вашей стомы, и соответственно от того, каким именно изделием Вы пользуетесь.
Однокомпонентный калоприемник с выпуском снизу используют обычно те люди, у кого стул частый и неоформленный. Такой пакет нужно заменять через 2-3 суток, а опорожнять по мере необходимости.
Людям с илеостомой обычно нужно чаще менять калоприемник, т.к. содержимое тонкой кишки быстро разъедает лечебную основу пластины или самоклеящегося мешка и раздражает кожу.
Во всяком случае, рекомендуем пациенту или родственникам, которые помогают в уходе, вести своеобразный Дневник самоконтроля. В первую очередь необходимо каждый раз отмечать дату и время замены калоприемника, частоту замены пакета на пластине или его опорожнения в течение суток.
В какое время суток менять калоприемник?
Не меняйте свой калоприемник сразу после еды. Хорошо подходит время утром до завтрака или вечером перед сном. Постепенно Вы сами выработаете свой ритм замены, хотя конечно не обойдется без «аварий», когда Вам придется заменить калоприемник внепланово.
Куда девать использованный калоприемник?
Соблюдайте меры предосторожности при отклеивании калоприемника, особенно заполненного содержимым. Отклеивайте его аккуратно, начиная сверху. Содержимое мешка сбросьте или слейте в унитаз. Затем положите кп в полиэтиленовый мешок и завяжите его. И только после этого выбрасывайте кп в мусорное ведро или в мусоропровод.
При замене калоприемника Вы можете быть вне дома, поэтому обязательно всегда имейте при себе пару темных полиэтиленовых пакетиков для использованных калоприемников.
Какое отверстие надо вырезать в калоприемнике?
Если отверстие будет слишком большим по отношению к размеру и форме стомы, то кожа вокруг стомы будет открыта, кал и слизь будут раздражать ее, особенно если кал неоформленный.
Если отверстие будет чересчур маленьким, то это еще хуже, потому что края калоприемника могут травмировать или сдавить стому, вызвать ее отек или кровотечение.
Таким образом, нужно, чтобы отверстие калоприемника соответствовало форме и размеру Вашей стомы. Также очень важно учитывать расположение стомы на передней брюшной стенке: одно дело, если Ваша стома находится на ровном месте, выступает над уровнем кожи, и совсем другое, если стома «утоплена в яме», расположена в складке. Чтобы сделать правильное отверстие, нужно сделать трафарет из плотной бумаги для образца. В этом Вам поможет медсестра в Стома-Центре.
Почему бывает раздражение кожи вокруг стомы?
Причин может быть несколько. Разберемся по порядку.
Во всяком случае, обратитесь к медсестре в Стома-Центр, которая поможет Вам решить все эти проблемы.
Кровотечение из стомы
В большинстве случаев оно вызвано повреждением слизистой оболочки кишки вследствие неаккуратного ухода за стомой или использования грубых материалов. Край тесного отверстия в пластине, жесткий фланец калоприемника также могут травмировать кишку и вызвать кровотечение. Кровотечение, как правило, прекращается самопроизвольно. Но если оно затяжное и обильное, необходимо обратиться к врачу.
Сужение (стеноз)
Стома должна быть проходима, свободно пропускать указательный палец. Сужение обычно вызвано воспалением в зоне стомы в раннем послеоперационном периоде. Если сужение достигает степени, мешающей опорожнению кишки, необходимо сделать операцию с целью расширения отверстия. При сужении стомы не следует принимать слабительные без консультации хирурга!
Втянутость стомы (ретракция)
Это втяжение стенки кишки ниже уровня кожи, циркулярное или частичное. Наличие воронкообразного углубления значительно затрудняет уход за стомой и требует применения специальных двухкомпонентных калоприемников с конвексной (вогнутой) пластиной и дополнительных средств ухода (специальные пасты для выравнивания поверхности кожи и ее защиты). В случае неэффективности этих мероприятий предпринимают хирургическое лечение.
Выпадение стомы (пролапс)
Небольшое (3-4 см) выпадение слизистой встречается довольно часто, но, как правило, не сопровождается нарушением состояния пациента и функции стомы. Полное выпадение всех слоев кишечной стенки нарушает функцию опорожнения, затрудняет уход за стомой, может привести к ущемлению кишки. Выпадение увеличивается в положении стоя, при кашле, при физической нагрузке. В лежачем положении оно иногда вправляется; выпавшую кишку в большинстве случаев можно вправить обратно рукой. В случае повторного или постоянного выпадения необходимо обратиться к врачу, а при ущемлении — немедленно!
Гипергрануляции в области стомы
Иногда на границе между кожей и слизистой оболочкой образуются полиповидные выросты, которые легко кровоточат. Обычно они небольшие, диаметром несколько миллиметров. Возможно появление на слизистой оболочке белесоватых, кровоточащих пузырьков. Во всех подобных случаях необходимо обратиться к врачу. Проблемы, осложнения и их профилактика у пациентов со стомами мочевых путей (уростомами) аналогичны тем, с которыми сталкиваются больные с кишечными стомами.
Грыжа в зоне наложения стомы
Грыжа в зоне наложения стомы (парастомальная грыжа) – выпячивание внутренних органов вокруг стомы из-за слабости мышечного слоя брюшной стенки в месте выведения стомы. Это частое осложнение при колостоме; при илеостоме оно встречается реже. Риск появления грыжи увеличивается при ожирении, а также придлительном кашле. Пациенты даже снебольшими размерами грыжи могут испытывать боли, запоры, затрудненияпри пользовании калоприемниками.
Парастомальная грыжа
может ущемиться, в таких случаях лечение только хирургическое. В качестве профилактики этого осложнения в первое время после операции (2-3 месяца) пациенты носят специально подобранный эластичный бандаж. Бандаж используют при парастомальной грыже и выпадении кишки в случае невозможности проведения хирургического лечения из-за сопутствующих заболеваний.
Будет ли стома меняться? Каким образом?
В дальнейшем могут происходить изменения Вашей стомы, некоторые могут быть небезобидными. Именно поэтому желательно регулярно, не менее 1 раза в полгода приходить на прием в Стома-Центр, а также в случае, если Вас настораживают изменения стомы.
Может ли болеть стома?
Что такое послеоперационный бандаж? Всем ли нужно его носить?
После больших операций на кишке у пациентов, как правило, остается большой послеоперационный рубец на животе. Для предотвращения возникновения послеоперационной грыжи в области этого рубца и в области стомы врачи рекомендуют носить бандаж первый год после операции и не поднимать груз более 5 кг. Для многих пожилых людей целесообразно носить бандаж и дольше.
Как правило, необходимо заказывать бандаж сразу со специальным отверстием для калоприемника. Обязательно проконсультируйтесь по этому вопросу в Стома-Центре.
Может ли стома «уходить под кожу» или «выпадать наружу»?
У стомы всегда одно отверстие или бывает два?
В стомированной кишке бывает и два отверстия. Причем из одного выделяется кал, а из другого только слизь.
Вы всегда можете попросить своего хирурга нарисовать схему Вашей операции. Это поможет Вам правильно представлять, какая именно у Вас стома.
Нужно ли стомированным соблюдать диету?
НЕТ, но каждый человек должен определить для себя некоторые индивидуальные правила питания и следовать им в той или иной мере.
В общем, рекомендуется:
Итак, стомированным людям нет необходимости соблюдать специальную диету, если для этого нет особых медицинских показаний. Они, как и все люди, должны питаться обычной разнообразной и здоровой пищей. К здоровой относится нежирная пища с высоким содержанием клетчатки. Однако подходите осторожно к этому определению. Слишком большое количество клетчатки в пище может привести к сильному газообразованию и разжижению стула. Не стремитесь, часто меняя пищу, изменить функционирование стомы, так как это может привести к непрерывному выходу каловых масс и газа.
Различная пища влияет на стул у каждого человека индивидуально, и здесь трудно определить единое правило для всех.
Кожура орехов, фруктов и овощей содержит грубые волокнистые ткани, которые не перевариваются, и это легко определяется по содержимому испражнений, особенно в случае с илеостомой. Скопление грубых волокон в кишке приводит к дискомфорту. Тщательное пережевывание при еде, употребление в пищу вареных овощей поможет устранить эти проблемы.
ЗАПОРЫ в большинстве случаев вызываются скорее общей несбалансированностью диеты, недостатком клетчатки, чем какими-то отдельными продуктами. Надо увеличить количество клетчатки в пище: овощи, фрукты, хлеб с отрубями, чернослив. Также необходимо пить не менее 2-3 литров жидкости в сутки.
ГАЗЫ в значительной мере образуются в результате ферментации не переваренных остатков волокнистых тканей пищи, содержащих азот, под воздействием бактерий, составляющих микробную флору кишки. Всем хорошо известен результат употребления в пищу гороха или чечевицы. Некоторые стомированные пациенты отмечают уменьшение газообразования благодаря сокращению в рационе лука, капусты, редиса и, в отдельных случаях, огурцов.
ДИАРРЕЮ могут вызвать некоторые фрукты, овощи, слишком острая пища, пиво. Острую пищу следует употреблять осторожно и в ограниченном количестве с простым рисом, макаронами.
По всем вопроса функционирования стомы в случае возникновения проблем следует проконсультироваться с врачами, которые помогут решить эти проблемы с учетом Ваших индивидуальных особенностей.
ИЛЕОСТОМА. В любом случае по илеостоме постоянно в течение суток поступает жидкое, богатое ферментами содержимое. Необходимо употреблять достаточное количество жидкости, не менее 2,5-3 литров в сутки. Лучше избегать фруктов и овощей, богатых не перевариваемой клетчаткой, содержащих азот (горох, капуста, бобовые), которые могут вызвать вздутие живота. Можно рекомендовать дробное многократное питание небольшими порциями в течение дня.
КОЛОСТОМА. Необходимо учесть индивидуально существующую склонность к запорам или поносам и регулировать стул, отдавая преимущество тем или иным продуктам. Продукты, закрепляющие стул: рис, белый хлеб, макаронные изделия, кисели, сливочное масло и т.д. Послабляющие продукты: фрукты, овощи, богатые клетчаткой, чернослив, инжир, соки, кисломолочные продукты, пиво и т.д.
Еще находясь в клинике, заведите Дневник питания по данному образцу: