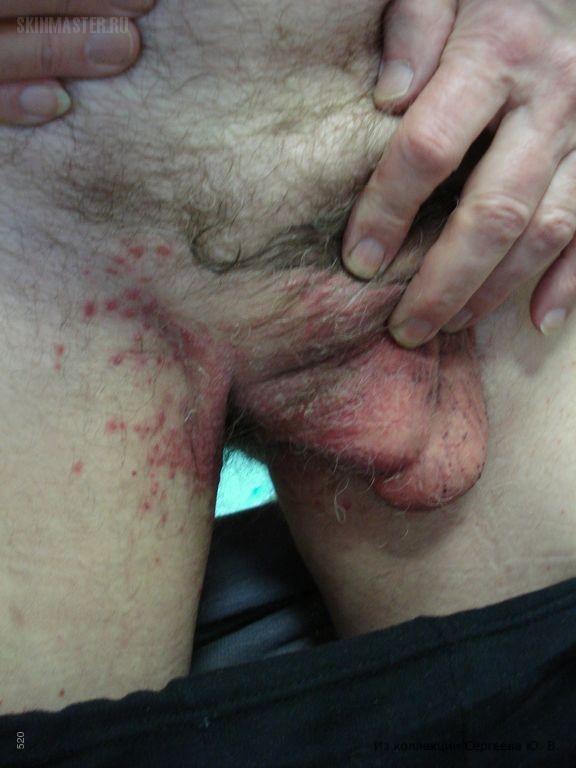
кандидоз кожных складок чем лечить
Кандидоз складок кожи
Кандидоз – грибковое заболевание кожи, которое возникает в результате жизнедеятельности микроорганизмов Candida albicans.
Складки кожи – это излюбленное место для кандидоза.
Наиболее часто кандидоз локализуется в крупных кожных складках:
Кандидозу складок кожи в равной степени подвержены мужчины и женщины.
Грибковые заболевания складок могут выявляться и у детей раннего возраста.
Причины возникновения кандидоза кожных складок
Он может передаваться контактным, бытовым и половым путем.
Грибки отлично себя чувствуют в теплой и влажной среде.
Заболевание может передаваться через общую ванную, влажные полотенца и мочалки.
Тем, не менее, возбудитель кандидоза может жить на коже, не вызывая заболевания.
Давайте разберем причины появления кандидоза складок кожи.
Почему кандидоз поражает именно крупные складки кожи?
На это есть несколько причин:
Кандидоз гладкой кожи
Кандидоз — часто встречающееся заболевание, относящееся к разряду микозов, обусловленных условно-патогенными грибами. В нашей стране еще в конце XVIII века было известно об этом грибковом заболевании, однако многочисленные сообщения о кандидозе
Кандидоз — часто встречающееся заболевание, относящееся к разряду микозов, обусловленных условно-патогенными грибами. В нашей стране еще в конце XVIII века было известно об этом грибковом заболевании, однако многочисленные сообщения о кандидозе, развившемся как осложнение после проведения антибактериальной терапии, стали появляться после внедрения в практику антибиотиков широкого спектра действия.
По данным Г. А. Самсыгиной (1997), имеет место нарастание различных клинических форм кандидоза у новорожденных, в том числе у детей, инфицированных в раннем неонатальном периоде. При применении антибактериальных препаратов у детей соматических отделений поражение слизистой оболочки полости рта, обусловленное дрожжевыми грибами рода Candida, наблюдается у 6,6%, слизистой рта и кожи — у 15%, слизистой кишечника — у 2,5%, кандидоносительство в кишечнике — у 9,2% пациентов (Ж. В. Степанова, Л. Л. Смольякова, 1999).
Рост заболеваемости кандидозом связан с применением современных средств терапии (антибиотики, гормональные препараты, цитостатики, иммунодепрессанты), а также с увеличением числа заболеваний, создающих благоприятный фон для его развития: иммунодефицитные состояния, дисфункции эндокринных желез, злокачественные новообразования, болезни крови и др., кроме того, на увеличение числа случаев кандидоза влияют повышенный радиационный фон и другие факторы, ослабляющие иммунитет. Участившееся выявление этого заболевания у больных после хирургического лечения, а также с гинекологическими, урологическими, гематологическими и другими нарушениями в последние годы повышает интерес к проблеме кандидоза у врачей разных специальностей.
Кандидоз вызывается дрожжевыми грибами рода Candida, широко распространенными в природе и относящимися к условно-патогенным возбудителям. Их насчитывается более 130 видов, но патогенными для человека могут быть немногим более 10 видов, таких, как C. albicans, C. tropicalis, C. krusei и др.
Возбудители кандидоза выделяются в среднем от каждого третьего человека из кишечника, гениталий, бронхиального секрета. Первичная колонизация организма происходит в родовых путях матери, а после рождения — контактным и алиментарным путем. Инфицирование ребенка может произойти при кандидозе сосков матери, при контакте с обслуживающим персоналом, через предметы обихода и т. д.
Ведущими факторами в развитии кандидоза являются фоновое состояние или заболевания организма, при которых условно-патогенные возбудители приобретают патогенные свойства. В последние годы многие исследователи пришли к заключению, что основным предрасполагающим фактором для возникновения поверхностных форм кандидоза, в том числе при ВИЧ-инфекции и СПИДе, является нарушение клеточного иммунитета. Определенную роль в развитии кандидоза играет частое и не всегда оправданное назначение антибиотиков широкого спектра действия, в том числе и с профилактической целью, а также широкое использование препаратов, обладающих иммуносупрессивным действием — глюкокортикоидные гормоны и цитостатики.
Кандидозная паронихия и онихия на пальцах кистей, как правило, развивается у женщин, имеющих частый контакт с водой, при этом наблюдается отделение ногтевой кожицы (эпонихиона) от ногтевой пластины, создаются благоприятные условия для поражения грибковой инфекцией в области матрикса. Заболевание может возникать у лиц, страдающих сахарным диабетом. В последние годы женщины стали пользоваться накладными ногтями, в связи с чем появился еще один фактор риска для развития грибковой и бактериальной инфекции.
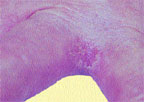 |
| Риcунок 1. Межпальцевая кандидозная эрозия |
На гладкой коже поражаются крупные (пахово-бедренные, межъягодичная, под молочными железами, подкрыльцовые впадины) и мелкие (межпальцевые) складки, но высыпания могут возникать также вне складок на гладкой коже туловища и конечностей, в том числе ладоней и подошв. Вне складок очаги кандидоза развиваются преимущественно у грудных детей либо у взрослых, страдающих сахарным диабетом или тяжелым соматическим заболеванием. В крупных складках появляются мелкие с просяное зерно пузырьки, иногда и пустулы, которые быстро вскрываются с образованием эрозий. Вследствие периферического роста эрозии быстро увеличиваются в размере, сливаются между собой, образуя обширные участки поражения. Очаги —темно-красного цвета с бордовым оттенком, блестящие, с влажной поверхностью, неправильных очертаний, с полоской отслаивающегося эпидермиса по периферии. Вокруг крупных очагов образуются свежие мелкие эрозии (очаги отсева). У детей, особенно ослабленных, из складок поражение распространяется на кожу бедер, ягодиц, живота, иногда и на весь кожный покров. В глубине складок могут быть болезненные трещины. Кандидоз гладкой кожи вне складок (грудь, живот, плечи, предплечья, голени и др.) у детей имеет клиническую картину себорейного дерматита в виде очагов эритематозно-сквамозного характера или гиперемии. У взрослых заболевание может проявляться в виде эритематозных пятен с шелушением в центре и мелкими пузырьками по периферии. В мелких складках кожи поражение, как правило, возникает между 3-м и 4-м, 4-м и 5-м пальцами кистей, реже стоп и характеризуется образованием эрозированных очагов насыщенно-красного цвета с гладкой, блестящей, как бы лакированной поверхностью, четкими границами, с отслаиванием рогового слоя эпидермиса по периферии (рис. 1). Заболевание может начинаться с появления мелких пузырьков на боковых соприкасающихся гиперемированных поверхностях кожи. Затем оно распространяется на область межпальцевой складки, появляется отечность, мацерация, шелушение.
Межпальцевая кандидозная эрозия наблюдается преимущественно у лиц, имеющих длительный контакт с водой, который способствует развитию мацерации кожи, и, как следствие, создаются благоприятные условия для развития кандидозной инфекции. Кроме складок между 3-м и 4-м, 4-м и 5-м пальцами могут поражаться и другие, не только на одной, но и на обеих кистях. Больных беспокоит зуд, чувство жжения, а при наличии трещин — болезненность. Течение заболевания хроническое, с частыми рецидивами. У кормящих женщин может развиваться кандидоз гладкой кожи сосков. Клинические проявления могут быть разными: в виде небольшой гиперемии в области околососкового кружка; в виде очага около соска с мацерацией, четкими границами; в виде трещины с мацерацией по периферии и мелкими пузырьками между соском и околососковым кружком.
Редко встречается кандидоз ладоней и подошв. На ладонях заболевание может протекать по типу сухого пластинчатого дисгидроза (поверхностное пластинчатое, кольцевидное или гирляндообразное шелушение); может иметь везикулезно-пустулезную форму (пузырьки и пустулы на фоне гиперемированной и отечной кожи); способно протекать по типу гиперкератотической экземы (на фоне диффузного гиперкератоза или отдельных участков ороговевшей кожи наблюдаются резко ограниченные широкие кожные борозды, имеющие грязно-коричневую окраску). Кандидоз кожи подошв наблюдается преимущественно у детей и характеризуется наличием мелких пузырьков и пустул, гиперемированных пятен с шелушением и отслаивающимся мацерированным эпидермисом по периферии.
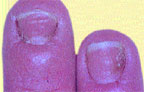 |
| Риcунок 2. Кандидозная паронихия и онихия |
При кандидозе ногтевых валиков (кандидозной паронихии) заболевание начинается с заднего валика, чаще в области перехода его в боковой валик, с появления гиперемии, припухлости и отечности кожи. Затем воспалительные явления распространяются на весь валик, который становится утолщенным и как бы нависает над ногтем, по краю валика наблюдается шелушение. Кожа валика становится тонкой, блестящей, исчезает эпонихион. При надавливании на валик может выделяться сукровица, комочек белой крошковатой массы или капелька гноя (вследствие присоединения вторичной инфекции). Позже изменяется ногтевая пластина: становится тусклой, в области луночки отделяется от ложа, разрушается по типу онихолизиса или появляются поперечные борозды и возвышения. Эти изменения связаны с нарушением кровоснабжения в области матрикса, т. е. носят трофический характер и вызваны воспалением в области валика. Поражение ногтя, обусловленное дрожжевым грибом рода Candida, начинается с латеральных краев, ногти истончаются, отделяются от ложа, приобретают желто-бурую окраску и выглядят как бы подстриженными с боков (рис. 2). У детей младшего возраста воспалительные явления в области валика бывают более выраженными, а ногтевая пластина изменяется с дистального края. Встречается кандидозное поражение ногтей без воспаления валика. В этом случае изменение пластины начинается с дистального края и развивается по типу онихолизиса: пластина истончается, не прирастает к ложу, может иметь место множественное поражение ногтей.
При особой разновидности заболевания — хроническом генерализованном (гранулематозном) кандидозе — клинические проявления на коже могут носить разнообразный характер.
Довольно часто встречается кандидозный баланопостит. Заболевание может протекать в легкой форме с незначительным пластинчатым кольцевидным шелушением или иметь более выраженный характер. В этом случае появляются гиперемия, мацерация, эрозии на коже головки полового члена и внутреннем листке препуциального мешка, а также в коронарной борозде на соприкасающихся поверхностях. Кожа выглядит влажной. Эрозии могут сливаться, и образуются очаги с четкими границами, полициклических очертаний, с блестящей, лакированной поверхностью, по периферии наблюдается бахромка отслаивающегося эпидермиса. Субъективно пациентов беспокоит зуд и ощущение жжения. Заболевание может осложниться изъязвлением и развитием фимоза.
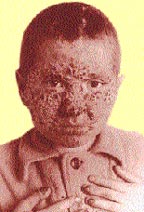 |
| Риcунок 3. Поражение кожи головы, лица и ногтей у больного хроническим генерализованным гранулематозным кандидозом |
При поверхностных формах кандидоза диагноз основывается на наличии у больного характерной клинической картины и обнаружении гриба в патологическом материале (чешуйки кожи, соскоб с ногтей) при микроскопическом исследовании. Диагноз можно считать достоверным, если обнаруживаются псевдомицелий или истинный мицелий и почкующиеся клетки. Посев на питательную среду проводится для идентификации вида дрожжевого гриба рода Candida и с целью определения чувствительности его к антимикотическим препаратам. Выделение только культуры гриба не имеет диагностического значения, так как ее можно получить при посеве соскобов с кожи и ногтей у здоровых людей.
При кандидозе гладкой кожи крупных складок и вне складок заболевание следует дифференцировать от себорейной экземы, псориаза, других микозов — паховой эпидермофитии, поверхностной трихофитии, псевдомикоза — эритразмы (осложненной формы); при межпальцевой кандидозной эрозии на кистях — от дисгидротической экземы, на стопах — от микоза, обусловленного Trichophyton interdigitale и Trichophyton rubrum; при поражении ногтей и валиков — от онихии и паронихии бактериальной этиологии, экземы и псориаза; при баланопостите — от подобного заболевания бактериальной этиологии.
Ограниченные, иногда и распространенные формы поражения гладкой кожи, особенно развившиеся в процессе лечения антибактериальными препаратами, как правило, легко поддаются лечению местными антимикотическими средствами и могут разрешаться без лечения после отмены антибиотиков. В качестве этиотропной терапии назначают антимикотики местного и системного действия. В последние годы при лечении кандидоза широко применяются препараты азолового ряда, обладающие широким спектром действия, а также полиеновые антибиотики.
При кандидозе гладкой кожи крупных складок с острыми воспалительными явлениями лечение необходимо начинать с применения водного раствора бриллиантового зеленого (1–2%) в сочетании с присыпкой и проводить в течение 2–3 дней, затем назначаются антимикотические препараты — до разрешения клинических проявлений.
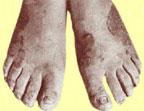 |
| Риcунок 4. Поражение кожи стоп и ногтей у больного генерализованным гранулематозным кандидозом |
При кандидозе гладкой кожи крупных, мелких складок и других участков кожи используют противогрибковые средства в виде крема, мази и раствора: кетоконазол (кетоконазол, микозорал, низорал), клотримазол (клотримазол, канизон, канестен, кандид), оксиконазол (мифунгар), бифоназол (микоспор, бифосин), сертаконазол (залаин), натамицин (пимафуцин). Крем или мазь наносят тонким слоем на очаги поражения и втирают 1–2 раза в день. Продолжительность лечения — до разрешения клинических проявлений, затем продолжают применять крем еще в течение 7–10 дней для профилактики рецидива. При распространенных процессах на коже и неэффективности местной терапии назначают антимикотики системного действия: флуконазол (дифлюкан, флюмикон, микосист, флюкостат и др.) взрослым в дозе 100–200 мг 1 раз в сутки, детям из расчета 5 мг/кг массы тела 1 раз в сутки; итраконазол (орунгал, ирунин, румикоз) взрослым по 100–200 мг 1–2 раза в сутки; кетоконазол (низорал, микозорал) взрослым по 200 мг 1 раз в сутки ежедневно, а также антибиотик полиенового ряда натамицин (пимафуцин) взрослым по 100 мг 4 раза в сутки, детям по 50 мг 2–4 раза в сутки. Продолжительность терапии составляет 2–4 нед.
При кандидозе кожи ногтевых валиков сначала проводят противовоспалительное лечение валика с помощью аппликаций с чистым ихтиолом, которые назначают 1 раз в сутки, до снятия воспалительных явлений. Затем используют антимикотические средства (кетоконазол, мифунгар, травоген, клотримазол, залаин и др.) для местного применения, втирая их под валик и вокруг него. Процедуры проводят 2 раза в сутки, вечером можно применять под окклюзионную повязку. Эффективно назначать сочетание мази (крема) с раствором, чередуя их. В случае неэффективности местной терапии и при поражении ногтевых пластин показаны антимикотики системного действия: флуконазол (дифлюкан, флюмикон, микосист, флюкостат и др.) по интермиттирующей схеме (взрослым по 150 мг 1 раз в неделю, детям из расчета 5–7 мг/кг массы тела); итраконазол (орунгал, ирунин, румикоз) взрослым по методу пульс-терапии (по 200 мг 2 раза в сутки в течение 7 дней, затем 3 нед — перерыв) в течение 2–3 мес; кетоконазол (низорал, микозорал) взрослым по 200 мг в сутки ежедневно в течение 2–4 мес.
Учитывая тот факт, что кандидоз относится к оппортунистическому микозу, в первую очередь необходимо выявить и по возможности устранить патогенетические факторы заболевания (показаны исследование иммунного и эндокринного статуса, желудочно-кишечного тракта и проведение корригирующей терапии).
Профилактика кандидоза включает следующие мероприятия.
Литература
Ж. В. Степанова, доктор медицинских наук, профессор
ЦНИКВИ, Москва
Кандидоз: симптомы и схема лечения
Кандидоз – инфекционное заболевание, вызванное дрожжеподобными грибами, принадлежащими к роду Candida. Кандида входит в нормальную микробную флору организма даже у совершенно здоровых людей и размножается, не причиняя никакого вреда. При появлении благоприятных условий грибок начинает размножаться и провоцирует развитие различных нарушений.
Кандидоз включает в себя различные типы инфекций, начиная от самого поверхностного и заканчивая системным уровнем. Поверхностные инфекции, вызванные Candida, ответственны за местное воспаление, которое часто связано с сильным дискомфортом. Редкие, но более опасные системные инфекции, которые могут стать причиной таких осложнений, как абсцессы легких, эндокардит или менингит.
Виды кандидоза
Защитные функции организма, естественная микрофлора кишечника и влагалища в норме ингибируют рост Candida albicans. Как правило, при этом не возникает неприятных симптомов, которые указывают на его присутствие в организме. Грибок активизируется, когда сопротивление организма снижается.
Таблица – Виды кандидоза, причины и симптомы
незащищенные половые акты;
использование полотенец или белья инфицированного человека;
дисбаланс вагинальной или кишечной бактериальной флоры;
мытье интимных мест агрессивными средствами;
использование слишком плотного или нейлонового нижнего белья;
Признаки вагинального кандидоза заключаются в появлении сильного зуда на слизистой оболочке половых органов, раздражения и отека, жжения при мочеиспускании. Также появляется дискомфорт при половых актах.
Возникает как острое или хроническое воспаление и приводит к частым рецидивам. Причинные факторы заключаются в нерациональном применении антибактериальных препаратов и патологическое течение новорожденного периода. Симптомы молочницы во рту у ребенка могут появиться на фоне кишечных инфекций, снижения иммунитета и травмы слизистой оболочки.
Симптомы орального кандидоза заключаются в появлении налета на слизистой оболочке ротовой полости, а также в покраснении и отеке задней части языка. В запущенных случаях наблюдается покраснение и инфильтрация губ, наличие эрозий и сильная боль. Мелкие трещины покрываются серо-белой пленкой.
признаки тяжелой интоксикации;
повышение температуры тела;
сильные боли в животе;
жидкий стул с примесями крови.
Диагностика кандидоза
Молочница во рту у взрослых и детей диагностируется только при сочетании характерных клинических проявлений и положительных дополнительных результатов обследования. При поражении гениталий проводятся соответствующие исследования в кабинете уролога и гинеколога.
Лечение кандидоза
Предлагаем список эффективных препаратов для лечения кандидоза. Рейтинг составлен на основе безопасности лекарственных средств и соотношения цена-качество. Предварительная консультация с врачом – залог скорейшего выздоровления.
№1 – «Флуконазол» (Озон ООО и Оболенское ФП, Россия).
Противогрибковый препарат, которое является селективным ингибитором образования стеролов в клеточных структурах возбудителя. Назначается для проведения системного лечения кандидоза у мужчин и женщин при тяжелых формах микозов.
Производитель: Оболенское ФП, Россия
№2 – «Мирамистин» (Инфамед, Россия).
Антисептический раствор для местного применения. Обладает широким спектром действия, подавляя госпитальные штаммы, устойчивые к антибиотикам. Выпускается во флаконах по 50, 150 и 500 мл.
Производитель: Инфамед ООО, Россия
№3 – «Пимафуцин» (Astellas Pharma Inc., Нидерланды).
Вагинальные суппозитории (макролидный антибиотик), обладающие противогрибковым действием. Назначается в гинекологии для местного применения.
Производитель: Astellas Pharma Inc. [Астеллас Фарма], Нидерланды
№4 – «Флюкостат» (Фармстандарт-Лексредства, Россия).
Противогрибковый препарат на основе флуконазола. Назначается при осложненных или генерализованных формах заболевания, преимущественно для лечения кандидоза кишечника. Выпускается в упаковке по 1, 2 и 7 (производитель: Вертекс, Россия) капсул.
Производитель: Фармстандарт-Лексредства, Россия
№5 – «Экзодерил» (Sandoz, Австрия).
Раствор для наружного применения на основе нафтифина гидрохлорида. Эффективен против грамположительных и грамотрицательных микроорганизмов, вызывающих бактериальные инфекции.
Производитель: Sandoz [Сандоз], Австрия
№6 – «Дифлюкан» (Pfizer, Франция).
Противогрибковые капсулы, разработанные на основе флуконазола. Триазольное средство обладает высокой активностью против большинства возбудителей грибковых инфекций.
Производитель: Pfizer [Пфайзер], Франция
№7 – «Микодерил» (ФармЛек, Россия).
Противогрибковый раствор, содержащий нафтифина гидрохлорид. Используется для лечения кандидоза кожи, слизистых и ротовой полости
Производитель: Фармстандарт-Лексредства, Россия
№8 – «Ламизил» (Novartis Pharma, Швейцария).
Крем для наружного применения на основе тербинафина гидрохлорида. Назначается при дрожжевых инфекциях кожи, паховых складок и разноцветного лишая.
Производитель: Novartis Pharma [Новартис Фарма], Швейцария
Профилактика развития кандидоза
Диагностика и лечение поверхностного кандидоза
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
ММА имени И. М. Сеченова
Т ермин «поверхностный кандидоз» объединяет поражения видимых слизистых оболочек, кожи и ее придатков, вызванные грибами Candida. Обычно это те формы кандидной инфекции, которые (не считая педиатрии) требуют обращения к дерматологу. Поверхностными формами кандидной инфекции являются также кандидные кератиты, блефариты, наружные отиты. В отличие от глубоких форм кандидоза, имеющих в патогенезе очень много общего, формы поверхностного кандидоза патогенетически заметно отличаются друг от друга. Так, при кандидозе полости рта четко прослеживается влияние неспецифических и иммунологических защитных факторов, обусловливающих включение этой нозологической единицы в группу ВИЧ-ассоциированных инфекций. При кандидозе кожи и ногтей основным в патогенезе является нарушение барьерной функции кожи.
Как и большинство форм кандидоза, поверхностный кандидоз относят к эндогенным инфекциям, с источником возбудителя в организме самого больного. Внутрибольничной и ВИЧ-ассоциированной инфекцией является, как правило, только кандидоз полости рта. Основной подход к терапии поверхностного кандидоза – этиологический, т.е. удаление массы возбудителя. По нашим данным, 84% этиологии современного кандидоза приходится на вид C. albicans, 9% – на C. parapsilosis; по 2% – на C. tropicalis и C. krusei, 1% – на C. glabrata. Лидирующая триада чувствительных к современным антимикотикам видов C. albicans, C. parapsilosis и C. tropicalis составила более 95% этиологии кандидоза всех локализаций.
Кандидоз полости рта
Наиболее распространена острая псевдомембранозная форма, или молочница. Для нее характерен налет из пленок, напоминающих свернувшееся молоко. Хроническую форму молочница принимает у больных СПИДом и другими формами иммунодефицита. Характерно длительное, персистирующее течение, устойчивость к терапии. Клиническими особенностями являются частое вовлечение всех отделов рта, иногда трудно отделяемые пленки с эрозивным, кровоточащим основанием.
Острая атрофическая форма может возникать после острой псевдомембранозной формы или самостоятельно. Нередко она является осложнением антибактериальной терапии или следствием применения местных (в том числе ингаляционных) или системных кортикостероидов. Очаги поражения представлены пятнами эритемы с гладкой, как бы лакированной поверхностью. Острая атрофическая форма нередко сопровождается болезненностью, жжением и сухостью в полости рта. Слизистая оболочка становится очень чувствительной к тактильным, химическим и температурным раздражителям, что делает болезненным прием грубой пищи, холодных и горячих жидкостей.
Острый стоматит от зубных протезов также относится к острой эритематозной (десквамативной) форме. Под протезом обнаруживается четко ограниченная область яркой эритемы и отека.
Хроническая атрофическая форма кандидоза полости рта чаще встречается у пожилых людей, пользующихся зубными протезами, в связи с чем ее синонимом является стоматит от зубных протезов (англ. denture stomatitis). Данная форма отличается весьма скудной симптоматикой, так что обычно обнаруживается только при смене протезов. Характерны эритема и отек участка слизистой, прилегающего к протезу.
Для срединного ромбовидного глоссита характерно появление ромбовидного или овального очага сосочковой атрофии в середине спинки языка.
Хроническая гиперпластическая форма (гипертрофическая, бляшечная, или кандидная лейкоплакия) чаще наблюдается у курильщиков, иногда у использующих зубные протезы. При ней на слизистой оболочке щек (реже на языке) появляются белые пятна и бляшки разной величины. От поражений при псевдомембранозном кандидозе они отличаются тем, что с трудом отделяются от подлежащего эпителия. Хроническая гиперпластическая форма кандидоза полости рта требует особого внимания в связи с тем, что в 15–20% случаев происходит ее малигнизация. Особое внимание следует обращать на те очаги поражения, где сочетаются элементы эритемы и лейкоплакии, поскольку там высока вероятность уже произошедшей малигнизации. До сих пор не ясно, однако, является ли малигнизация следствием кандидной инфекции или происходит вторичное инфицирование уже измененного эпителия. Гиперпластическую форму приходится дифференцировать с лейкоплакией, красным плоским лишаем.
Хроническая гранулематозная, или узелковая, форма кандидоза полости рта встречается редко. На слизистой оболочке языка появляются небольшие узелки, так что она иногда напоминает вымощенную булыжником мостовую.
Эрозивно–язвенная, или локально инвазивная форма кандидоза полости рта встречается очень редко. Подобные формы были описаны при диабетическом кетоацидозе и наблюдались нами при хроническом кандидозе на фоне аутоиммунной полиэндокринопатии (APECED). Эти формы следует различать от вторичной кандидной колонизации или инфекции существующих эрозивных и язвенных поражений (например, от травматизации протезом).
Кандидоз углов рта (угловой, или ангулярный, стоматит, угловой хейлит, кандидная заеда), может сопутствовать любой из перечисленных форм кандидоза полости рта или развиваться самостоятельно. Заболевание можно встретить у лиц, имеющих глубокие складки в углах рта, которые обычно возникают при заниженном прикусе, у пожилых людей, теряющих зубы с возрастом, при использовании съемных зубных протезов. Другими причинами заеды могут быть бактерии (особенно у детей), авитаминоз, дефицит железа.
Обычно заеда отмечается в обеих складках углов рта. Клиническая картина представлена эритемой и трещинами в углах рта, можно заметить легко снимающийся белесоватый налет (слой мацерированного эпителия). Поражения могут быть болезненными при раскрывании рта и движении губ.
Заболевание склонно к хроническому рецидивирующему или персистирующему течению. Со временем вокруг трещины развивается инфильтрация, сама трещина углубляется, ее края утолщаются.
Кандидные заеды дифференцируют с бактериальной (стафилококковой) заедой, для которой более характерны яркая распространенная гиперемия, щелевидная эрозия в центре, экзематозные поражения кожи, корки. Похожие состояния могут наблюдаться также при авитаминозах.
В области глотки и миндалин может наблюдаться псевдомембранозная форма кандидоза. Как правило, высыпания не сопровождаются какими–либо дополнительными субъективными ощущениями. Изолированные кандидные поражения миндалин и глотки встречаются очень редко, обычно наблюдается сочетание с кандидозом полости рта.
Кандидоз кожи складок
Кандидоз крупных складок, называемый также «кандидное интертриго» или «интертригинозный кандидоз», у взрослых поражает складки промежности, ягодичные, паховые и подмышечные, складки на животе и шее у тучных людей; у женщин часто встречаются поражения вульвы, кожи под молочными железами.
Кандидоз крупных складок
В начале заболевания в глубине складки появляется белесоватая полоска мацерированного рогового слоя. Здесь формируются поверхностные трещины и эрозии.
Сформировавшаяся эрозия имеет полициклические края, резко отграниченные от окружающей кожи и окаймленные белым ободком отслаивающегося эпидермиса.
Вокруг основного очага – эрозии – появляются «отсевы», представленные мелкими поверхностными пузырьками и пустулами. Вскрываясь, эти элементы превращаются в эрозии, также склонные к росту и слиянию. Поражения сопровождаются зудом. Ту же локализацию, что и кандидоз крупных складок, нередко имеют паховая эпидермофития и эритразма.
Кандидоз межпальцевых складок поражает кожу между пальцами, чаще на кистях. Синонимом кандидоза межпальцевых складок является межпальцевая дрожжевая эрозия (erosio blastomycetica interdigitalis). Первые элементы сыпи появляются на коже боковых поверхностей проксимальных фаланг пальцев. В результате мацерации образуется белая полоска отторгающегося эпидермиса, а затем – эрозия, обычно расположенная линейно вдоль складки. Границы эрозии четкие и окаймлены нависающей белесоватой бахромкой мацерированной кожи. Очаг поражения обычно не выходит за пределы основной фаланги и не распространяется на тыл кисти.
Наиболее часто межпальцевую эрозию наблюдают в самых узких третьей и четвертой межпальцевых складках. Как правило, преобладают двусторонние поражения или поражения правой кисти.
Субъективные ощущения включают зуд и жжение, в запущенных и осложненных бактериальной инфекцией случаях – боль. При вторичной пиококковой инфекции встречаются регионарные лимфадениты, лимфангит. Заболевание часто приобретает хроническое рецидивирующее течение.
Различать дрожжевые межпальцевые эрозии следует, прежде всего, с дисгидротической экземой на кистях, а на стопах – с поражениями, вызванными дерматофитами.
Кандидоз гладкой кожи
Кандидные поражения гладкой кожи могут быть следствием распространения процесса из области складок, или самостоятельно возникать в любом месте под компрессами, влажными повязками, при длительном приеме ванн. У женщин, кормящих грудью младенцев с молочницей полости рта, очаги поражения появляются в околососковой области. В этих случаях клиническая картина поражений напоминает таковую при кандидном интертриго складок: мелкие пузырьки и эритематозные папулы в начале заболевания, образование точечных эрозий, рост и слияние очагов, крупные эрозии с белесой бахромкой по краю. Течение заболевания острое, очаги склонны к разрешению после устранения провоцирующих мацерацию факторов. Сыпь сопровождается зудом. Дифференциальная диагностика таких поражений обычно проводится с микробной экземой.
Кандидоз кожи ладоней может протекать в двух формах. Одна из них, везикулопустулезная, встречается у детей и напоминает дисгидротическую экзему, проявляясь мелкими поверхностными пузырьками и пустулами на ладонях и ладонной поверхности пальцев, разрешается шелушением. Другая – гиперкератотическая форма – напоминает тилотическую экзему, проявляется умеренной гиперемией и подчеркнутым рисунком ладонных борозд, кожа которых приобретает бурый или коричневатый оттенок.
Течение заболевания хроническое, больных изредка беспокоит зуд. Как правило, при кандидозе ладоней наблюдаются также кандидная паронихия с онихомикозом или межпальцевые дрожжевые эрозии.
Для дерматофитного поражения ладоней, с которым приходится различать эту форму кандидоза, характерны не бурый, а белый цвет ладонных борозд и кольцевидное или пластинчатое шелушение, а также поражение ногтей кистей и стоп.
Жжение и зуд в области головки полового члена могут отмечаться уже через несколько часов после полового сношения. В легких случаях они длятся не более 1–2 суток и проходят, возобновляясь после очередного сношения. Отмечается умеренная гиперемия, легкое поверхностное шелушение. Выделения встречаются редко.
На коже головки и крайней плоти могут появляться папулы, превращающиеся в поверхностные пустулы и пузырьки, а затем – в характерные округлые эрозии, окаймленные белой полоской мацерированного эпидермиса, при слиянии имеющие полициклические очертания. На поверхности этих элементов может отмечаться беловатый налет. Образование эрозий происходит чаще всего на соприкасающихся участках кожи головки и внутреннего листка препуциального мешка. На внутреннем листке крайней плоти можно наблюдать белесоватый псевдомембранозный налет.
Со временем процесс может распространяться на кожу полового члена, паховых складок. В тяжелых случаях наблюдаются стойкие, длительно сохраняющиеся эрозии, изъязвления, инфильтрация и трещины крайней плоти, развитие фимоза. У больных сахарным диабетом описаны острые (молниеносные) формы кандидного баланопостита, протекающие с выраженным отеком головки, трещинами и изъязвлениями.
Кандидная аллергия при поверхностном кандидозе
К так называемым Candida–микидам, или «кандидидам» относят случаи кожной сыпи, обусловленной реакциями гиперчувствительности к антигенам Candida spp. В отличие от истинного кандидоза кожи, в высыпаниях при Candida–микидах не обнаруживают элементов гриба. В связи с этим диагностические критерии Candida–микидов представляются неясными, поскольку кандидная колонизация и даже кандидоз кожи или внутренних органов, наблюдаемый одновременно с микидами, не исключают возможности развития аллергических реакций к другим аллергенам. Надежным критерием может считаться разрешение сыпи при эрадикации Candida spp., излечении кандидоза другой локализации.
К проявлениям кандидных микидов относили сыпи, напоминающие себорейную, микробную и дисгидротическую экзему, крапивницу, кольцевидную эритему, дерматиты.
Одной из форм аллергических реакций на кандидную колонизацию считают зуд в области выходных отверстий кишечной трубки, половых органов (т.е. в области рта, заднего прохода, влагалища). Зуд в области заднего прохода (pruritis ani) при ассоциации с кандидной колонизацией кишечника может сочетаться с бессимптомным или манифестным кандидозом прямой кишки, трещинами и мацерацией у анального отверстия. В настоящее время преимущественно кандидная этиология pruritis ani оспаривается, некоторые авторы указывают на ассоциацию зуда и с другими микробами, в частности, с дерматофитами.
Сенсибилизация к антигенам Candida (независимо от кожных проявлений кандидной аллергии) нередко сопровождает хронические формы кандидоза. Так, комплексное изучение показателей сенсибилизации к антигену C. albicans у данных больных выявило достоверно более частую по сравнению с контрольными группами встречаемость реакций по I, II и IV типам гиперчувствительности. При этом изменения параметров сенсибилизации по I типу не коррелировали с наличием атопического анамнеза. Данный показатель прямо коррелировал с наличием зуда, обратно – с положительным НСТ–тестом и наличием бактериальной инфекции. Это можно расценивать, как особенность реакции макроорганизма и, в немалой мере, как свидетельство Th2 профиля иммунореактивности и неэффективного фунгицидного ответа макроорганизма. Гиперчувствительность II типа (реакции антителозависимой клеточной цитотоксичности) прямо коррелировала с наличием паронихии, хронической дерматофитии, повышенным содержанием В-лимфоцитов, ранней активацией Т-лимфоцитов у больных хроническим кандидозом на фоне APECED.
Для кандидной паронихии в целом характерны хроническое волнообразное течение, умеренные воспалительные явления, отсутствие боли или слабая болезненность. Описаны случаи острой кандидной паронихии, однако остается неясным, что чаще является причиной острых явлений – Candida spp. или вторично присоединяющиеся бактерии.
Кандидной паронихией наиболее часто поражаются средний и безымянный пальцы правой руки и средний палец левой руки. С меньшей частотой поражаются мизинец и указательный палец, еще реже – большой. Вовлечение всех пальцев на руке или обеих руках встречается реже, а паронихия на ногах – крайне редко.
В начале заболевания кожа ногтевого валика или окружающая его краснеет, истончается, рисунок ее сглаживается. Валик припухает, край его становится закругленным или подрытым, ногтевая кожица исчезает. По краям валика можно наблюдать трещины, на внутренней (становится видной при удалении прилегающей ногтевой пластинки) или наружной его стороне – эрозии. Появляются болезненность или слабые боли пульсирующего характера. В борозде под ногтевым валиком образуется гнойничок, вызывающий болезненность при надавливании. При надавливании на валик из–под него может появляться скудное беловато–желтое гнойное отделяемое.
Со временем воспалительные явления стихают, пропадают боли, исчезают или становятся мало заметными припухлость и гиперемия. На коже валика наблюдают мелкопластинчатое шелушение, особенно выраженное по краям. Отсутствие ногтевой кожицы также указывает на заболевание, продолжающееся в хронической стадии.
О длительности и волнообразном характере течения паронихии свидетельствуют изменения поверхности ногтевой пластинки. Характерно появление чередующихся поперечных, параллельных луночке и свободному краю ногтя борозд и возвышений, иногда называемых линиями Бо (Beau). Количество борозд и их глубина в общем соответствуют числу и интенсивности обострений паронихии.
Онихомикоз, вызванный Candida spp., обычно представлен проксимальной формой, реже – дистальной.
Проксимальная форма кандидного онихомикоза, как следствие паронихии, начинается с потускнения и помутнения ногтевой пластинки у проксимального края, обычно у одного из ее углов. Вскоре ногтевая пластинка на этом участке становится ломкой, крошится, приобретает желтовато–коричневый или бурый цвет. По мере роста ногтя у его латерального края образуется полоска измененной ногтевой пластинки. Ноготь выглядит как бы обрезанным сбоку. Помимо проксимально–латерального типа поражения, наблюдается и проксимальный тип с вовлечением пластинки по всей ширине.
При дистальной форме кандидного онихомикоза наблюдается изменение цвета ногтевой пластинки у ее свободного края. Со временем пластинка становится ломкой, рыхлой, приподнимается за счет подногтевого гиперкератоза. Дистальную форму кандидного онихомикоза наблюдают чаще у больных с расстройствами периферического кровообращения, синдромом Рейно, существующими заболеваниями кожи (экзема, псориаз и др.).
Клиническая картина дистальной формы кандидоза ногтей напоминает таковую при более вероятном дерматофитном поражении. Последнее всегда необходимо исключать с помощью лабораторной диагностики. Для редкой проксимальной формы онихомикоза, вызванной дерматофитами, не характерна паронихия, но типично появление белых пятен под ногтевой пластинкой.
Описанные ранее при хроническом кандидозе кожи тотальные дистрофические онихомикозы и паронихии с поражением всех пальцев, сопровождающиеся изменениями концевых фаланг в виде барабанных палочек, в наши дни встречаются редко. По нашим наблюдениям, в современной картине поражений ногтей при хроническом кандидозе кожи преобладают паронихии I–III пальцев кисти, которым предшествует травма ногтя, а на ногах онихомикозы чаще всего вызываются дерматофитами.
Лечение поверхностного кандидоза
Препараты для местной этиотропной терапии кандидоза делятся на антисептики и антимикотики. Антимикотики – полиеновые антибиотики и имидазолы – назначают в форме растворов, аэрозолей, гелей, капель, обычных и жевательных таблеток. Ранее в нашей стране выпускались также карамели с декамином 0,15 и защечные таблетки леворина 500 000 ЕД. За рубежом сейчас выпускаются карамели с имидазольными производными.
К полиеновым антимикотикам местного действия, используемым в лечении орофарингеального кандидоза относятся нистатин, леворин, натамицин и амфотерицин. К имидазольным производным – миконазол, эконазол, клотримазол и другие. В России из местных форм имидазолов имеется раствор клотримазола (Кандид).
Если в распоряжении врача имеются только препараты в формах, не приспособленных специально к использованию при кандидозе полости рта, то их следует адаптировать самостоятельно. В противном случае (например, если таблетки нистатина проглатываются) препарат расходуется напрасно.
Необходимо объяснить больному, что любой препарат для местного лечения должен как можно дольше оставаться в полости рта. Таблетки нистатина следует разжевывать и долго держать кашицу во рту, но лучше приготовить из них суспензию. Неприятный вкус суспензии можно ослабить, добавив до 50% сахарозы. Растворы и суспензии дольше задерживаются в полости рта, если назначать не орошения, а компрессы с пропитанной ими ватой. Мы рекомендуем также использовать любые противогрибковые мази (лучше с 2% содержанием активного вещества), нанесенные между двумя слоями ваты и помещенные за щеку (сэндвич–аппликация).
Продолжительность лечения острых форм местными антимикотиками составляет обычно 2–3 нед, антисептиками – несколько дольше. Рекомендуется проводить лечение до исчезновения жалоб и клинических проявлений, а затем в течение еще 1 нед (в любом случае – не менее 2 сут).
Антисептики с противогрибковым действием обычно назначают в форме смазываний или полосканий. Более эффективно использование современных антисептиков – 0,12% хлоргексидина биглюконата или 0,1% раствора гексетидина (Гексорал, выпускается также в форме аэрозоля). Полоскания проводятся в течение 30–60 сек 10–15 мл любого из этих растворов дважды в день после приема пищи. Аэрозоль наносят в течение 1–2 сек. В отличие от полосканий с антимикотиками растворы антисептиков нельзя проглатывать.
Предпочтение антисептикам отдается также при хронических формах кандидоза, стоматите от зубных протезов, заедах, поскольку при этих формах заболевания предполагается роль смешанной инфекции и микробных ассоциаций.
При кандидных заедах средством выбора являются мази, содержащие противогрибковое (лучше еще и антибактериальное) средство и одновременно кортикостероидные гормоны. К таковым относятся кандид–Б, тридерм, лоринден С, лотридерм, пимафукорт, микозолон, травокорт.
Системная терапия назначается, как правило, только при определенных показаниях (хронические и тяжелые формы, предрасполагающие состояния, сочетание с кандидозом других локализаций, неэффективность местной терапии и др.). Это определяется тем, что несмотря на наиболее высокую эффективность, системная терапия имеет и недостатки, прежде всего возможность развития устойчивости и большие затраты на лечение. При дозах, обычно назначаемых при кандидозе полости рта, побочные и токсические эффекты отмечаются редко, за исключением непрерывного длительного лечения хронических форм заболевания. Повторим, что за исключением флуконазола, итраконазола и кетоконазола все остальные пероральные антимикотики относятся к местным средствам лечения кандидоза.
Средством выбора в системной терапии кандидоза полости рта считается флуконазол. Его назначают при кандидозе (при отсутствии иммунодефицита) по 50–100 мг/сут: в первый день – 100 мг, затем по 50 мг в течение 10 дней. Итраконазол назначают по 100–200 мг/сут в течение 7–10 дней, кетоконазол по 200–400 мг/сут.
При развивающейся устойчивости C. albicans дозу системного препарата повышают (в случае флуконазола до 400–800 мг/сут). В ряде случаев, в частности, при перекрестной устойчивости к азолам, назначают парентеральный амфотерицин по 0,5–0,7 мг/кг/сут в течение 1 нед.
При частых рецидивах возможно назначение пульс–терапии флуконазолом, от 150 мг однократно в неделю. Интермиттирующие схемы позволяют снизить устойчивость или значительно отсрочить ее развитие.
Для профилактики рецидивов при любом из показаний к системной терапии можно использовать разные антимикотики и антисептики, лучше в форме полосканий или пастилок/карамелей.
Основные профилактические рекомендации для больных хроническими формами кандидоза полости рта: тщательно полоскать рот после каждого приема пищи (для полосканий можно использовать воду, 2–3% раствор питьевой соды, слабый раствор марганцовокислого калия); чистить зубы пастами, содержащими противомикробные добавки; соблюдать рекомендации по ношению зубных протезов; провести лечение кариеса, периодонтита, других заболеваний полости рта.
В лечении кандидоза кожи можно выделить три основных направления. Первое и наиболее популярное – уничтожение возбудителей в очаге поражения. Об остальных двух направлениях, необходимых для излечения, врачи нередко забывают. Одно из них – уничтожение эндогенного источника возбудителя в кишечнике или мочеполовых путях. Другое – коррекция состояний, предрасполагающих к кандидному интертриго.
Первая задача – элиминация возбудителя в кожном очаге – достигается при назначении местных средств – антимикотиков или антисептиков. Проверенные временем, простые и доступные средства – спиртовые или водные (последние лучше для крупных складок) растворы анилиновых красителей: метиленовой синьки (2–3%), бриллиантовой зелени (1%), жидкость Кастеллани, мази и пасты, содержащие 10% борной кислоты. Применяются также 2% водный раствор резорцина, 0,25% раствор нитрата серебра, 0,1% раствор риванола. Из местных антимикотиков можно использовать практически любые, вне зависимости от класса соединения (в т.ч. морфолины и аллиламины), в форме 1–2% кремов, мазей, растворов. Как местные антисептики, так и некоторые антимикотики, в частности, производные имидазола, привлекательны широким спектром действия, включающим бактерии. Комбинированные средства, содержащие антимикотик вместе с антисептиком или антибиотиком и, как правило, стероидным гормоном, следует использовать при наличии в очаге воспалительных явлений, часто обусловленных присоединением бактериальной флоры.
Наружные средства применяют до полного разрешения кожных очагов, а затем еще в течение 1 нед.
Вторая задача – элиминация кишечного или мочеполового резервуара Candida spp. – обычно достигается назначением специальных местных средств: внутрь при кандидном дисбактериозе кишечника и в форме свечей или спринцеваний при кандидозе влагалища. При дисбактериозе кишечника средствами выбора являются: нистатин, назначаемый в таблетках по 1–2 млн ЕД/сут, или натамицин по 0,4 г/сут (детские дозы составляют половину от указанных). Продолжительность лечения 1–2 нед.
Назначение системных противогрибковых препаратов приводит к повсеместному уничтожению возбудителя как в кожных очагах, так и во всех его резервуарах вне кожи. Флуконазол назначают по 150 мг однократно, при торпидном течении – по 150 мг/сут один раз в неделю в течение 2–3 нед. Итраконазол назначают по 100 мг/сут в течение 2 нед или по 400 мг/сут в течение 7 дней. Кетоконазол назначают по 200 мг/сут в течение 1–2 нед. Целесообразность назначения системных антимикотиков определяется эффективностью предшествующей терапии, состоянием больного, включая сопутствующие заболевания, противопоказаниями к назначению конкретных средств и лекарственной совместимостью, мотивацией пациента, желающего как можно скорее избавиться от проявлений болезни, а также доступностью препаратов. Начинать лечение кандидоза кожи в большинстве случаев приходится не с системных препаратов.
Третья задача – коррекция предрасполагающих состояний – заключается в лечении заболеваний (например, сахарного диабета), осложнением которых является кандидоз складок. Необходимо устранение местных факторов, провоцирующих интертриго: при межпальцевых эрозиях – защита кожи рук перчатками во время работы; гигиена складок тела с использованием подсушивающих присыпок, лосьонов, паст – при кандидозе крупных складок. Первую и третью задачи можно сочетать, добавляя к цинковой пасте любое противогрибковое средство в форме мази или крема, либо порошок нистатина (100 000 ЕД на 1 г).
Кандидный баланит и баланопостит в целом можно лечить по таким же принципам, как и вульвовагинальный кандидоз. Местное лечение баланопостита включает туалет головки и препуциального мешка, ванночки со слабыми растворами антисептиков: перманганата калия, 2% раствора соды, 1% раствора борной кислоты 1 раз в день. Местные антимикотики в форме крема применяют 1–2 раза в день в течение 2 нед.
Из системных средств предпочтение следует отдавать однократному назначению флуконазола в дозе 150 мг, при хронических рецидивирующих и персистирующих формах рекомендуются повторные курсы системной терапии.
Тактика лечения кандидной паронихии зависит от стадии течения процесса (острая или хроническая), выраженности воспалительных явлений, изменений ногтевой пластинки, наличия кандидоза кожи или слизистых оболочек, успеха предшествующей терапии.
Принципиальным является вопрос о назначении системной терапии. Системные препараты (итраконазол, кетоконазол и флуконазол) мы рекомендуем назначать при онихомикозе, а именно при постоянных изменениях ногтя в виде онихолизиса и гиперкератоза. Поскольку при паронихии развивается проксимальная форма онихомикоза, сочетание паронихии и онихомикоза всегда является показанием к системной терапии.
Необходимость назначения системных средств объясняется не только вовлечением ногтевой пластинки, ибо Candida spp., как правило, неспособны к агрессивному росту в ней и самостоятельному поддержанию процесса. Сохраняющийся при росте пластинки онихомикоз свидетельствует о сохранности и стойкости очага инфекции под ногтевым валиком.
По этой же причине показанием к системной терапии можно считать и постоянные изменения пластинки в виде волнообразных поперечных борозд, которые говорят о хронической рецидивирующей форме заболевания независимо от онихомикоза. Сочетание паронихии с кандидозом кожи или слизистых оболочек мы также считаем показанием к системной терапии. В этом случае только местная терапия будет трудоемкой и не гарантирует ни клинического излечения, ни элиминации источника инфекции.
При свежей паронихии или ее обострении, наличии воспалительных явлений назначают местную терапию. Горячие ванночки с содой, 3% раствором борной кислоты, марганцовокислого калия помогают размягчить части ногтя для их последующего удаления и чисток, способствуют лучшему проведению антимикотиков, а входящие в их состав антисептики действуют на присоединяющуюся бактериальную флору.
После ванночек можно назначить любое противогрибковое средство. Зарубежные авторы предлагают длительное (до полугода) назначение местных антимикотиков – азольные средства, аллиламины, циклопирокс или аморолфин. Мы предпочитаем длительной местной терапии короткий курс системных антимикотиков. Флуконазол назначают по 150 мг один раз в неделю в течение 2–6 нед. Итраконазол назначают по 200–400 мг/сут в течение 1 нед, или двумя трехдневными курсами по 200 мг/сут с интервалом в 1 нед. Кетоконазол лучше назначить по 200 мг/сут в течение 2 нед. Системную терапию можно сочетать с лечением местными антисептиками или противогрибковыми средствами.
Простые и доступные местные средства для лечения паронихии – растворы анилиновых красителей (наиболее широко применяется 1% бриллиантовая зелень), жидкость Кастеллани, йодная настойка. При острой стадии паронихии ногтевые валики смазывают растворами антисептиков 2–3 раза в день в течение 1–3 нед.
При выраженных воспалительных явлениях можно назначить аппликации чистого ихтиола, кортикостероидные мази, желательно комбинированные с антисептиками или антимикотиками (например, лоринден С, тридерм). Кроме того, в отдельных случаях можно назначить внутрь нестероидные противовоспалительные препараты.
При паронихии, сочетающейся с онихомикозом, когда принято решение о назначении только местной терапии, после ванночек удаляют размягченные пораженные части ногтевой пластинки. С той же целью используют отслойку по Ариевичу, уреапласт, комбинированный противогрибковый пластырь микоспор, нанося их на ноготь на 2 суток, после чего выполняют чистку, обнажая ногтевое ложе.
При проксимальной форме онихомикоза флуконазол назначают по 150 мг/сут в течение 4–6 мес. Итраконазол назначают по 400 мг/сут (на два приема) двумя однонедельными курсами пульс–терапии с межкурсовым интервалом в 3 недели. Кетоконазол назначают по 200 мг/сут в течение 2–4 мес, продолжительность терапии рассчитывается с помощью индекса КИОТОС.
При проксимальной форме
При дистальной форме кандидного онихомикоза терапевтическое решение также принимают, ориентируясь по индексу КИОТОС. При значениях клинического индекса менее 2, или при КИОТОС менее 3, выбирают местную терапию, включающую удаление поврежденных частей ногтевой пластинки и назначение местных антимикотиков. При значениях, превышающих указанные, назначают системную терапию. Ее дозы соответствуют, а сроки обычно не превышают таковые для проксимальной формы.
1. Антоньев А. А., Бульвахтер А. А., Глазкова Л. К., и др. Кандидоз кожи и слизистых оболочек.– М.: Медицина.– 1985.
2. Ариевич А. М., Степанищева З. Г. Кандидамикозы. М.: Медицина. – 1965.
3. Марченко А. И., Руденко М. М. Кандидозы слизистой оболочки полости рта.– Киев: Здоров’я. – 1978.
4. Потапова С. Н. Дрожжевая паронихия и онихия.– Л.: Медгиз.– 1962.
5. Сергеев А. Ю., Сергеев Ю. В. Кандидоз: природа инфекции, механизмы агрессии и защиты, диагностика и лечение. – М.: Триада–Х. – 2000.
6. Сергеев Ю. В., Сергеев А. Ю. Онихомикозы: грибковые инфекции ногтей. М.: Гэотар.– 1998.
7. Степанова Ж.В. Грибковые заболевания. – М.: Крон–Пресс. – 1996.