гланды опухли что это
Увеличенные миндалины без температуры
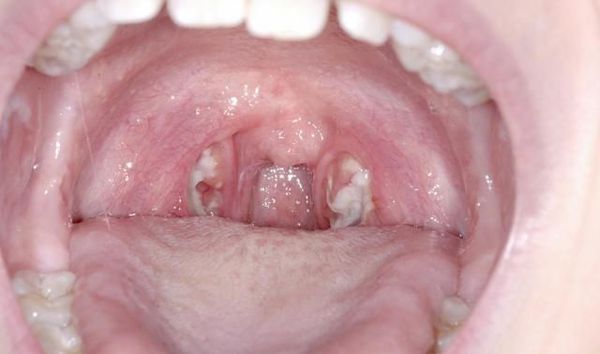
В некоторых случаях миндалины могут увеличиваться без температуры. Увеличенные миндалины без температуры требуют такого же внимания и лечебного подхода во избежание развития осложнений.
3.11 (Проголосовало: 27)
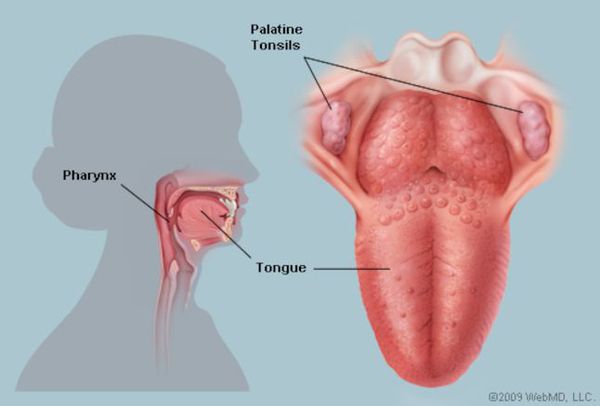
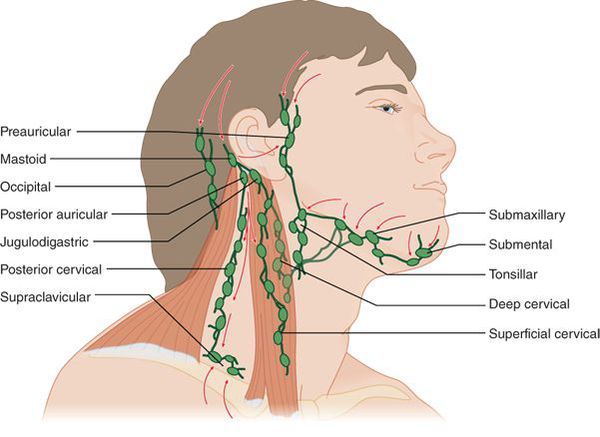
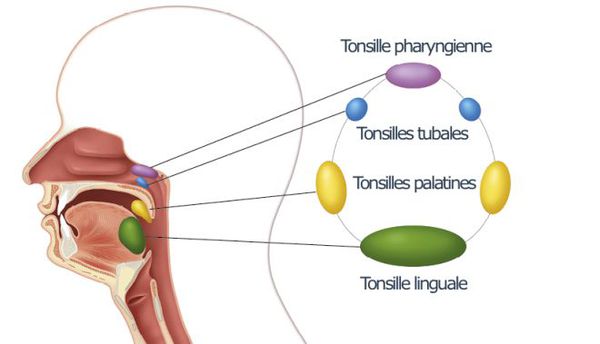
Миндалины (гланды) – это важный орган иммунной системы человека, участвующий в защите организма от вредоносных носителей и препятствующий их распространению. Их главная задача – определить патогенные микроорганизмы и выработать антитела для борьбы с ними.
Сами по себе увеличенные гланды – это не заболевание, а симптом. Они могут увеличиваться:
Обычно эти процессы сопровождаются повышением температуры, но в некоторых случаях миндалины могут увеличиваться без её повышения. Часто это заставляет оттягивать визит к врачу, так как именно температура считается маркером болезни. Но увеличенные миндалины без температуры требуют такого же внимания и лечебного подхода во избежание развития осложнений.
При каких состояниях миндалины могут быть увеличены без повышения температуры?
Без повышения температуры миндалины могут воспаляться из-за:
Особенности состояния при увеличенных гландах без температуры
Даже при нормальной температуре тела, но при наличии патологических процессов в организме, человек может чувствовать себя совершенно нездорово. Воспаление миндалин без температуры, независимо от причин, может мешать нормальному образу жизни и сопровождаться:
Лечение увеличенных миндалин без температуры
Перед назначением лечения нужно установить причину воспаления миндалин.
Если причиной явилось инфекционное или грибковое поражение, то пациенту назначается курс антибактериальной терапии, обработка горла и слизистых специальными препаратами, вливания в гортань, промывания миндалин, прием витаминных комплексов для поддержки иммунитета.
При неэффективности консервативного лечения может быть назначена операция тонзилэктомия – хирургическое удаление миндалин. Чаще всего это показание для лечения хронического тонзиллита, протекающего с токсико-аллергическими проявлениями и серьезно мешающего комфортной жизнедеятельности человека.
Если опухание гланд связано с внешними факторами – курением, работой в неподходящих условиях, атаками аллергенов, врач посоветует коррекцию образа жизни или окружающих условий, прием поддерживающих средств.
Профилактика
Чтобы не допустить патологического увеличения миндалин нужно придерживаться следующих рекомендаций:
Паратонзиллит
Диагностика паратонзиллита
Паратонзиллит напрямую связан с вирусным воспалением, сопровождающимся повышением температуры тела, переменным кашлем, выделениями из носа и проблемы с глотанием пищи. Самым опасным фактором данного заболевания является возникновение гнойного воспаления. Этот процесс называют перитонзиллярного абсцесса. Поэтому самым важным нужно правильно поставить диагноз, подобрать лечение и не допустить до осложнений, которые лечатся только хирургическим вмешательством.
Паратонзиллит — это обостренное заболевание, которое идет бок о бок с воспалением горла или воспалением миндалин и глотки. Инфекция проникает в рыхлые ткани вокруг мембран и имеет только односторонний процесс с такими симптомами:
Абсцесс появляется, когда в перитонзиллярных тканях образуется пузырек, который наполняется гноем. Он имеет свойство появиться сразу через пару дней заболевания или быть причиной обострения болезни. У кого значительно понижен иммунитет, абсцесс может образоваться в течение 24 часов. В основном он характерен для одной стороны горла, однако известны случаи появления паратонзиллярного абсцесса на обеих сторонах глотки.
Паратонзиллит. Клинические симптомы

Значительные признаки паратонзиллита
Болезнь может начаться внезапно. А абсцесс появляется через пару дней после того, как началось значительное обострение с сильными симптомами:
Если пузырьки сами прорываются, то сопровождается заметное улучшение, признаком взрыва будет примесь гноя в слюне. Абсцесс не стоит запускать и необходимо в срочном порядке провести операцию по вскрытию для дальнейшего выздоровления.
Паратонзиллит. Диагностика и лечение болезни
Чтобы провести точный и эффективный осмотр используются такие методы как:
Иногда, в особенных случаях, может потребоваться точная диагностика. Тогда пациента направляют на ультразвуковое исследование, компьютерную томографию горла и всей шеи.
Лечение заболевания паратонзиллит
Паратонзиллит обычно проходит в течение 48 часов с помощью немедленной терапии (например, пенициллин, 2 миллиона единиц, внутривенно, каждые 4 часа или 1 г перорально 4 раза в день). А также альтернативами методами являются цефалоспорины первого поколения или клиндамицин. В дальнейшем назначают антибиотики узкого спектра действия на 10 дней.

Что такое ангина? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Ангина (от латинского «angile» — давить, сжимать) — острое инфекционное заболевание, вызываемое исключительно бета-гемолитическим стрептококком группы А, который поражает лимфоидный аппарат глотки. Клинически характеризуется синдромом общей инфекционной интоксикации, острым тонзиллитом и углочелюстным лимфаденитом.
Этиология (причина ангины)
Впервые стрептококк был обнаружен т. Бильротом в 1874 году.
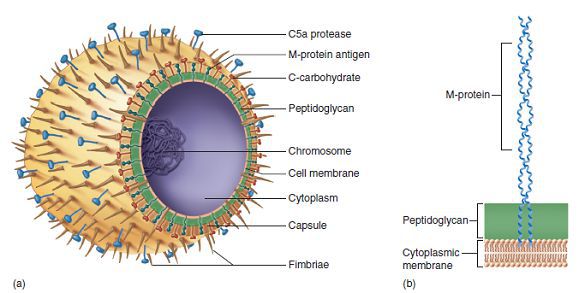
Стрептококки являются неподвижными грамположительными бактериями. Они располагаются парами, цепочками. Их таксономическое деление основано на различиях строения А-липополисахарида (обеспечивает сродство к соединительной ткани).
Строение стрептококка:
При реакции организма на разные типы стрептококков выделяют однородный иммунитет (стойкий полииммунитет), который защищает от заражения, а также моноиммунитет (обусловленный бактериальными типоспецифичными М-антигенами), который не предохраняет от заболевания другими типами.
Возбудитель чувствителен к высыханию, погибает при нагревании до 60°C за 30 минут, высокочувствителен к антибиотикам пенициллинового и цефалоспоринового рядов. Стрептококки размножаются на кровяном агаре (вызывают гемолиз эритроцитов), могут расти в молочных продуктах, мясном фарше и салатах. [2] [3] [4]
Эпидемиология
Антропоноз. Источник инфекции — больные ангиной, скарлатиной и другими формами стрептококковой инфекции (бета-гемолитический стрептококк группы А) и носители стрептококка.
Механизм передачи: аэрозольный (путь передачи воздушно-капельный), возможен алиментарный (связанный с неполноценным питанием) и контактный пути передачи, особенно у детей раннего возраста.
Восприимчивость к инфекции высокая, сезонность осенне-зимняя. Значительную роль в распространении заболевания имеет повышенная скученность населения. [1] [3] [5]
Факторы риска
Чаще всего ангиной заболевают:
Симптомы ангины
Инкубационный период — до 2-х суток. Начало острое.
Повышение температуры, озноб и общая утомляемость
Первые признаки ангины — повышение температуры тела до 38-40°C, озноб, слабость и потливость. Лихорадка постоянного типа. ЧСС соответствует температуре тела. Кожа лица гиперемирована, глаза блестят.
Головные боли и ломота в мышцах
При ангине появляется головная боль (тупая, без чёткой локализации) и выраженная ломота в мышцах и суставах.
Боли в горле
В первые сутки заболевания боли в горле проявляются при глотании, затем переходят в постоянное проявление и могут отдавать в ухо.
Увеличение и болезненность лимфатических узлов
Увеличиваются углочелюстные лимфоузлы, становятся очень болезненными, плотноэластической консистенции, не спаяны между собой и окружающими тканями.
Очень характерными являются данные, получаемые при фарингоскопии:
Основные проявления тонзиллитов
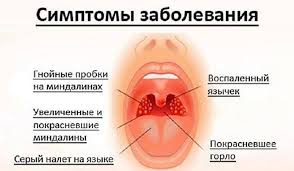
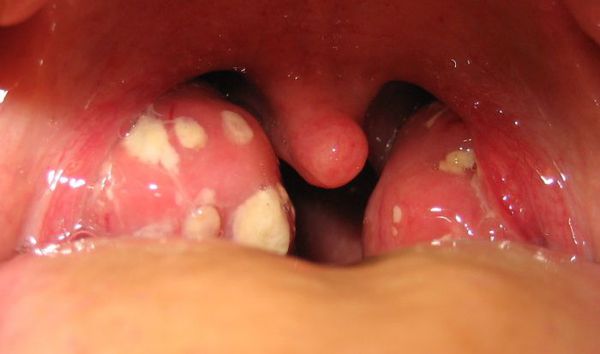
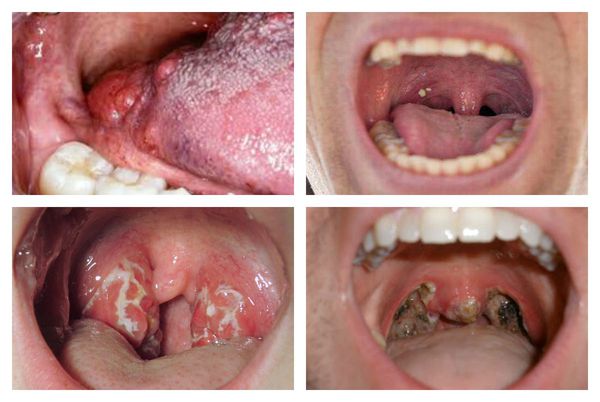
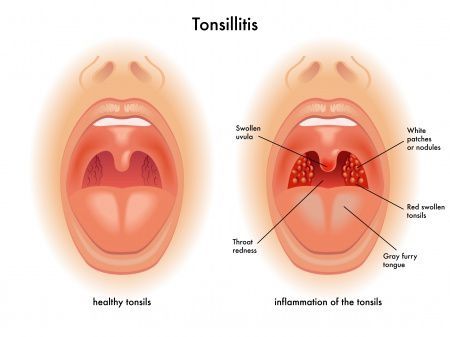
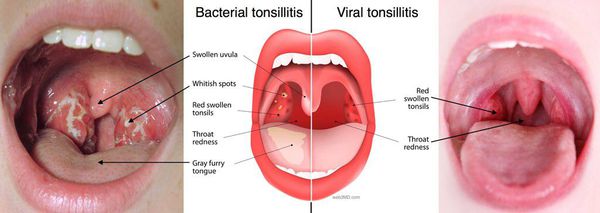
Увеличение и покраснение миндалин. Миндалины отёчные, красного цвета («сочные»), что соответствует катаральному тонзиллиту. Обычно эту стадию заболевания не распознают (не успевают) и яркая визуализация наступает на вторые сутки заболевания, когда в ткани миндалин образуются фолликулы белого цвета, размерами 2-3 мм, возвышающиеся над поверхностью ткани миндалин — развивается фолликулярный тонзиллит.
С третьего дня в лакунах появляется отделяемое жёлто-белого цвета (гной) — фолликулярно-лакунарный тонзиллит.
Как выглядит горло при ангине:
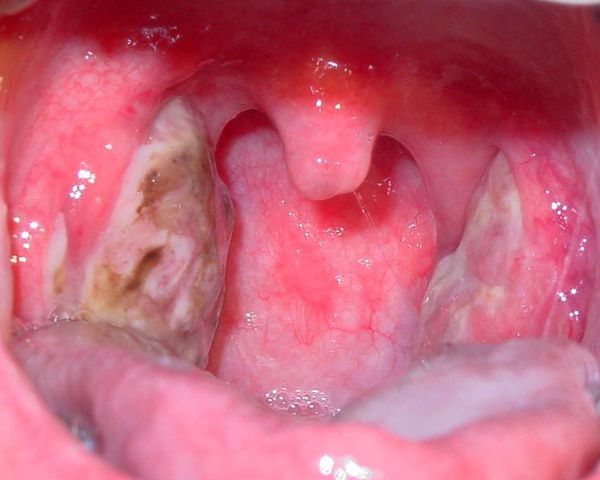
Далее при тяжёлых формах возникает некротический тонзиллит: тёмно-серый цвет миндалин, после отторжения гнойно-некротических масс остаются дефекты ткани.
Необходимо помнить, что гнойный налёт при ангине не распространяется за пределы миндалин, легко снимается, не тонет в воде — появление каких-либо других вариантов течения является поводом для сомнения в диагнозе. [2] [3] [5] [6]
Флегмонозный тонзиллит
Флегмонозный тонзиллит — наиболее тяжёлая форма ангины. Характеризуется развитием в ткани миндалин чаще одностороннего гнойного очага без чётких границ. Резко усиливается интоксикация, возникает выраженная болезненность на стороне поражения и отёк, становится сложно открыть рот. Заболевание требует срочного хирургического лечения.
Язвенно-плёнчатая форма тонзиллита
При язвенно-плёнчатой форме ангины возникают изъязвления на поверхности ткани миндалин, сильная болезненность и налёт, который легко снимается шпателем.
Как протекает вирусная и герпесная ангина
«Вирусные ангины» не имеют ничего общего с классической стрептококковой ангиной. Они являются лишь отдельными синдромами при вирусных заболеваниях: аденовирусной, цитомегаловирусной и энтеровирусной (герпангина) инфекции и множестве других. Термин «ангина» применим только к заболеваниям, вызванным бета-гемолитическим стрептококком группы А. Все остальные воспаления ткани миндалины следует называть острым или хроническим тонзиллитом.
По этой причине выделять герпетическую ангину, ангину при дифтерии, гриппе, скарлатине и инфекционном мононуклеозе некорректно.
Как протекает ангина у детей
У детей симптомы ангины более выражены, чем у взрослых. Сильнее интоксикация, ребёнок вялый, отказывается от еды, возможны боли в животе, сильные головные боли, тошнота и рвота.
При каких симптомах ангины стоит бить тревогу
Когда обратиться к врачу:
Патогенез ангины
Ворота инфекции — лимфоидные образования кольца Пирогова — Лангханса. Происходит проникновение в них стрептококков, воспалительная реакция и дальнейшее распространение возбудителя, его токсинов и продуктов распада бактерий и клеток организма по лимфатическим путям в углочелюстные лимфоузлы (углочелюстной лимфаденит).
При благоприятном течении этим процесс ограничивается. При барьерной недостаточности стрептококки проникают в околоминдаликовую клетчатку (паратонзиллит, паратонзиллярный абсцесс), вызывают токсическое поражение всего организма. При проходе через слуховую трубу в среднее ухо возбудитель способен вызвать развитие отита и синусита. Достаточно редко при выраженном иммунодефиците развивается сепсис.
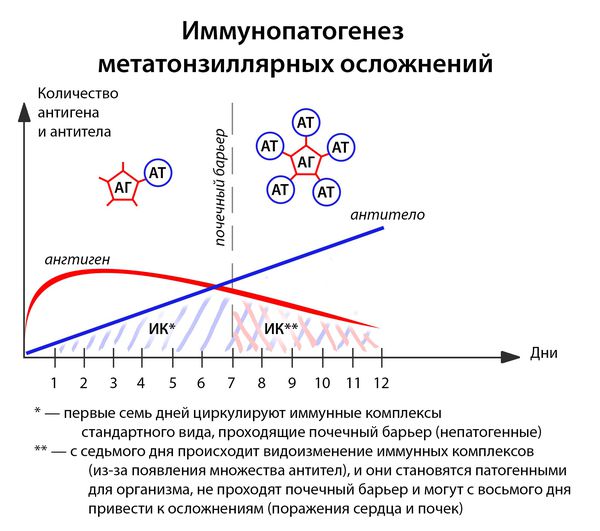
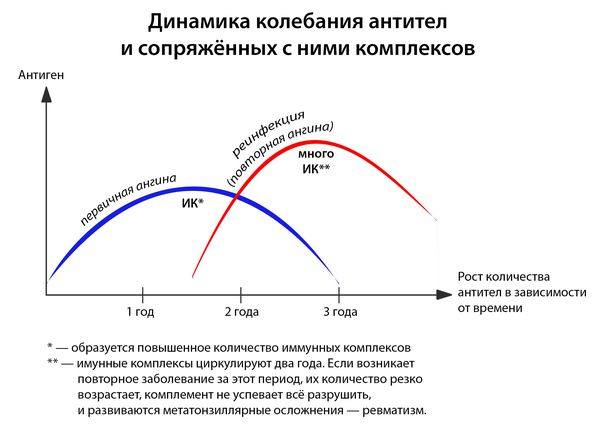
В ответ на проникновение бактериальных антигенов в организме больного образуются антитела, которые при взаимодействии с антигенами образуют циркулирующие иммунные комплексы антиген-антитело (АГ-АТ). В норме они разрушаются путём фагоцитоза, комплементом и не вызывают иммунопатологических реакций. Однако бывают ситуации, когда механизмы элиминации не срабатывают.
Иммунные комплексы оседают на базальной мембране сосудов (почек) и разрушают её. Далее происходит разрушение подлежащей соединительной ткани. Условиями для этого являются:
Иммунитет развивается с третьего дня: макрофаги подготавливают антигены, образуется суперантиген, и лишь затем передают его Т- и В-лимфоцитам, вырабатывающим специфические антитела. [1] [3] [4]
Классификация и стадии развития ангины
По степени тяжести ангина бывает:
По клинической форме:
По характеру воспаления миндалин:
Осложнения ангины
Осложнения ангины включают пара и метатонзиллярные процессы.
В острый период могут возникнуть:
В период выздоровления:
Диагностика ангины
Подготовка к посещению врача
При повышении температуры свыше 37,5 °С, сильной и мучительной боли в горле, болезненности углочелюстных лимфатических узлов и выраженной интоксикации нужно как можно скорее посетить терапевта. Специальная подготовка для этого не требуется.
Лабораторная диагностика
К методам лабораторной диагностики относятся:
Дифференциальная диагностика
Боли в горле и повышение температуры тела являются достаточно частыми симптомами множества заболеваний, поэтому вопросы отличия ангины от других патологий являются основополагающими в практике любого врача:
Как отличить ангину от ОРЗ или фарингита
При остром респираторном заболевании поражается не паренхима миндалин, а в основном слизистая оболочка ротоглотки и других отделов респираторного тракта, отсутствует углочелюстной лимфаденит. При фарингите затрагиваются поверхностные слои гортани (слизистая оболочка).
Лечение ангины
Как долго лечится ангина
При применении антибактериальной терапии лихорадка и болевой синдром уменьшаются в течение 48-72 часов от момента начала приёма лекарств.
Режим и диета. Рекомендации и противопоказания для заболевших
Лечение осуществляется в домашних условиях, тяжёлые и осложнённые формы ангины лечатся в стационаре.
Режим палатный, диета — общий стол, при выраженном болевом синдроме показана механически и химически щадящая пища, обильное питьё.
Народные методы терапии. Лечение ангины народными способами и средствами недоказательной медицины недопустимо — это опасно для жизни и здоровья.
Антибиотики — лекарства для лечения ангины
Несмотря на длительное и широкое применение антибактериальных препаратов первого поколения бета-гемолитический стрептококк остаётся высокочувствителен к пенициллиновой и аминопенициллиновой группе антибиотиков, которые и являются препаратами первого выбора терапии — к концу вторых суток применения антибиотиков возбудитель уже погибает. При невозможности использования препаратов данных групп возможна замена на цефалоспориновый или макролидный ряд антибиотиков.
Уход на дому
При лечении ангины на дому первые три дня показано активное ежедневное наблюдение врача в целях своевременного выявления развития осложнений и исключения дифтерии зева.
В качестве патогенетической и симптоматической терапии широко используется:
Основа лечения ангины — это высокоэффективная антибактериальная терапия. Поэтому применение трав, снимающих боль в горле, и ингаляций при болезни являются лишь вспомогательными. Противогрибковые препараты и компрессы при патологии не используются.
Выписка больных
Выписка пациентов осуществляется не ранее семи дней нормализации температуры тела при условии нормальных анализов крови, мочи и ЭКГ. [2] [3] [6]
Лечение гнойной ангины
В большинстве случаев ангина — это гнойно-воспалительное заболевание, которое требует скорейшего применения антибиотиков и при необходимости нестероидных противовоспалительных и противоаллергических средств.
Лечение простой и хронической ангины
Ангина — это острое заболевание без хронических форм. Однако есть термин «стрептококковое носительство» — отсутствие болезни как таковой, чаще на фоне хронической ЛОР-патологии. В этом случае проводят санирование очага, применяют антибиотики с учётом чувствительности к ним и аппаратно промывают миндалины.
Стоит ли удалять гланды
При ангине не удаляют миндалины. Хирургическое лечение возможно лишь при флегмонозной форме ангины и при редких случаях тяжёлого течения заболевания. При развитии осложнений, например, паратонзиллярного абсцесса производится вскрытие гнойника под местной анестезией и его санация.
Прогноз. Профилактика
Прогноз обычно благоприятный. У людей с тяжёлым иммунодефицитом повышенный риск развития осложнений в острый период болезни.
Поможет ли профилактика
Методы профилактики ангины не разработаны. Основное значение при возникновении очага заболевания имеют:
Кормление грудью при болезни
Грудное вскармливание при ангине можно продолжить. Однако необходимо соблюдать меры профилактики заражения ребёнка:
Также следует принимать индивидуально подобранный антибиотик, разрешённый при грудном вскармливании.
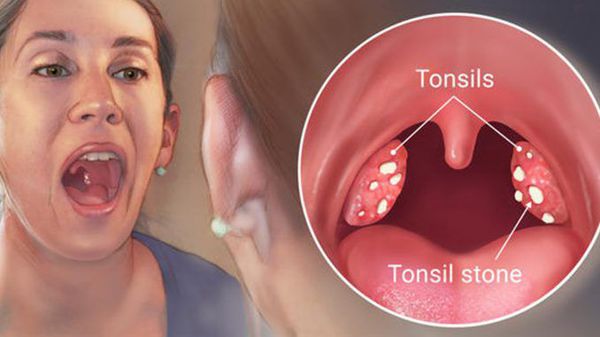
Болят гланды: что делать?
На протяжении всей жизни каждый человек сталкивается с тем, что у него болят гланды. Согласно исследованиям, у детей эта проблема возникает в два раза чаще, чем у взрослых. Гланды являются одними из наиболее важных иммунных органов человека и располагаются на задней полости глотки. Они служат защитным барьером организма от инфекций. Именно поэтому их здоровье так важно для нормального функционирования иммунной системы. Что делать, если болят гланды, можно сказать только после выявления причин возникновения неприятных ощущений. Ставит правильный диагноз и назначает эффективное лечение только квалифицированный врач.
Почему болят гланды?
Прежде чем назначить лечение необходимо разобраться почему болят гланды. Причина может скрываться в обычной простуде или аллергической реакции. Однако она может заключаться и в тяжелом заболевании, которое требует длительной терапии.
Узнать, насколько серьезны ваши симптомы до консультации врача можно пройдя наш тест самодиагностики онлайн. Представленный сервис самодиагностики не заменят визита к врачу, но могут помочь с предварительной постановкой диагноза. На основании полученных результатов не следует назначать лечение самостоятельно. Это может привести к негативным последствиям для вашего здоровья.
Болят гланды: симптомы каких болезней?
Заболеваний, вызывающих неприятные ощущения в горле, много. Самой распространенной болезнью, в качестве симптома которой болят гланды, является ангина. Это заболевание носит инфекционно-аллергический характер. Заражение чаще всего происходит воздушно-капельным путем. В редких случаях ангина может быть спровоцирована заболеваниями крови.
Не менее распространенной болезнью, из-за которой болят гланды, является ОРВИ. Возбудителей этого заболевания много. Одним из таких является грипп. Помимо острой боли у пациента наблюдаются повышение температуры тела, насморк, слабость, снижение аппетита. :
Основными причинами боли являются:
Вирусы и бактериальные инфекции, вызывающие боль в гландах
Нередко причиной боли в гландах являются вирусы и бактериальные инфекции. Они требуют комплексного лечения, которое иногда может быть длительным и сложным. Среди вирусов и бактерий, вызывающих боль в гландах, выделяют следующие:
Выявление этих заболеваний иногда вызывает затруднения, поскольку они имеют длительный инкубационный период, могут протекать бессимптомно и сопровождаться лишь болью в гландах.
Что такое хронический тонзиллит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Селютина Е. А., ЛОРа со стажем в 25 лет.
Определение болезни. Причины заболевания
Хронический тонзиллит (Chronic tonsillitis) — это длительный стойкий хронический процесс воспаления нёбных миндалин, которому сопутствуют такие рецидивные обострения, как ангина и общая токсико-аллергическая реакция. [5]
Функции миндалин
Миндалины (лат. tonsillae) — скопления лимфоидной ткани, расположенные в области носоглотки и ротовой полости. Они являются частью иммунной системы и препятствуют проникновению микробов в организм через рот или нос.
Почему развивается воспаление нёбных миндалин
К воспалению миндалин приводит длительное воздействие патогенов. Человеческий организм воспринимает воспаление как чужеродное образование и включает аутоиммунный механизм (борьба иммунитета против своих же тканей). [4]
Однако данная теория аутоиммунной причины воспаления пока полностью не доказана, так как не выявлено существенных изменений в показателях системного иммунитета из-за их транзиторного (временного) характера.
Общество оториноларингологов Европы под хроническим тонзиллитом подразумевает именно инфекционное воспаление в миндалинах и ротоглотке, продолжительностью от трёх месяцев. Европейские врачи утверждают, что установление диагноза «хронический тонзиллит» может осуществляться только путём клинических исследований.
Косвенно о наличии хронического тонзиллита свидетельствует проходящая под действием системных антибиотиков боль в горле, которая возвращается после отмены из применения. [9]
Факторы риска
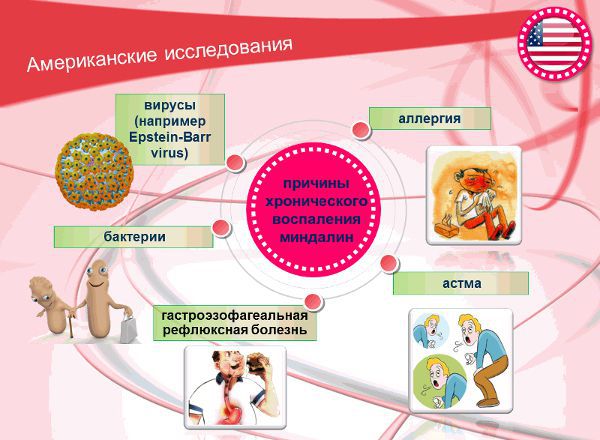
Американские учёные среди причин хронического воспаления миндалин выделяют астму, аллергию, бактерии и вирусы (в частности вирус Эпштейна), гастроэзофагеальную рефлюксную болезнь (заброс кислого содержимого желудка в пищевод).
Однако механизм влияния данных причин на появление хронического тонзиллита зарубежными экспертами не объясняется. Остаются открытыми вопросы:
Так, в современной оториноларингологии остаётся множество нерешённых вопросов, связанных с хроническим тонзиллитом. Существуют разногласия по поводу классификации, методов диагностики и тактики лечения среди врачей в России и других странах мира. Поэтому тема хронического тонзиллита весьма актуальна.
Симптомы хронического тонзиллита
К симптомам хронического тонзиллита у взрослых относятся:
Признаки тонзиллита у маленьких детей:
Патогенез хронического тонзиллита
Длительное взаимодействие вируса и микроорганизма формирует очаг хронического тонзиллита и способствует развитию тонзиллогенных процессов.
Согласно материалам авторов России и зарубежья, бета-гемолитический стрептококк группы А и вирусы — основные причины развития хронического тонзиллита. [3]
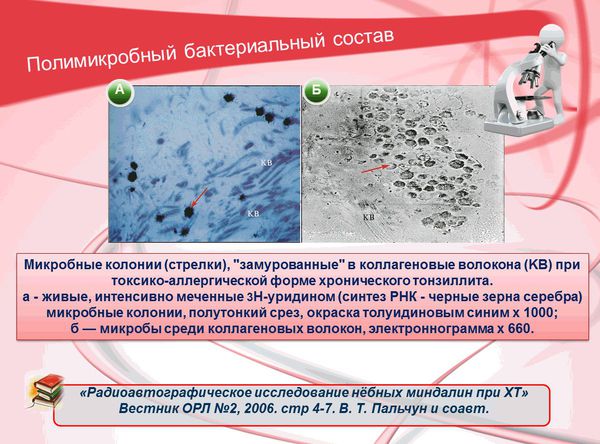
Так же у пациентов с диагнозом «хронический тонзиллит» (в частности, токсико-аллергическая форма) в лимфоидной ткани (в криптах миндалин и даже в просвете сосудов) были обнаружены колонии живых размножающихся микробов, что может стать фактором периодического субфебрилитета (повышения температуры).
В паренхиме (составляющих элементах) и сосудах здоровых миндалин бактерий не выявлено.
В настоящее время рассматривается вопрос о влиянии биоплёнок на течение хронического инфекционного процесса в аденотонзиллярной ткани. [12]
J. Galli и соавт. (Италия, 2002) в образцах аденоидной ткани и тканях нёбных миндалин детей, у которых наблюдалась хроническая аденотонзиллярная патология, смогли обнаружить прикреплённые к поверхности кокки, организованные в биоплёнки. Исследователи выдвигают предположение, что биоплёнки, образованные бактериями на поверхности аденоидной ткани и нёбных миндалинах, помогут выяснить, в чём заключается трудность эрадикации (уничтожения) бактерий, участвующих в образовании хронического тонзиллита.
На данный момент подтверждено внутриклеточное расположение:
Для того, чтобы обнаружить и идентифицировать расположение микроорганизмов внутри клеток, можно применить полимеразную цепную реакцию (ПЦР), а также гибридизацию in situ (FISH-метод).
Однако приведённые исследования не позволяют выявить один патогенный микроорганизм, вызывающий клинику хронического воспаления миндалин. Поэтому весьма вероятно, что течение заболевания способен вызвать любой микроорганизм, который находится в ротоглотке, в условиях, способствующих воспалительному процессу в ткани нёбных миндалин. К подобным условиям можно отнести гастроэзофагеальный рефлюкс.
Определённую роль в возникновении хронического воспаления миндалин и сопряжённых с ним болезней играют прямые лимфатические связи миндалин с различными органами, прежде всего с центральной нервной системой и сердцем. Морфологически доказаны лимфатические связи миндалин и мозговых центров.
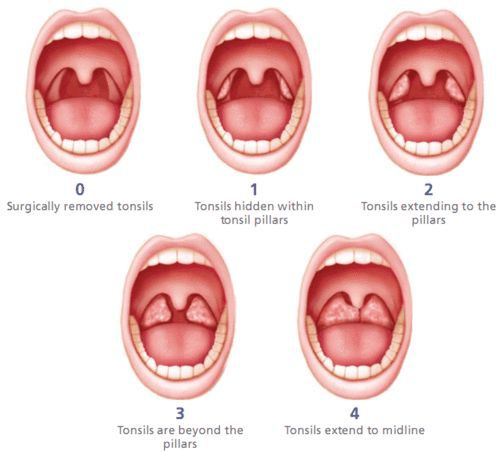
Классификация и стадии развития хронического тонзиллита
В России существует две классификации хронического тонзиллита, сформированные около 40 лет назад: Б.С. Преображенского — В.Т. Пальчуна 1965 года и И.Б. Солдатова 1975 года.
Формы хронического тонзиллита
Классификация Б.С. Преображенского — В.Т. Пальчуна включает в себя две клинические формы хронического тонзиллита:
Устоявшиеся клинические критерии диагностики были созданы описательной медициной и не изменились с появлением доказательной медицины. К примеру, признаки простой формы хронического воспаления миндалин субъективны и зависят, в основном, от индивидуального восприятия врача.
Классификация И.Б. Солдатова подразделяет хронический тонзиллит на:
Однако термин «компенсация» по отношению к данному заболеванию довольно условный, так как никакой компенсации (восстановления здорового состояния) хронического воспалительного процесса в миндалинах и в организме не происходит. Признаки декомпенсированной формы схожи с токсико-аллергической формой хронического тонзиллита, выделенной Б.С. Преображенским.
Все эти классификации объединены субъективным подходом, так как одинаковые состояния нёбных миндалин различаются лишь их формулировкой.
Осложнения хронического тонзиллита
Самое распространенное осложнение — кровотечение. По оценкам, 2-8% пациентов страдают от кровотечения.
Воспаление или отёк миндалин могут приводить к следующим осложнениям:
Чем опасен хронический тонзиллит
Очень редкими, но опасными для жизни являются внутричерепные осложнения: менингит, тромбоз синусов мозговых оболочек, абсцесс мозга.
Из осложнений после тонзиллэктомии следует отметить подкожную эмфизему, пневмонию, абсцесс и ателектаз лёгкого, парезы отдельных нервов или их ветвей, медиастинит, тонзиллогенный сепсис.
Диагностика хронического тонзиллита
Когда необходимо обратиться к врачу
Посетить врача-отоларинголога следует при болезненных ощущения в горле, неприятном запахе изо рта и воспалении шейных лимфоузлов.
При диагностике хронического тонзиллита важно определить наличие следующих симптомов:
Эти признаки хронического тонзиллита возникают в связи с раздражением слизистой оболочки содержимым лакун миндалин, выдавливаемое при напряжении дужек, например во время глотания. Фарингоскопически симптомы хронического воспаления нёбных миндалин легко определяются, но диагностическая ценность их ограничена тем, что они могут встречаться при других заболеваниях (к примеру, при остром обострении хронического фарингита). Следующий фарингоскопический симптом — спайки между дужками и поверхностью миндалин. Бесспорный признак хронического тонзиллита — присутсвие жидкого гнойного экссудата (накопившейся жидкости) в лакунах.
Все эти признаки характеризуют простую (по Б.С. Преображенскому) или компенсированную (по И.Б. Солдатову) форму хронического тонзиллита, при которой ещё не выявляются симптомы очаговой инфекции.
Токсико-аллергическая форма I степени характеризуется начальными проявлениями общего заболевания. Они связаны с обострениями хронического тонзиллита и диагностируются в течение некоторого времени после ангины. Чаще всего поражается сердечно-сосудистая система. На данном этапе заболевания изменения носят функциональный характер и не выявляются на электрокардиограмме. Центральный механизм нарушения сердечной деятельности в этой стадии доказан экспериментально. Другие признаки токсико-аллергической формы I степени — субфебрилитет и тонзиллогенная интоксикация в виде быстрой утомляемости, слабости, снижения работоспособности в течении некоторого времени после ангины. Эти признаки неспецифичны и могут быть связаны с различными состояниями организма. Между тем, их идентификации и установление связи с заболеванием миндалин имеют принципиально важное значение для разработки рационального лечения хронического тонзиллита. Для установления связи субфебрилитета и интоксикации с хроническим тонзиллитом используют диагностический прием — пробное лечение. Если после курсового промывания лакун нёбных миндалин симптомы исчезают — они связаны с хроническим тонзиллитом.
Токсико-аллергической форме II степени характерно развернутое проявление очаговой инфекции. Признаки хронического тонзиллита теряют связь с обострениями и существуют постоянно, их можно зарегистрировать при функциональных исследованиях. Кроме того, для этой стадии характерно наличие сопряженных заболеваний. К сопряженным заболеваниям относятся коллагенозы (системная красная волчанка, ревматизм, склеродермия, узелковый периартериит, дерматомиозит), заболевания кожи (экзема, псориаз, нефрит, многоморфная экссудативная эритема, тиреотоксикоз и др.).
В России и в старанах Европы диагноз «хронический тонзиллит» можно установить только клиническим путём. В США же при наличии вышеперечисленных признаках проводят исследования, чтобы исключить астму, гастроэзофагеальную рефлюксную болезнь, аллергию. Ревмопробы и исследование иммунного статуса не проводятся.
Лечение хронического тонзиллита
Хронический тонзиллит принято лечить консервативными и хирургическим методами.
Консервативное лечение хронического тонзиллита
Консервативный метод лечения показан, если хронический тонзиллит имеет компенсированную форму. Консервативное лечение применяется при наличии противопоказаний к хирургическому методу лечения.
К консервативным методам лечения относятся: [8] [10]
Беременность и хронический тонзиллит
Хронический тонзиллит у беременных лечат только консервативно — орошением глотки антисептиками.
Оперативное лечение
В случае неэффективности консервативного лечения применяют полухирургические способы лечения: ультразвуковую биологическую чистку или лазерную вапоризацию лакун нёбных миндалин.
При декомпенсации хронического воспаления, применяется полное удаление миндалин — тонзиллэктомия.
Недостаточная эффективность системной антибиотикотерапии при хроническом тонзиллите подтверждается клинически. Исследование, основанное на изучении бактериологического состава с поверхности нёбных миндалин у 30 детей, подвергшихся их удалению, доказало: антибиотики, которые дети принимали шесть месяцев до начала операции, не повлияли на бактериологию миндалин к моменту тонзиллэктомии. [6] [7] [9]
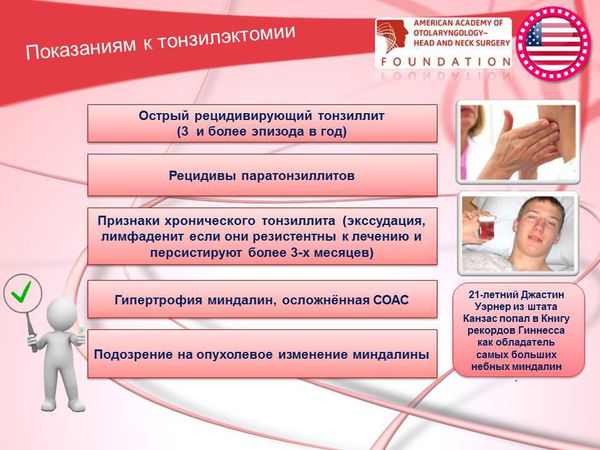
Показаниями к тонзиллэктомии являются:
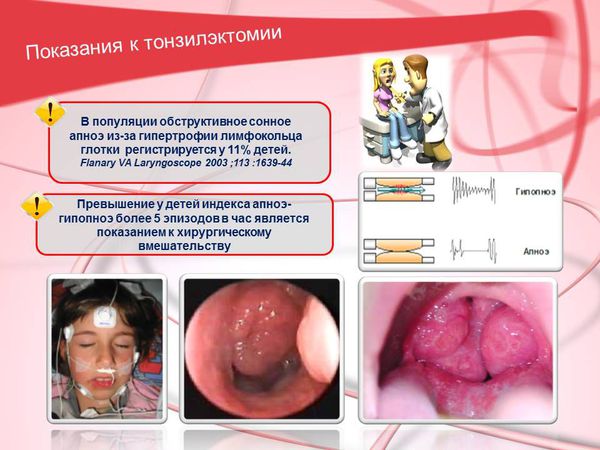
В популяции обструктивное сонное апноэ из-за гипертрофии лимфатического кольца глотки регистрируется у 11% детей. [1] [2] Превышение у детей индекса апноэ/гипопноэ более 5 эпизодов в час является показанием к хирургическому вмешательству.
В результате многочисленных исследований сделаны выводы:
В настоящее время во многих лечебных учреждениях тонзиллэктомия выполняется под общей анестезией.
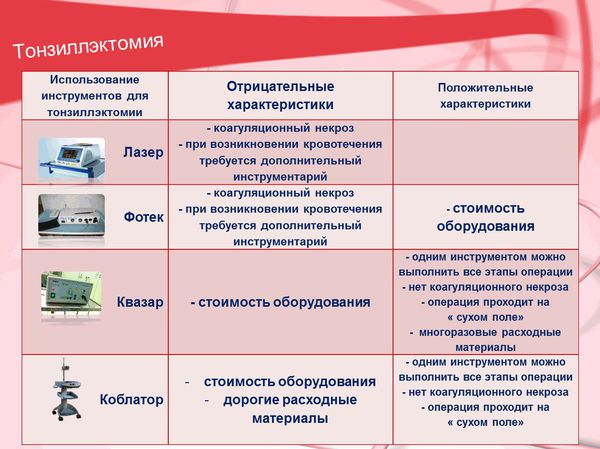
Техника операции заключается в выделении верхнего полюса миндалины с помощью скальпеля, ножниц или специального наконечника от электрохирургических приборов (коблатор, квазар, лазер и т. д). Затем миндалина отделяется от дужек и паратонзиллярной клетчатки тупым путём. На завершающем этапе операции нижний полюс миндалины отсекаю от подлежащих тканей.
Противопоказания к тонзиллэктомии
Лечение народными средствами
После консультации ЛОР-врача можно орошать глотку отваром ромашки и «Хлорофиллиптом» (препаратом, содержащим экстракт листьев эвкалипта). Эти средства используются только в комплексе с терапией, которую назначил доктор.
Прогноз. Профилактика
Профилактика хронического тонзиллита — это общегигиенические и санационные мероприятия. Она по праву считается действенной мерой вторичной профилактики заболеваний, в генезе которых важную роль играют ангины и хронический тонзиллит. Из общегигиенических мероприятий наиболее важны закаливание, рациональное питание, соблюдение правил гигиены жилища и рабочих помещений. Все больные с хроническим тонзиллитом должны обязательно находиться на диспансерном учёте у оториноларинголога.